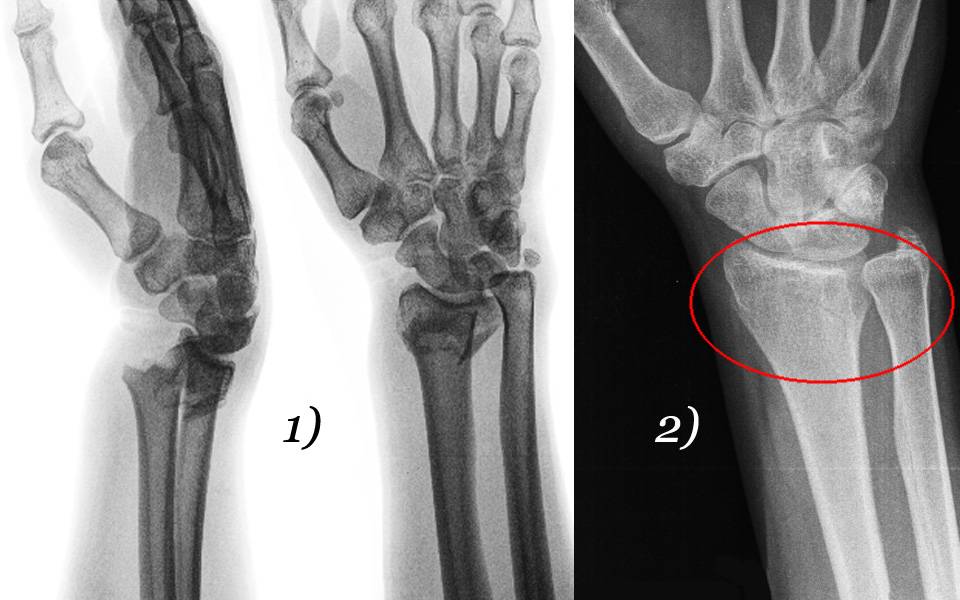
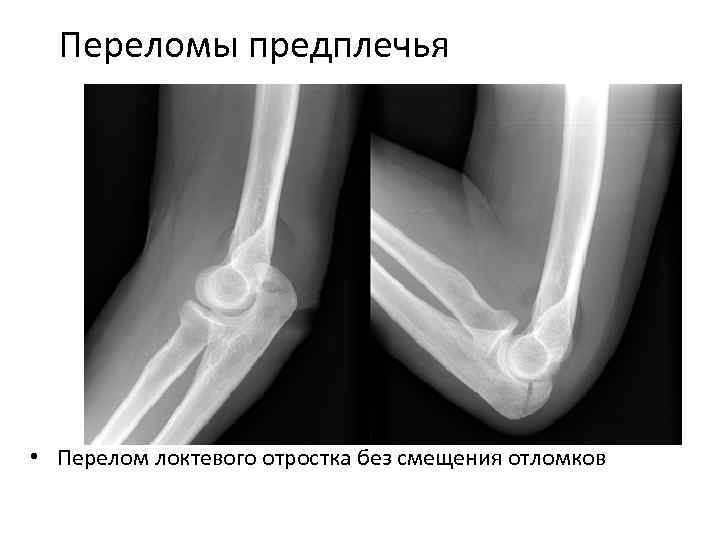
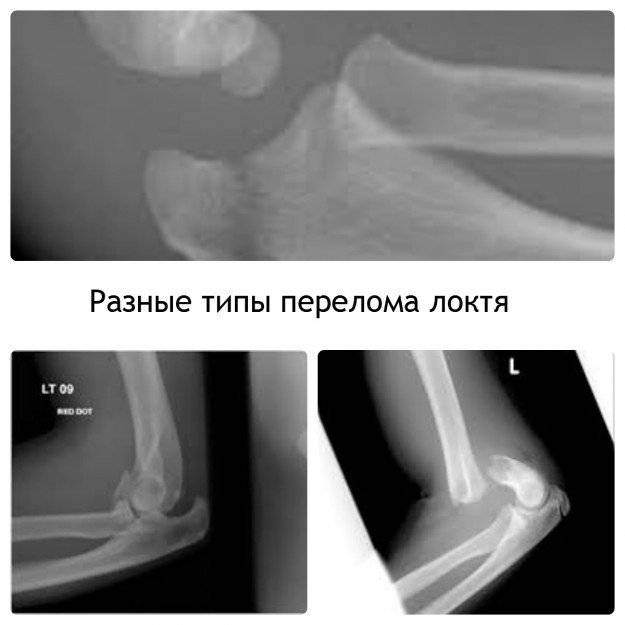
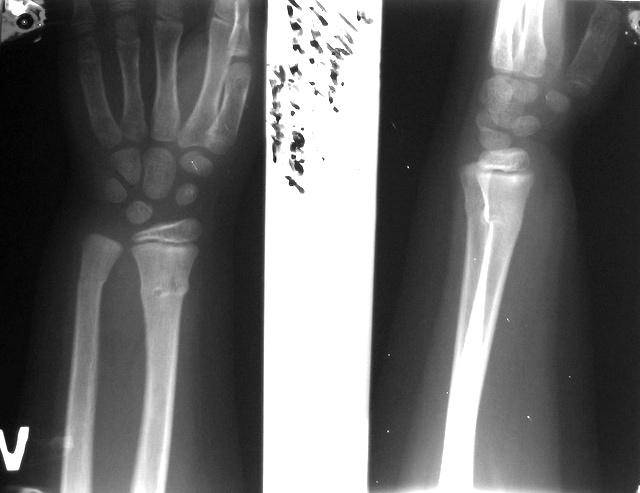
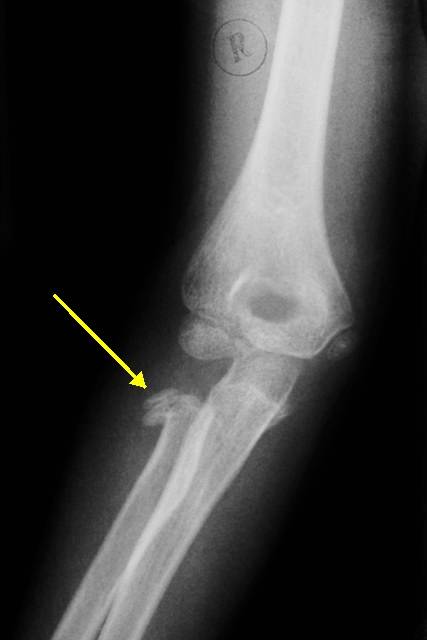
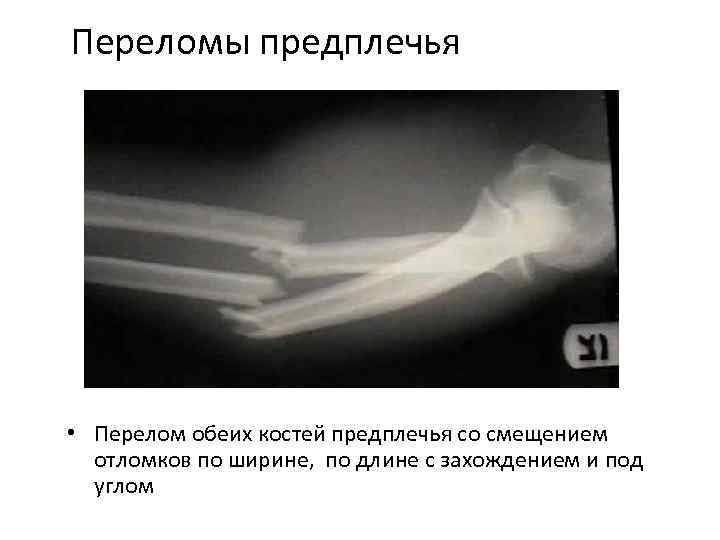
Перелом ладьевидной кости
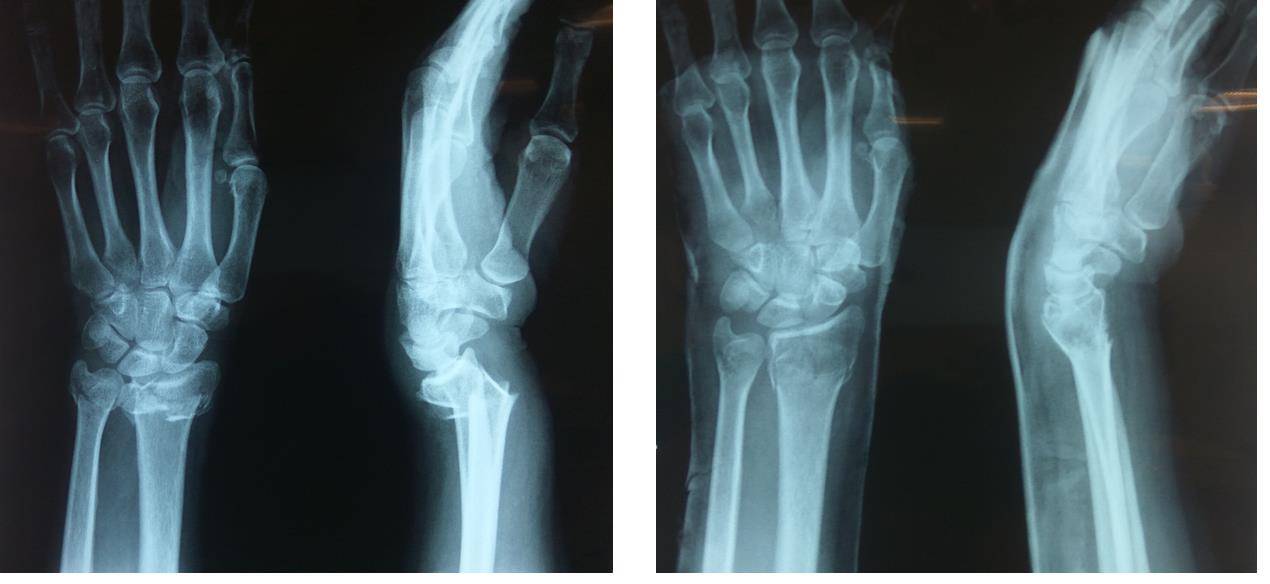
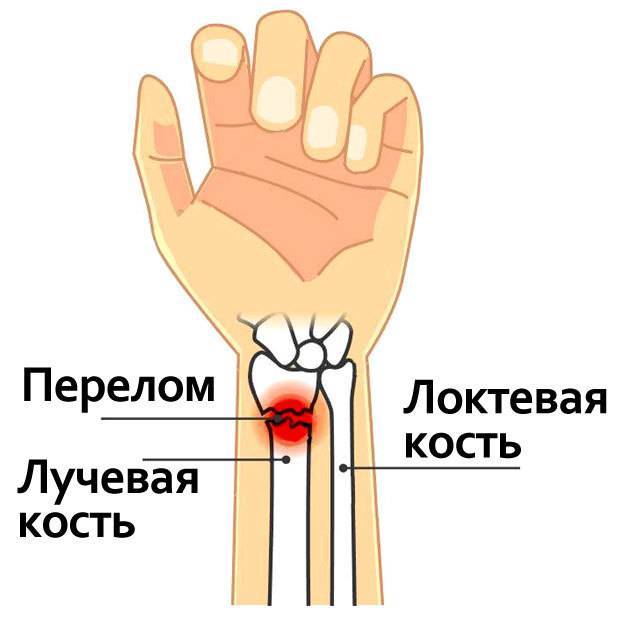
Перелом ладьевидной кости возникает чаще в результате падения на кисть. При радиальном отклонении кисти в момент падения отросток лучевой кости действует на ладьевидную кость как раскалывающий клин. Линия перелома тогда совпадает с щелью лучезапястного сустава, и во время движения один осколок ладьевидной кости остается с проксимальным рядом костей, второй движется с дистальным. Поэтому этот перелом требует надежной и длительной фиксации.
Очень редко встречаются отрывные внесуставные переломы бугорка ладьевидной кости.
Симптомы и диагностика. Довольно часто бывают случаи, когда перелом ладьевидной кости своевременно не устанавливают. Обусловлено это отсутствием смещения отломков, незначительной щелью перелома и неправильным заключением кисти для рентгенографии. Перелом можно распознать по некоторым припуханием лучезапястного сустава, наличием боли при разгибании и отведении кисти, особенно по возрастанию боли после нажатия на участок анатомической табакерки, по оси I-II пястных костей.
Характер перелома уточняют рентгенологически в двух или трех проекциях, но обязательно с выводом ладьевидной кости в полупронированной кисти.
В сомнительных случаях рекомендуют повторить рентгенографию через 2-3 недели, когда линия перелома станет шире вследствие рассасывания травмированного слоя кости.
Лечение. Во время лечения по поводу перелома ладьевидной кости учитывают его локализацию. Для сближения и надлежащей адаптации отломков кисти придают положение легкого разгибания и отклонения в радиальный сторону, а ІІ палец максимально отводят в оппозицию. В таком положении кисти накладывают гипсовую циркулярную повязку от проксимальных фаланг II-V пальцев до верхней трети предплечья, захватывая повязкой проксимальную фалангу I пальца. Такая повязка исключает возможность движений кисти во всех плоскостях. Срок фиксации повязкой 3-4 мес, а при замедленной консолидации — 4-6 мес.
Замедленная консолидация наблюдается при неполноценной фиксации, нарушении кровоснабжения (как правило, проксимального отломка вследствие повреждения артериальной ветви в момент травмы).
Если клинически и рентгенологически не наступило сращение перелома в течение 6 мес (до 20% случаев), это свидетельствует о развитии псевдоартрозf, при котором применяют оперативное лечение.
Под наркозом разрезом через проекцию анатомической табакерки, стараясь не повредить лучевой артерии, отодвигают сухожилия и обнажают бугорок ладьевидной кости. Под контролем электронно-оптического П-преобразователя рентгеновского излучения или рентгенографии, после введения для ориентации спицы Киршнера через зону псевдоартроза делают канал, в котором убивают тонкий костный корковый трансплантат, взятый из матафиза лучевой или большеберцовой кости. Рану зашивают и накладывают типичную гипсовую повязку сроком на 2,5-3 мес.
При асептических некрозах ладьевидной кости практикуют эндопротезирование изготовленным из пластмассы или керамики протезом. При переломах бугорка ладьевидной кости накладывают такую же гипсовую повязку, как при переломах ее тела, но длительность фиксации сокращается до 3-4 недель. После снятия повязки применяют комплексную восстановительную терапию. Срок нетрудоспособности 5-6 недель.
Что делать дома
Рекомендации на период восстановления после травмы дает врач. Но есть несколько общих правил для тех, кто перенес несложный перелом и носит гипс:
- держать конечность в покое;
- следовать инструкциям врача, если нужно использовать костыли;
- не поднимать тяжести, пока перелом полностью не срастется;
- не пытаться почесать кожу под гипсом с помощью карандаша, линейки и т.п. Чтобы снять зуд, можно подуть внутрь повязки феном, переключив его на холодный режим;
- в случае потери чувствительности конечности немедленно обратиться к врачу.
Кроме того, могут потребоваться вспомогательные методы лечения — например физио- или СРМ-терапия (длительная пассивная разработка суставов с помощью специальных аппаратов).

Сроки восстановления обычно определяются сложностью и локализацией перелома. Иногда вместо восстановления формируется ложный сустав — дефект сращивания костной ткани, из-за которого возникают боли и нарушается работа конечности. Чаще всего гипс снимают через три-четыре недели, но для полного восстановления может потребоваться еще месяц или больше — например, если речь идет о переломе ноги. Чтобы привести в порядок ослабевшие мышцы, нужно будет заниматься специальной гимнастикой, делать массаж. .
Лечение
Так что делать, если палец сросся неправильно?
Стоит обратиться к специалисту по лечению патологии кисти. Обычный травмпункт или отделение травматологии в больнице с малой вероятностью возьмут на себя лечение последствий перелома кисти и будут правы.
Для начала предстоит выяснить, являются ли жалобы пациента следствием неправильного сращения или недостатком реабилитации. Посттравматические контрактуры суставов кисти практически всегда сначала проходят курс лечения у кистевого терапевта с применением динамического ортезирования и прочих методик для безоперационной разработки суставов.
Если действительно неправильно срослась кость пальца на руке, то хирург совместно с пациентом принимает решение о сроках и способах коррекции этой деформации. Большинство переломов фаланг пальцев и пястных костей можно исправить и зафиксировать с помощью спиц.
Такие операции я предпочитаю проводить с местной анестезией, потому что это безопасно и удобно. Прямо на операционном столе пациент двигает вновь зафиксированными пальцами, что позволяет удостовериться в коррекции деформации и стабильности фиксации. В послеоперационном периоде это придает уверенности для разрешения ранней разработки движений.
Обычно я не оставляю спицы торчать, а скусываю их под кожей. Удаляются они через 5-6 недель через небольшие проколы также под местной анестезией.
На время сращения перелома после операции изготавливается индивидуальный ортез из термопластика, который намного легче и удобнее обычного гипса.
Диагностика переломов
Большинство переломов дистального отдела лучевой диагностируются обычной рентгенографией в 2-х проекциях. Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) используются в диагностике сложных переломов дистального отдела лучевой кости, для оценки сочетанных повреждений, а также для предоперационного и послеоперационного ведения.

Задержка диагностики переломов дистального отдела лучевой кости руки может привести к значительной заболеваемости.
Компьютерная томография (КТ) используется для планирования оперативного ремонта, обеспечивая повышенную точность оценки выравнивания суставной поверхности при внутрисуставном переломе. Так же в послеоперационном периоде, для определения состоявшегося сращения перелома.
После травмы запястья необходимо исключить перелом, даже если боль не очень интенсивная и нет видимой деформации, просто в данной ситуации экстренности нет. Нужно приложить лед через полотенце, придать руке возвышенное положение (согнуть в локте) и обратиться к травматологу.
Но если травма очень болезненна, запястье деформировано, имеется онемение или пальцы бледные, необходимо в экстренном порядке обратиться в травматологический пункт или вызвать скорую помощь.
Для подтверждения диагноза выполняются рентгенограммы лучезапястного сустава в 2-х проекциях. Рентген являются наиболее распространенным и широко доступным диагностическим методом визуализации костей.
Признаки перелома плеча и тела плечевой кости
- Острая боль в месте травмы или рядом, усиливающаяся при напряжении.
- Хруст в руке при пальпации или движении.
- Изменение формы руки, укорочение, припухлость, отеки, свисающая кисть.
- Кровоподтек, синяк или кровотечение — гематома может появиться даже в области кисти. Также при травме может измениться и цвет кожи: она становится бледной.
- Скованность в движениях: в некоторых случаях пациент даже не может отвести руку в сторону.
- Нарушения чувствительности, не только непосредственно в области перелома, но и в области кисти, что связано с повреждением нерва.
Симптомы могут быть как сильно, так и слабовыраженными, что зависит от самого перелома и индивидуальных особенностей пациента, в частности, его болевого порога. Мы рекомендуем не игнорировать даже незначительные симптомы и своевременно обращаться к врачу — тогда и лечение, и реабилитация займут меньше времени, а вероятность вернуть утраченные функции будет значительно выше.
Симптомы
К основным симптомам перелома лучевой кости относятся:
- Болезненность. Пациенты жалуются на острую боль, которая усиливается при попытке вращения предплечьем (совершения ротационных движений). Болевой синдром особенно интенсивен при открытом переломе, особенно со смещением фрагментов.
- Крепитация костных отломков. Проявляется под пальцами при попытке сместить кости в виде ощущения характерного хруста, однако не рекомендуется проверять наличие крепитации самостоятельно поскольку это может привести к еще большему смещению костных фрагментов.
- Местный отек тканей. Обусловлен каскадом реакций, способствующих развитию воспалительного процесса, при котором отмечается расширение кровеносных сосудов и частичное пропотевание жидкости в ткани, что и способствует появлению припухлости. В случае появления гематомы в месте перелома, со временем место отека приобретает багрово-синюшный оттенок.
- Патологическая подвижность в руке. Является абсолютным признакам перелома, однако проводить ее проверку может только медицинский работник.
- Укорочение руки. Симптом встречается в случаях перелома лучевой/локтевой кости со смещением фрагментов по длине.
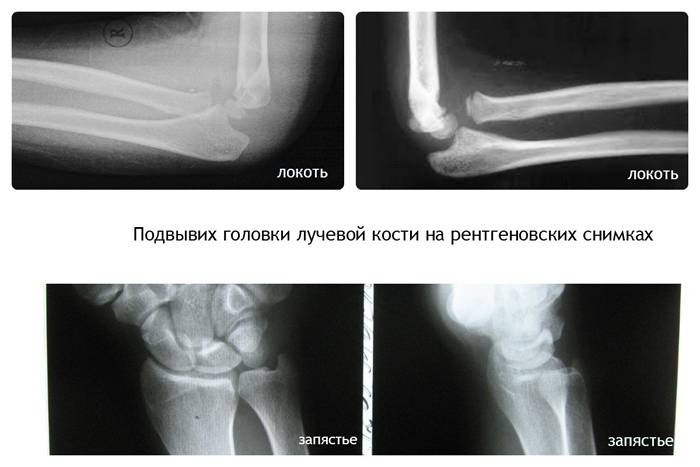
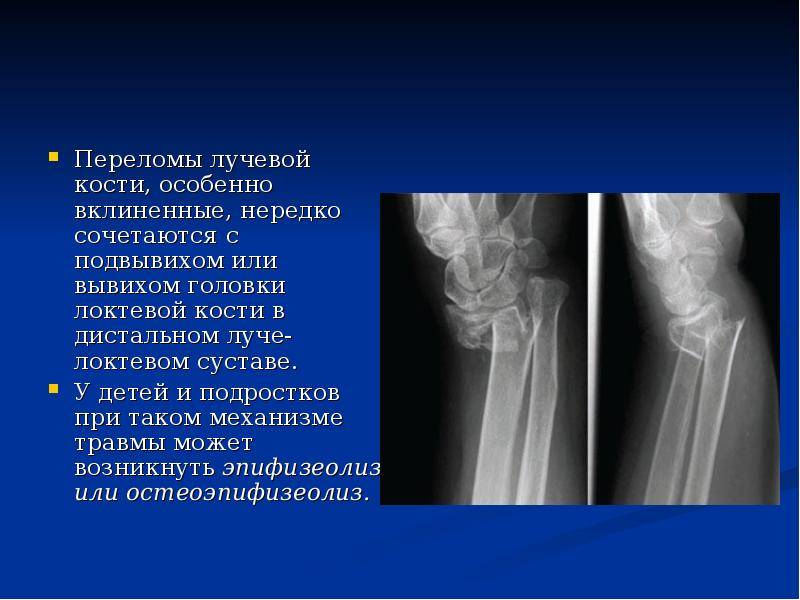
Однако для каждой локализации перелома лучевой кости характерна специфическая симптоматика. Так, в случае перелома головки лучевой кости характерно появление в локтевом суставе резкой боли, которая усиливается при пальпации, попытке согнуть/повернуть руку. При осмотре — деформация сустава, ограничение движений, гемартроз и отек. Особенно резкое ограничение отмечается при совершении ротационных движений предплечьем. В случаях сочетания перелома головки луча с вывихом предплечья присутствует более грубая деформация, движения в суставе полностью отсутствуют, часто имеет место нарушения кровоснабжения/чувствительности в дистальных отделах (немеют пальцы).
При изолированных переломах диафиза луча симптоматика чаще стертая: в области перелома возникает припухлость, жалобы на боль, которые усиливаются и ротационных движениях и ощупывании места перелома. Патологическая подвижность/крепитация как правило, отсутствуют, что обусловлено удержанием межкостной мембраной/целой локтевой костью фрагментов лучевой кости.
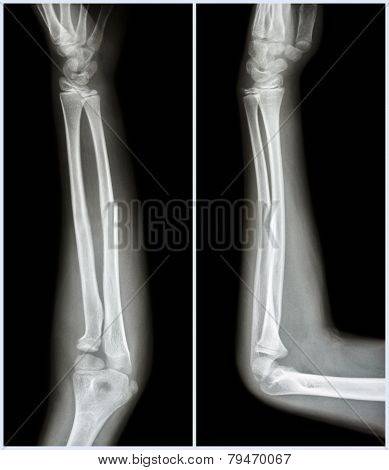
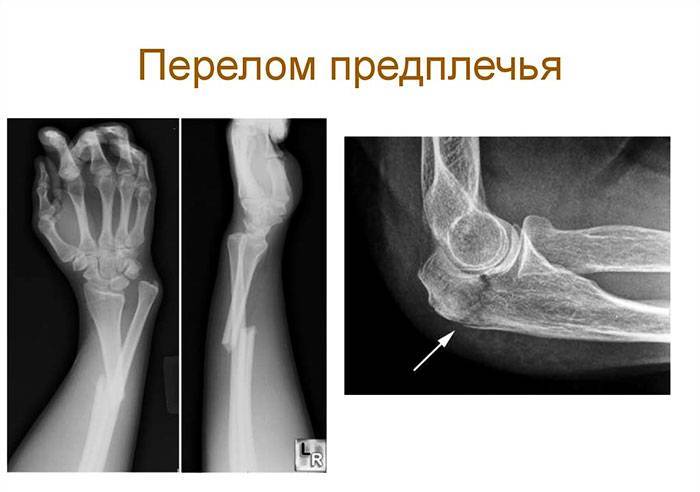
Перелом луча в типичном месте сопровождается резкой болью, кровоизлияниями и отеком. Возможна патологическая подвижность и крепитация. В случаях смещения фрагментов присутствует видимая деформация в проекции немного выше лучезапястного сустава. Пальпация/движения резко болезненны.
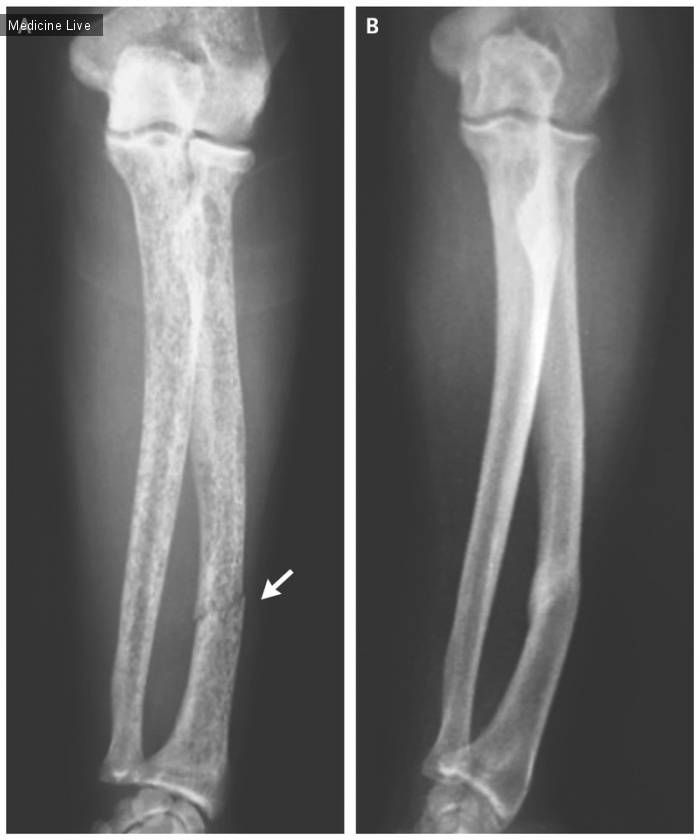
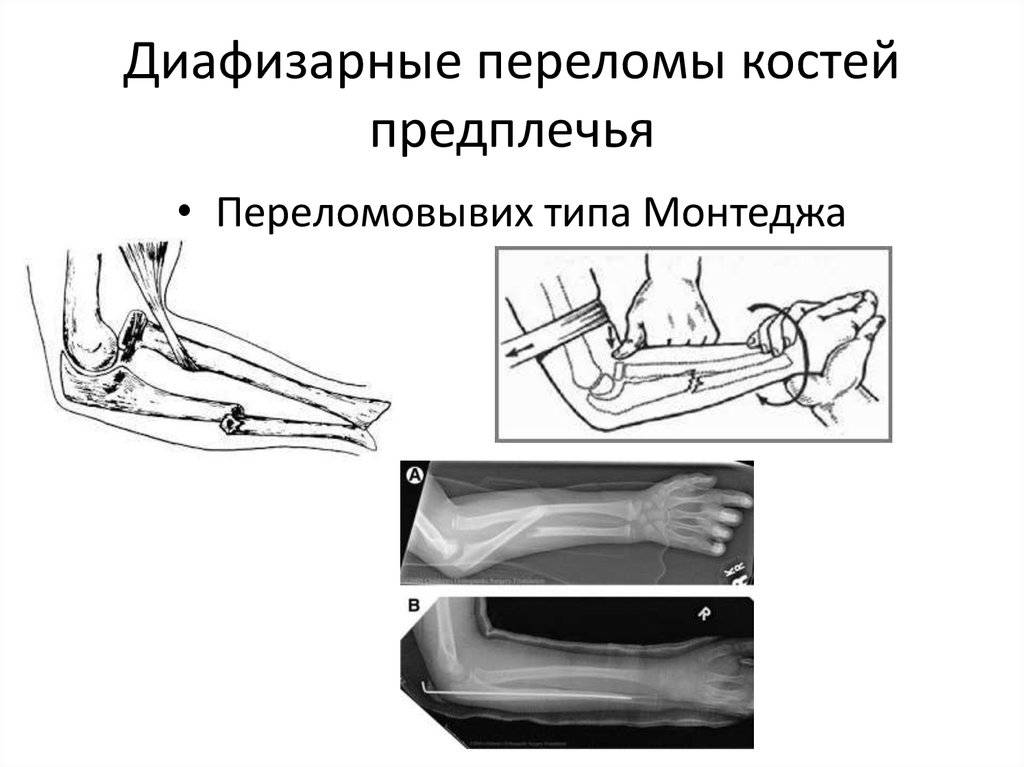
При повреждении Галеацци — боль в средней/нижней трети предплечья, и при тяге за пальцы усиление болевого синдрома, появление выраженной припухлости, возможно образование подкожных гематом. Любые движения в лучезапястном суставе крайне ограничены. Отличительными особенностями этого вида перелома являются частые повреждения нервов, а также развитие компартмент-синдрома, проявляющегося сдавлением отечными мягкими тканями нервных волокон, вен и артерий. Часто сопровождается выпадением чувствительности/движений в области кисти. Усиливающееся напряжение мягких тканей, мучительная нарастающая боль и указывают на наличие компартмент-синдрома.
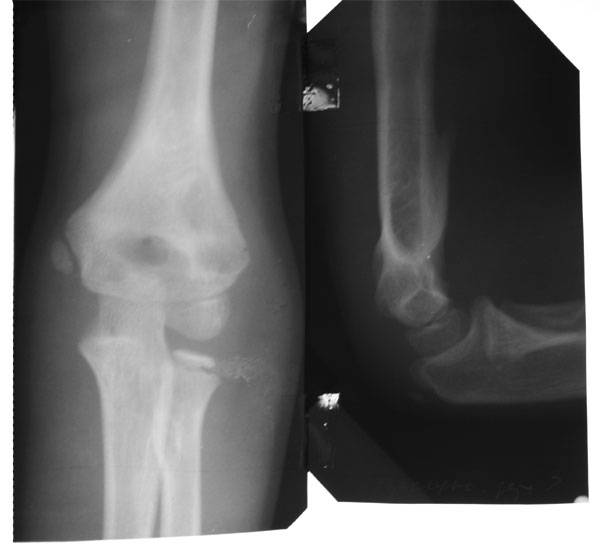
Перелом полулунной кости
Перелом полулунной кости встречается редко и возникает вследствие непрямой травмы — падения с опорой на разогнутую и отвернутую в локтевую сторону кисть.
Симптомы и диагностика. Отмечаются припухание, локальная боль в проекции кости, болезненные изгибно-разгибательные движения в лучезапястном суставе, особенно при ульнарном отводе кисти. Надавление по оси III пальца вызывает боль. Основным в диагностике перелома является рентгенологическое исследование в двух проекциях.
Лечение. Учитывая то, что перелом полулунной кости, как правило, бывает без смещения накладывают гипсовую циркулярную повязку сроком на 1,5-2 мес при незначительной экстензии и локтевой девиации. После снятия повязки назначают восстановительную терапию. При осложнении асептическим некрозом кости лучшие результаты наблюдаются после эндопротезирования, чем после экскохлеации и аутопластики.
Диагностика перелома лучевой кости
Первая диагностика происходит на месте – при получении травмы. Обычно, ее трудно не заметить. Характерный хруст и ужасная боль возникают сразу, человек сам понимает, что сломал руку.
Но для точной диагностики нужна консультация врача. Ведь травмы запястья бывают очень разными, лечение их тоже отличается.
Симптомы перелома луча:
- хруст в момент падения или травмы;
- сразу после перелома лучевой кости не сгибается кисть, невозможно сжать кулак и взять предмет;
- отек спустя 30-120 минут;
- если затронуты суставы, то происходит кровоизлияние, видна гематома.
В некоторых ситуациях рука может болеть только при физической нагрузке и не подавать иных признаков. Это опасно, так как кости могут срастись неправильно. Тогда пациенты обращаются в Ладистен с жалобой: после перелома лучевой кости рука кривая.
Подтверждает диагноз рентген. Он же определяет тяжесть травмы, наличие смещений, осколков, точную локализацию. МРТ и КТ показывают, затронуты ли суставы и мышцы.
Переломы лучевой кости руки в типичном месте
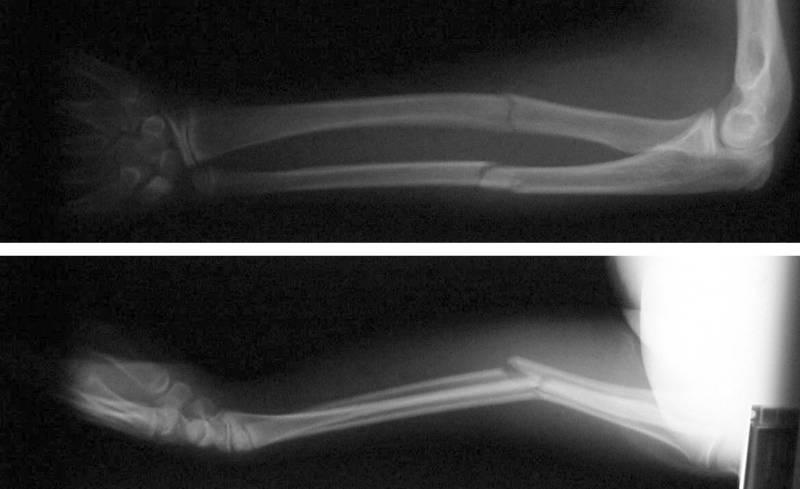
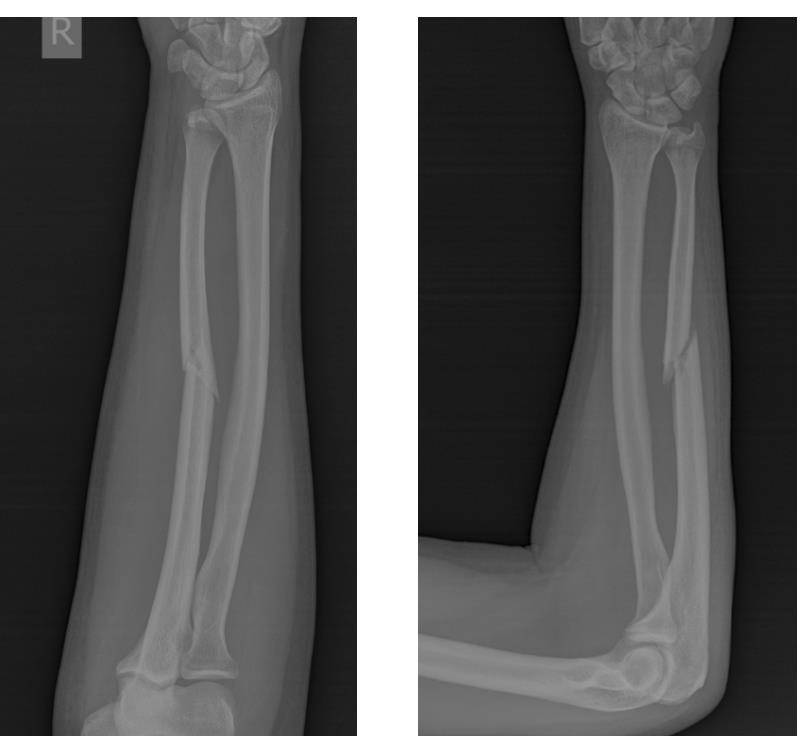
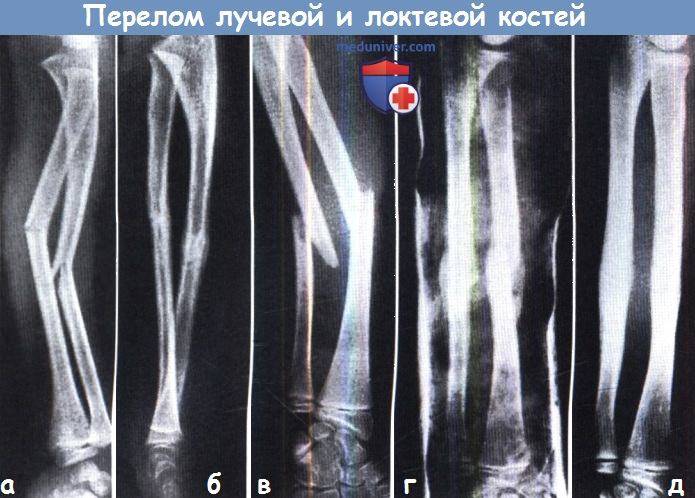
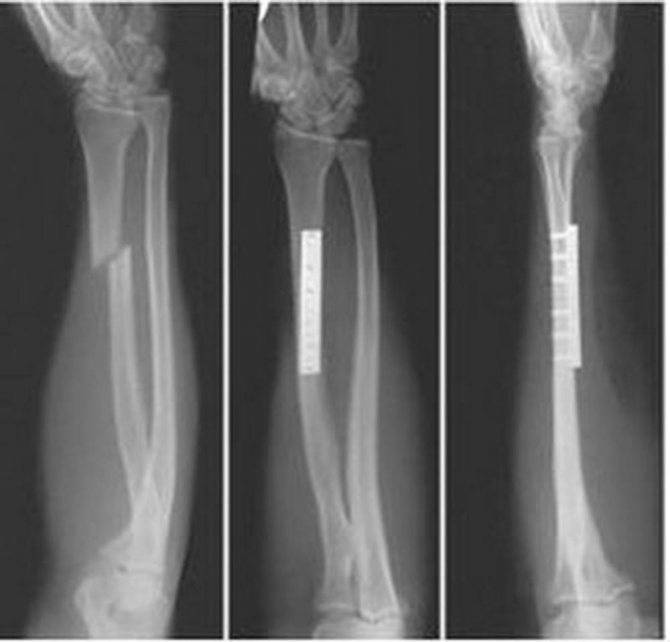
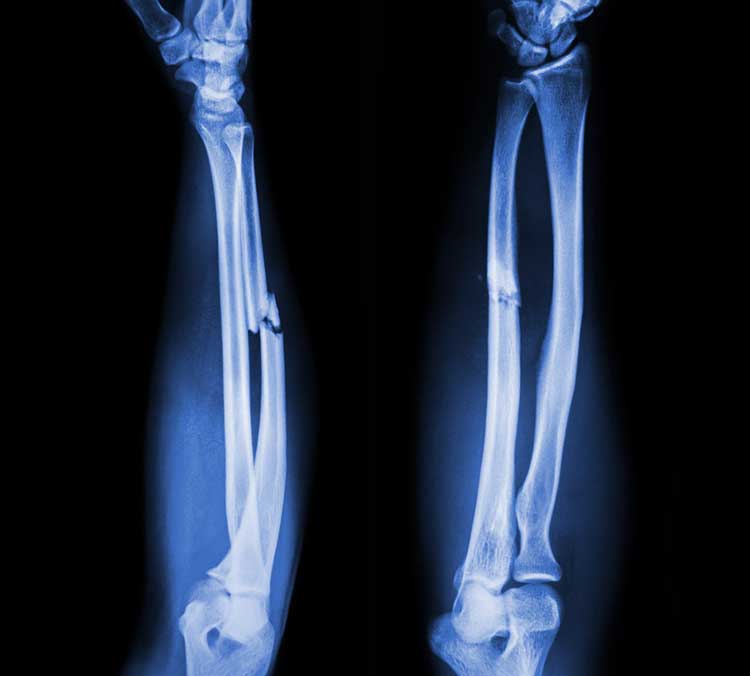
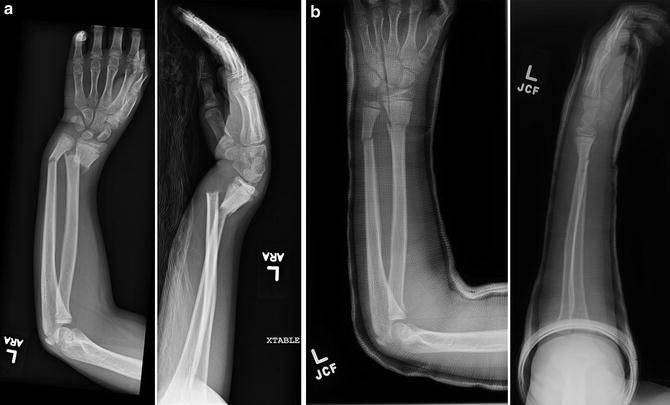
Переломы дистального отдела лучевой кости руки являются наиболее распространенными переломами предплечья и составляет около 16% от всех переломов костей скелета. Как правило, вызваны падением на вытянутую руку. Описание и классификация этих переломов основывается на наличии осколков, линии перелома, смещении отломков, внутрисуставной или внесуставного характера и наличием сопутствующего перелома локтевой кости предплечья.
Неправильное сращение дистального отдела лучевой кости после нелеченных переломов, либо вторично сместившихся, достигает 89% и сопровождается угловой и ротационной деформацией области лучезапястного сустава, укорочением лучевой кости и импакцией (упирается) локтевой кости в запястье. Оно вызывает среднезапястную и лучезапястную нестабильность, неравномерное распределение нагрузки на связочный аппарат и суставной хрящ лучезапястного и дистального лучелоктевого суставов. Это обусловливает боль в локтевой части запястья при нагрузке, снижение силы кисти, уменьшение объема движений в кистевом суставе и развитие деформирующего артроза.
Перелом кости — определение и значимость проблемы
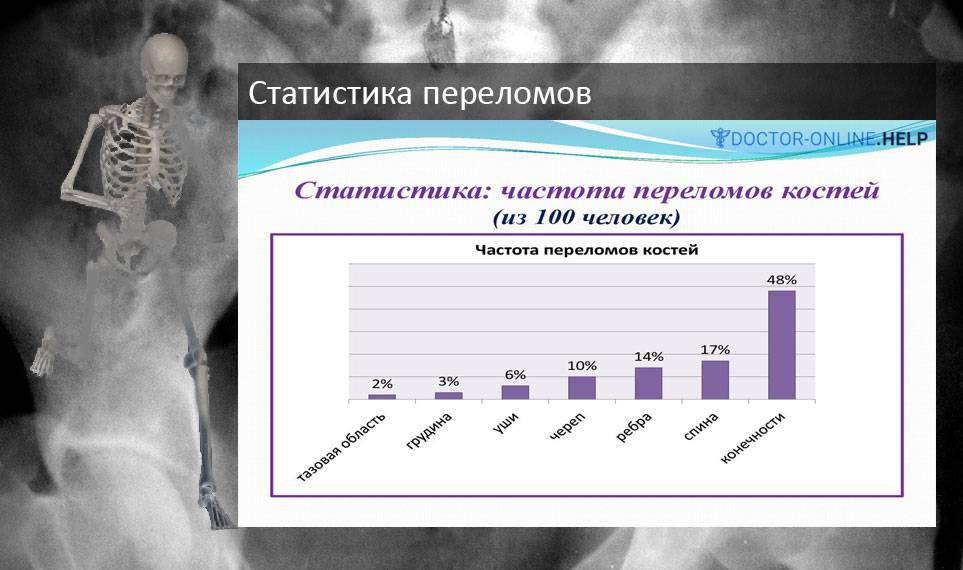
Перелом является распространенной природной травмой. Механизм возникновения этого вида травмы у человека такой же, как и у всех позвоночных. Около 80% всех переломанных костей приходится на трубчатые: бедренную, лучевую, тазовую. Повреждаются не только кости, но и рядом расположенные мягкие ткани — мышцы и сосуды. Реже происходит сдавливание или полный разрыв нервных окончаний.
Переломы в реальной жизни сочетаются с повреждением разных органов и систем организма. Такие заболевания в медицине называют сочетанными травмами. Например, при переломах ребер развивается плеврит, а при повреждении костей черепа — внутримозговые гематомы.
Открытая репозиция перелома лучевой кости
Открытая репозиция накостный остеосинтез пластиной и винтами. Операция включает в себя хирургический разрез, доступ к сломанной кости аккуратно отводя сухожилия, сосуды и нервы, мобилизацию костных отломков, устранение смещения и фиксация в правильном положении. Ход операции продемонстрирован на видео:
Сломанные кости фиксируются титановыми пластинами, ввиду этого пациенту разрешается ранняя разработка движений в лучезапястном суставе. К тому же не обязательно нашение гипсовой лонгеты, т.к. металлоконструкция удерживает отломки в парвильном положении достаточно жестко, что исключает смещение при движениях.
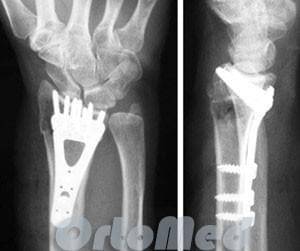
Аппараты внешней фиксации
Используются в основном при открытых переломах лучевой кости, т.к. перелом считается условно инфицированным и имеются противопоказания для погружного остеосинтеза (т.е. с использованием пластин и винтов). При любых открытых переломах луча в типичном месте операцию нужно выполнить как можно скорее (в течение 6-8 часов после травмы). Мягкие ткани области перелома и кости должны быть тщательно промыты растворами антисептиков. Рана зашивается и выполняется установка аппарата внешней фиксации.

Но есть врачи (ярые приверженцы данных методик), которые используют их при любых видах переломов лучевой кости запястья.
Аппарат устанавливается на 4-6 недель, за это время происходит достаточное сращение перелома.
Плюсы: малая травматичность, быстрота, отсутствие большого разреза (выполняется через проколы кожи по 2-3 мм.
Минусы: такие аппараты не дешевое удовольствие, концы стержней остаются над кожей; риск инфицирования кожи вокруг; неудобство в перевязках и обработке ран; невозможность начала ранней разработки лучезапястного сустава, вследствие чего риск возникновения необратимой контрактуры (отсутствие движений в суставе).
Причины. Что должны знать родители?
Ввиду своей непоседливости дети большую часть времени проводят в активном двигательном режиме. Младшие дошкольники, изучая окружающий мир, делают ошибку за ошибкой, цена которым – здоровье. Казалось бы, на ровном месте непоседа может зацепиться, упасть и травмировать руку. Ненадлежащий уход либо полное отсутствие такового со стороны близких людей могут привести к травматическим ситуациям.

У детей старшего возраста в спортзале во время тренировок и активной игры есть риск получить сильный прямой удар по руке, влекущий за собой перелом сустава со смещением или без него. Такую же травму подростки часто получают во время массовых неконтролируемых мероприятий. Дорожно-транспортные ситуации могут стать одной из причин переломов рук различной степени тяжести, влекущие длительное расстройство здоровья.
Как диагностировать?
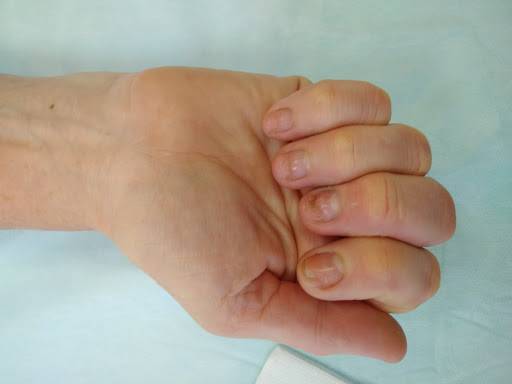
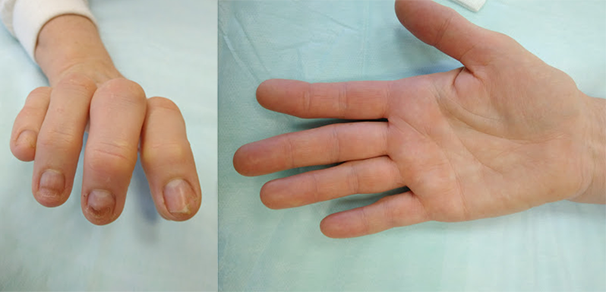
Выявить нарушение функции кисти, связанное с неправильным сращением перелома обычно нетрудно. Часто есть внешние признаки, такие как патологическая ротация, горбинка на тыле кисти, угловая деформация пальца и прочие. Для уточнения характера деформации кости обычно достаточно рентгеновского снимка
Очень важно снимать каждый палец отдельно в четкой прямой и боковой проекциях
Ротационное смещение оценивается при сжатии пальцев в кулак: есть ли перекрещивание или нет. И здесь могут возникнуть трудности, например, мы предполагаем, что палец просто еще не разработан и поэтому не сгибается, а на самом деле там есть небольшое ротационное смещение, которое и затрудняет его сгибание.
Так что для полноценной диагностики важен и анализ рентгенограмм и осмотр специалистом. Ведь оценить подвижность сухожилий можно только при осмотре, УЗИ или МРТ не очень помогают в оценке состояния мягких тканей, когда речь идет о пальцах.
В случае внутрисуставных переломов для оценки смещения может быть назначена компьютерная томография.
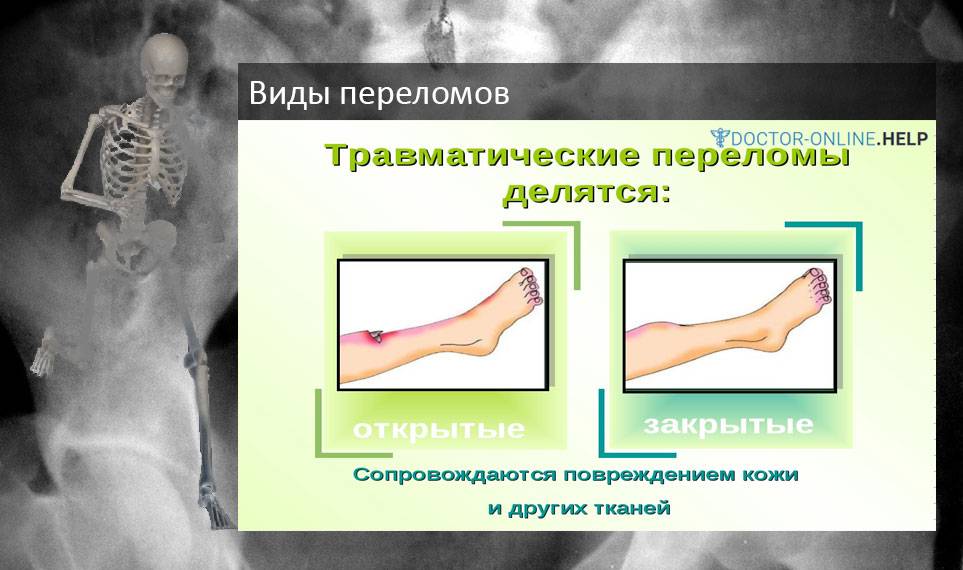
Какие бывают переломы: общепринятые медицинские классификации
Переломы классифицируют по нескольким критериям: по расположению отломков, локализации травмы и формы переломанного участка.
В зависимости от расположения отломков переломы кости бывают открытыми и закрытыми. В первом случае травма сопровождается повреждением мягких тканей, вплоть до того, что кость оказывается видимой. При закрытом переломе такого не случается: мягкие ткани остаются целыми, кровоизлияний нет.
Открытые переломы подразделяют на первичные и вторичные. В первом случае мягкие ткани травмируются из-за внешнего провоцирующего фактора, а во втором — из-за того, что осколок кости ранит ткани, образуя в них сквозную рану.
Есть отдельные типы, какие бывают закрытые переломы:
- Комбинированные. Характеризуются множественными повреждениями внутренних органов.
- Сочетанные. Появляются из-за внешнего воздействия, например, травм или радиации.
- Множественные. Повреждается несколько костей сразу.
- Единичные. Травмируется только одна кость.
- Полные. Концы кости отделяются друг от друга.
- Неполные — кость не разделяется, но на ее поверхности образуются трещины и краевые обломки.
Самый тяжелый вид травмы — перелом кости со смещением. Из-за перелома со смещением возникают осложнения: как паралич конечностей или потеря их чувствительности, потеря трудоспособности, а иногда и летальный исход.
По местоположению перелом классифицируют на следующие виды:
- Эпифизиолизный — с поражение зоны роста костной ткани у детей.
- Эпифизиарный — с травмированием полости сустава.
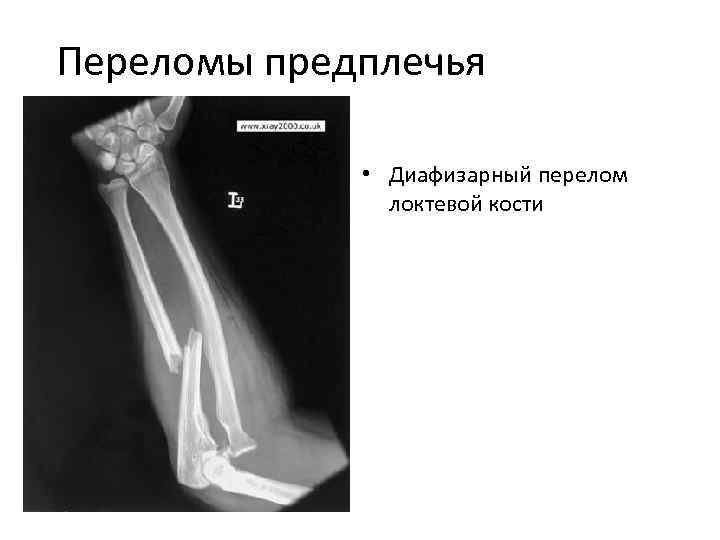
- Диафизарным — повреждение трубчатых костей.
- Вклоченным — связан с повреждением губчатых костных элементов.
Самой трудно излечимой считается эпифизиарный вид переломов. Он зачастую сочетается с вывихами, что не позволяет сразу определить тип травмы и назначить точное лечение.
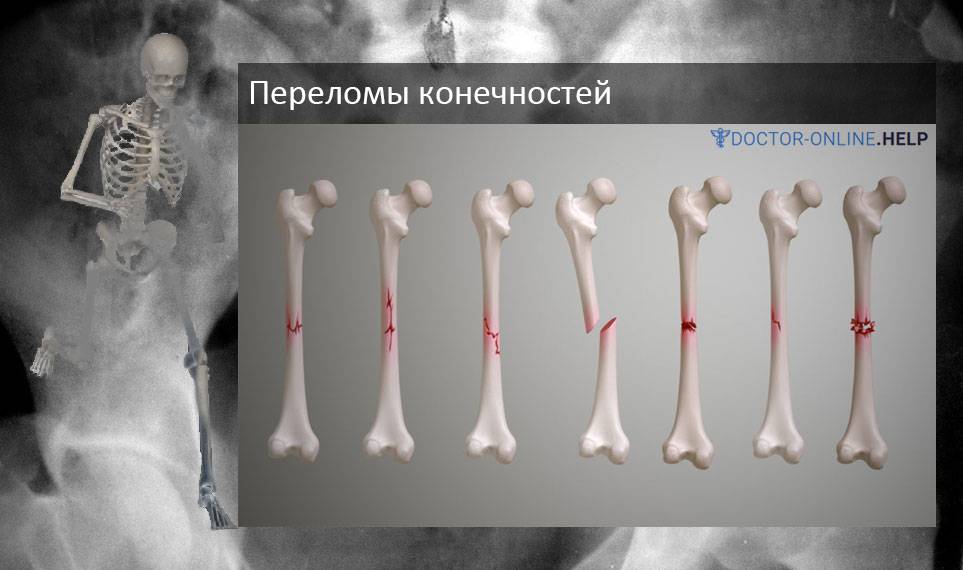
Еще одну классификацию видов переломов дают по форме повреждения кости:
- Поперечные — линия разлома находится перпендикулярно относительно самой кости.
- Продольные — линия перелома расположена параллельно поврежденным кожным тканям.
- Косые — линия разлома располагается под углом к самой трубчатой кости
- Винтообразные — вид перелома, при котором костные отломки смещаются относительно первоначального положения.
- Оскольчатые — при травме не образуется ни одной линии перелома, но на участке кости появляются отдельные осколки.
- Клиновидные — это вид перелома характерен для травм позвоночника, когда одна кость вдавливается в другую и образует трещины и клиновидные дефекты на её поверхности.
- Компрессионный — вид перелома, при котором на поврежденном участке костной ткани образуется множество мелких обломков.
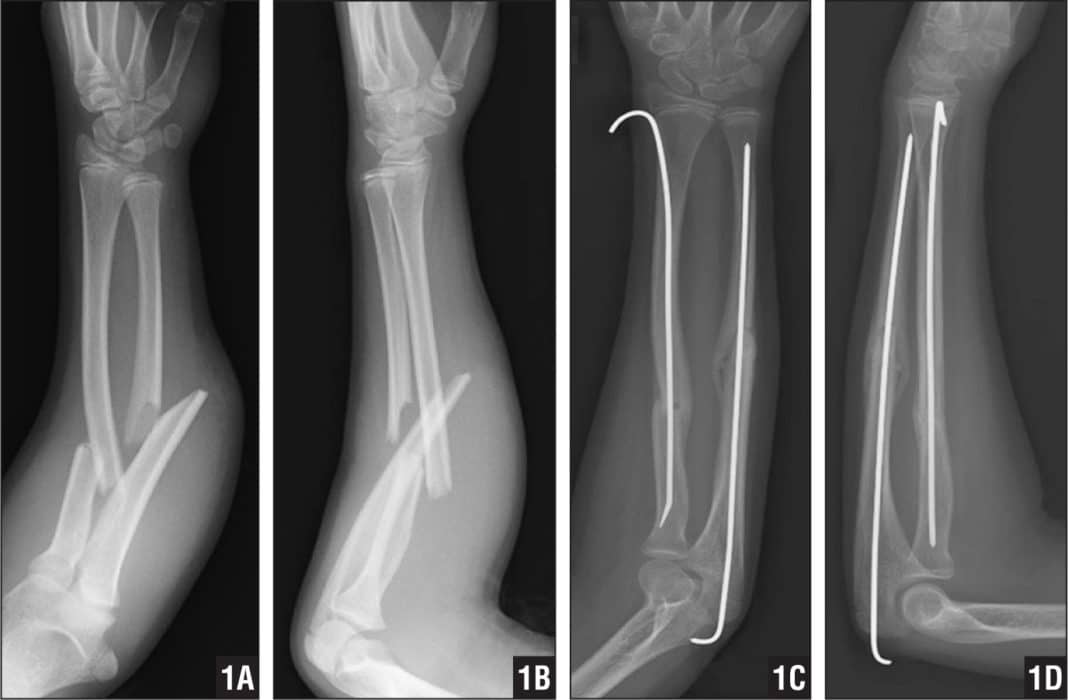
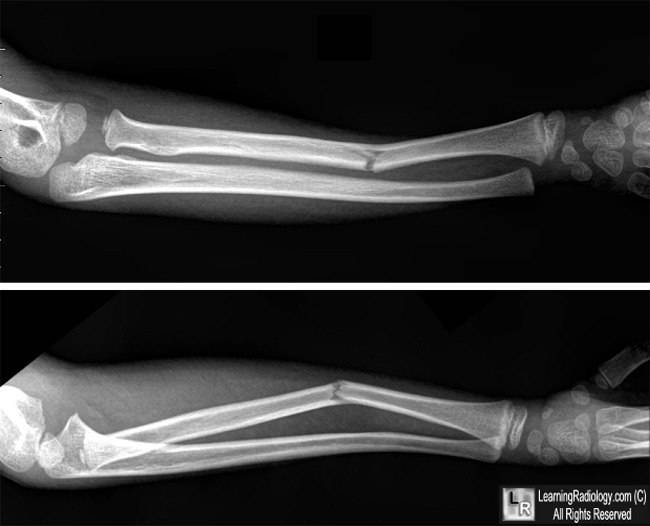
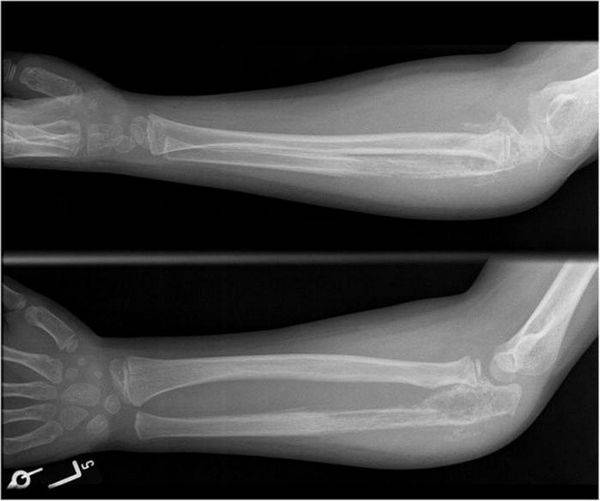
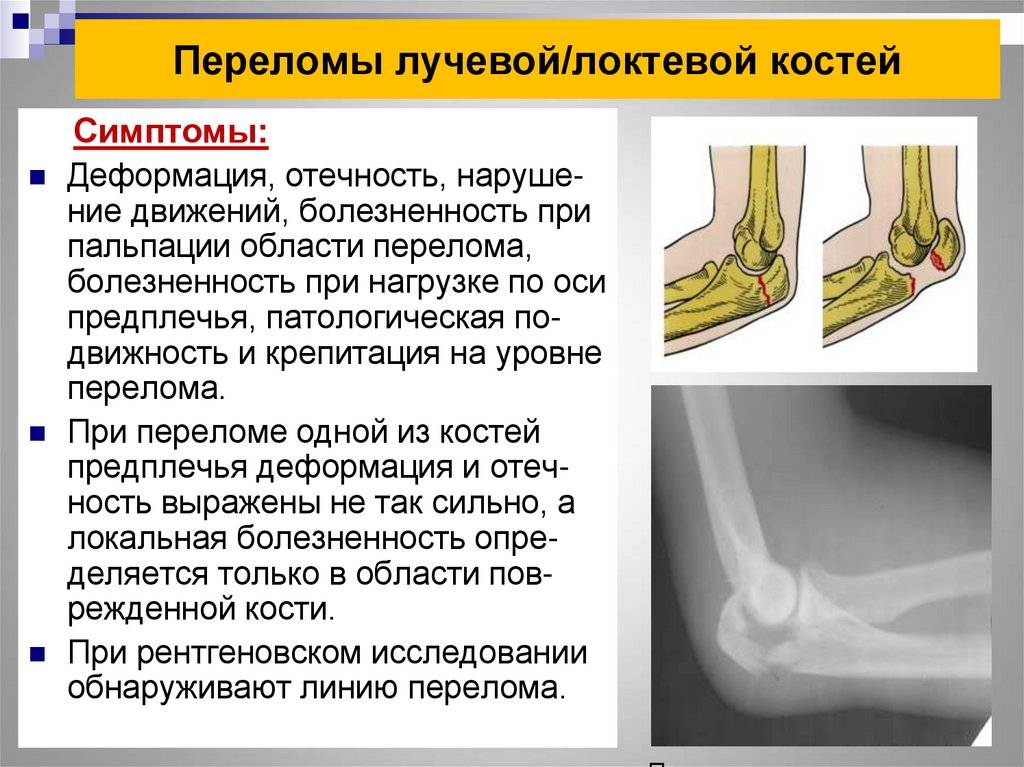
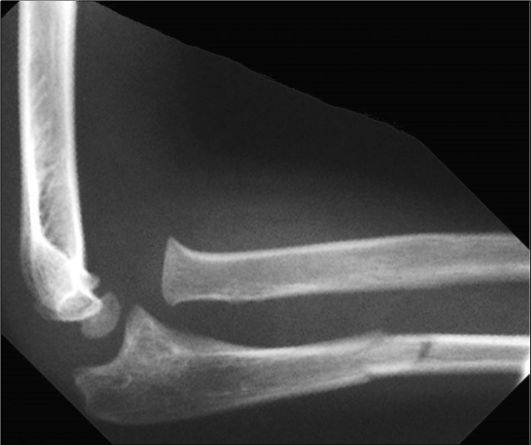
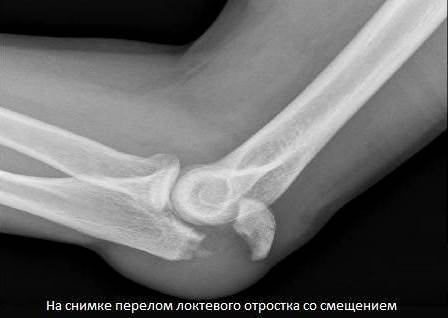
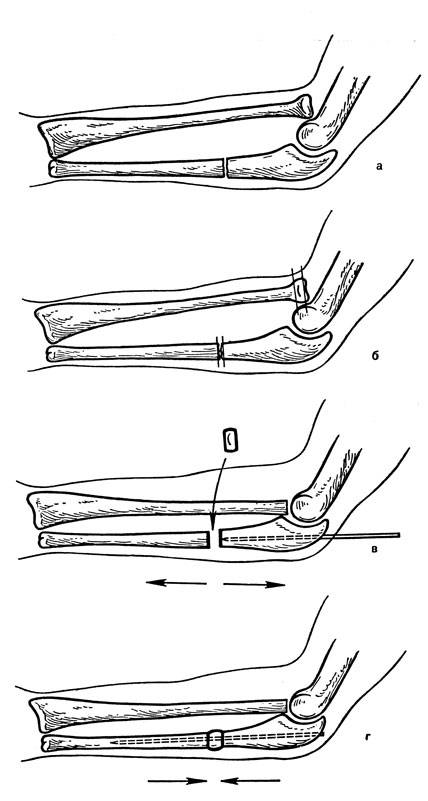
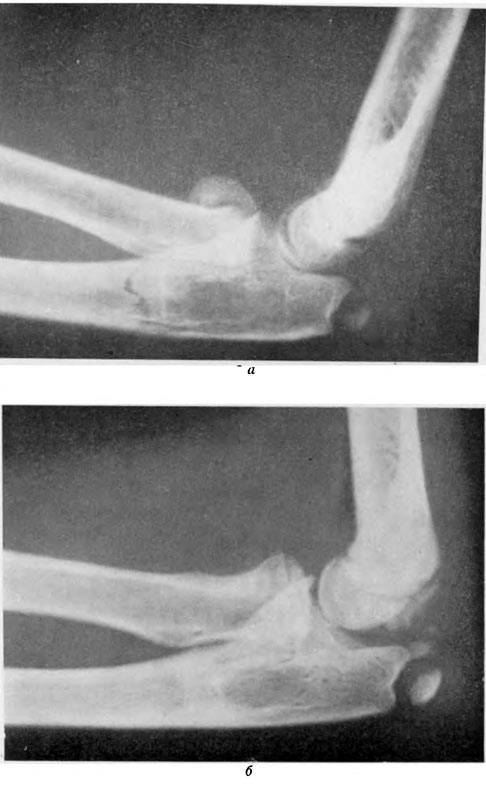
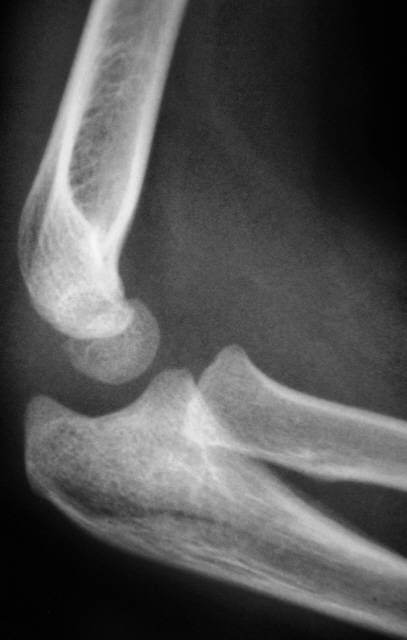
Лечение Переломов локтевого отростка локтевой кости:
При переломах без смещения показано консервативное лечение. Накладывают глубокую заднюю гипсовую лонгету от верхней трети плеча до лучезапястного сустава, фиксируя предплечье в среднем положении между пронацией и супинацией под углом 110-120° в локтевом суставе. С первых же дней начинают занятия ЛФК в свободных суставах. Срок фиксации 3-4 нед, причем через 2-2,5 нед можно, временно сняв лонгету, приступить к осторожным движениям в локтевом суставе, после чего иммобилизация продолжается.
Аналогично проводится лечение при переломах с незначительным смещением отломков, которое устраняется при разгибании предплечья. Фиксацию проводят в том положении, в котором достигнута репозиция отломков.
Переломы с выраженным смещением отломков подлежат оперативному лечению. Оно показано при расхождении отломков на 2-3 мм и более, нарушении конгруэнтности суставной поверхности (т. е. при смещении отломков в сторону), многооскольчатых переломах со смещением отломков при наличии достаточно крупных фрагментов. Оптимальным при внутрисуставных переломах является такой метод лечения, который позволяет начать ранние движения в суставе. Методом выбора при переломах локтевого отростка является остеосинтез “стягивающей петлей”. Его производят сразу при поступлении больного или после заживления ссадин в области оперативного вмешательства.
Применяют проводниковое или инфильтрационное обезболивание. Производят продольный срединный разрез длиной 6-8 см. После удаления из сустава сгустков крови и мелких (до 1 см) костных фрагментов осуществляют репозицию отломков в правильном положении однозубым крючком. Дрелью сквозь отросток в диафизарную часть локтевой кости проводят параллельно две спицы Киршнера (в костномозговой канал). Параллельно плоскости излома, отступя 3-5 см, просверливают поперечно к продольной оси локтевой кости отверстие, сквозь которое при помощи проводника (например, иглы для внутрикостных инъекций) проводят проволоку.
Концы ее перекрещивают однократно у верхушки локтевого отростка концы спиц Киршнера, после чего скручивают плоскогубцами. Контролируют правильность восстановления конгруэнтности суставной поверхности. Спицы скусывают на 2 см над локтевым отростком и загибают под углом 90° к кости.
После операции конечность фиксируют на косынке. На 3-5-й день после вмешательства разрешают активные движения в локтевом суставе, причем полный объем движений в нем восстанавливается через 3-5 нед.
Проволочную петлю (после ее перекусывания у места скручивания) и спицы Киршнера удаляют через 3-4 мес под местной анестезией.
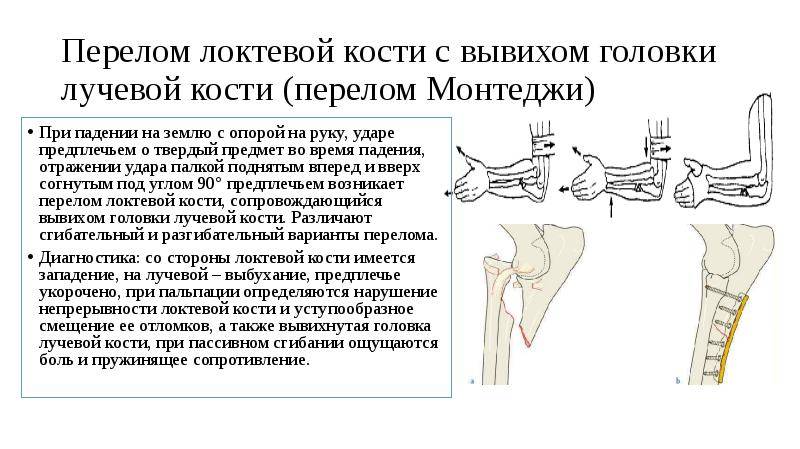
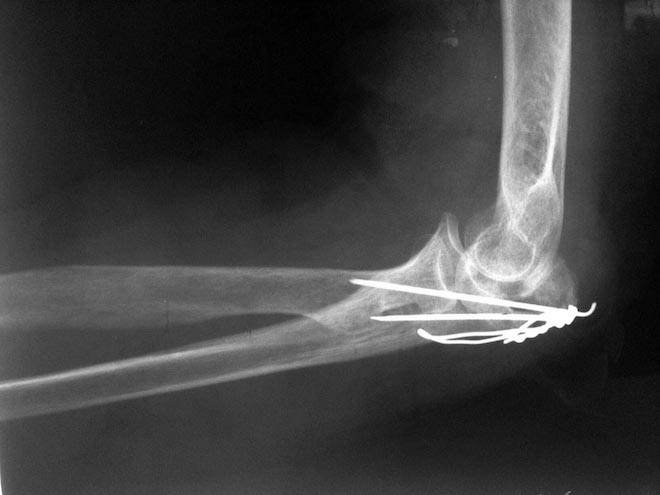
При повреждениях Монтеджи и разрыве кольцевой связки лучевой кости необходимо произвести остеосинтез длинным штифтом или винтом, вправить головку лучевой кости.
При раздробленных переломах, отрыве верхушки локтевого отростка со смещением показано удаление отломков с восстановлением целости сухожильного растяжения трехглавой мышцы плеча. Операцию выполняют из продольного разреза в области локтевого отростка. Тщательно удаляют все костные отломки. Мобилизуют сухожильное растяжение трехглавой мышцы, прошивают его и фиксируют швами к локтевой кости (через просверленные в ней в продольном направлении отверстия), надкостнице и к фасции. Дополнительно подшивают края сухожильного лоскута к мягким тканям. Конечность фиксируют гипсовой лонгетой в положении разгибания по углом 150-160° на 3 нед, затем приступают к реабилитации.
При застарелых, несросшихся переломах локтевого отростка к оперативному вмешательству прибегают в тех случаях, когда имеется значительное нарушение функции, не устраняющееся после проведения комплексной реабилитационной терапии. Делают продольный разрез, обнажают место перелома, освежают отломки. Если путем разгибания предплечья и натяжения сухожилия трехглавой мышцы плеча низвести отросток не удается, производят мобилизацию сухожилия. Остеосинтез проводят стягивающей петлей. В пожилом возрасте возможно удаление отростка с восстановлением целости трехглавой мышцы плеча.
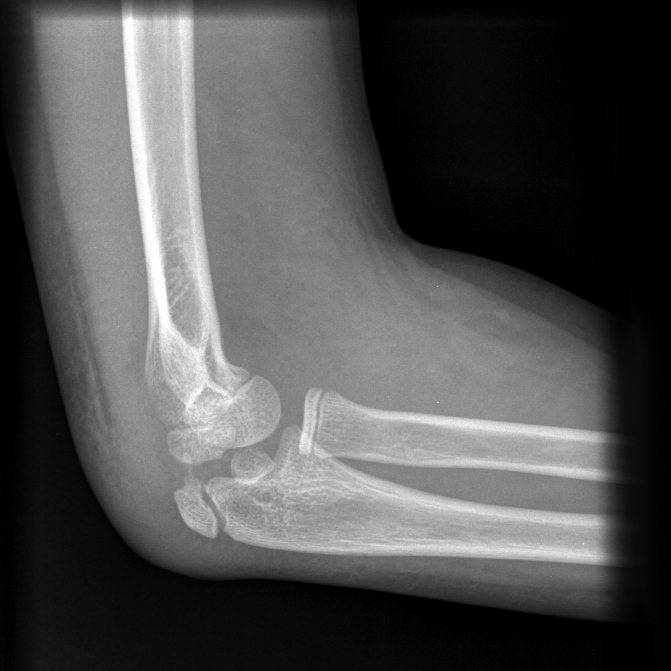
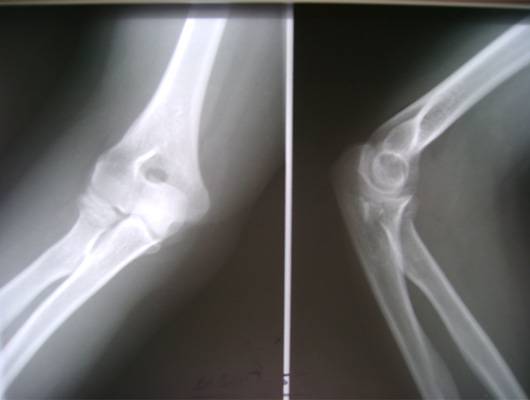
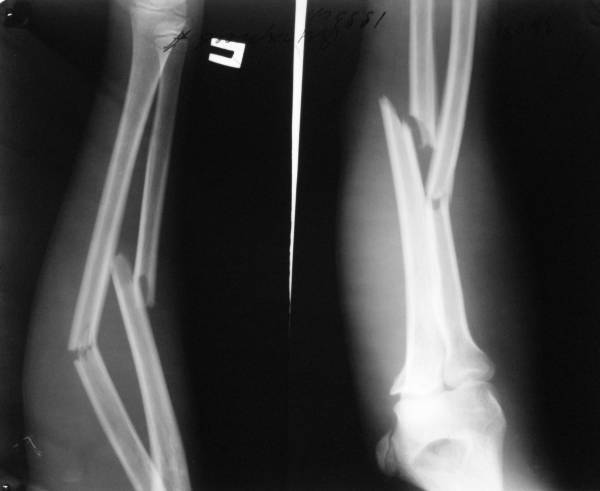
Переломы нижнего (дистального) отдела плечевой кости, переломы мыщелков плечевой кости.
Переломы нижнего конца плечевой кости могут быть внутрисуставные и внесуставные.
Переломы, не затрагивающие суставные поверхности или внесуставные, имеют хороший прогноз на восстановление. Они обычно располагаются несколько выше сустава. Наиболее частый из таких переломов называется надмыщелковым переломом плечевой кости. Такие переломы плохо удерживаются в правильном положении гипсовой повязке, поэтому требуют хирургического лечения.
Только точное сопоставление отломков в правильном положении и их фиксация может избавить пациента от проблем с локтевым суставом в дальнейшем. Для фиксации перелома используются специальные пластины и винты. Их форма соответствует контурам кости, что способствует стабильной фиксации до сращения перелома, а также способствует началу ранней разработки движений в суставе.
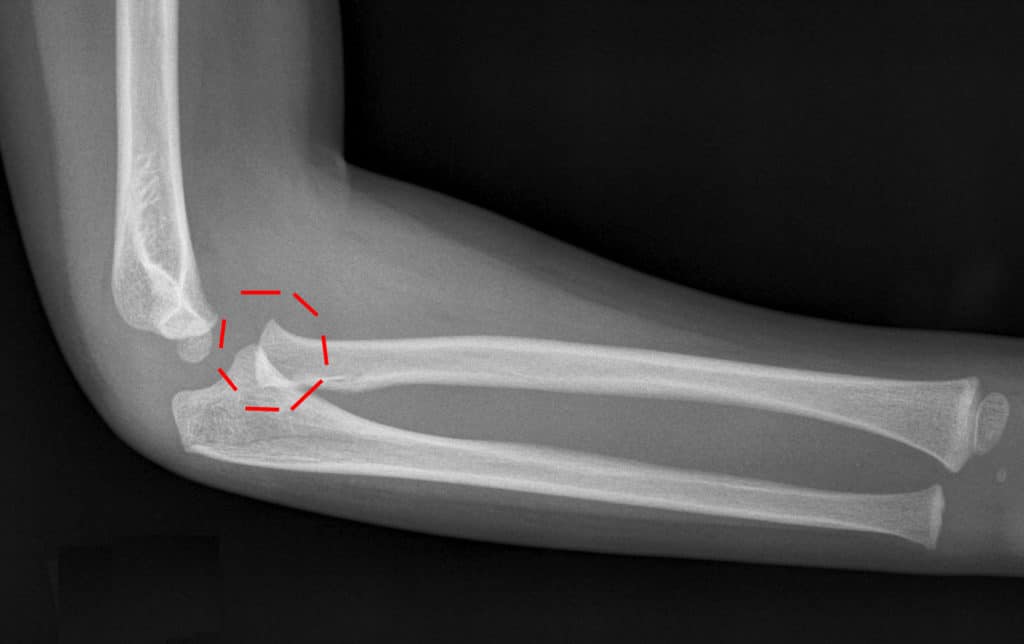
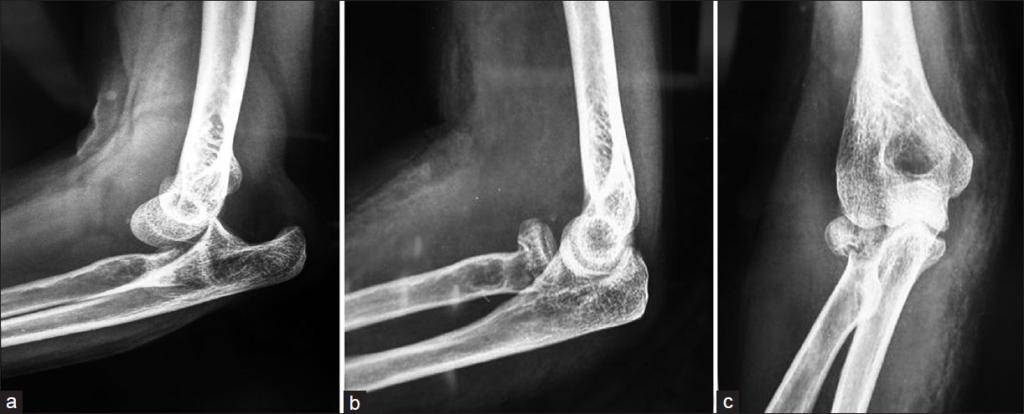
Еще одной частой травмой является отрывной перелом медиального надмыщелка плечевой кости. Причиной этого перелома является запредельная тяга медиальной коллатеральной связки локтевого сустава, при которой отрывается фрагмент медиалього надмыщелка. Костный фрагмент часто попадает в полость сустава и блокирует его. В результате блокады сустава, происходит резкое ограничение движений в суставе, а пациент страдает от постоянного болевого синдрома.
В этом случае хирургически открывают сустав, а фрагмент фиксируют к месту отрыва. Если костный фрагмент находится поблизости от места отрыва, лечение может быть консервативным без операции. Подобный перелом в редких случаях может происходить и в области латерального надмыщелка.
Внутрисуставные переломы характеризуются повреждением суставных поверхностей. Прогноз восстановление после таких травм хуже. Высок риск развития посттравматического артроза в долгосрочной перспективе. При артрозе ускоряется процесс износа суставного хряща, что сопровождается болевым синдромом и нарушением функции сустава. Цель лечения внутрисуставных переломов – это восстановление гладкой поверхности суставных поверхностей, как только это возможно.
При переломе головчатого возвышения плечевой кости происходит смещение отломков в сустав, что может привести к заклиниванию в суставе и ограничению его функции
Головчатое возвышение сочленяется с головкой лучевой кости и имеет важное значение в поддержании стабильности сустава. Травма обычно связана с падением на прямую руку или вывихом в локтевом суставе
Лечение обычно хирургическое. Если фрагменты крупные, то их фиксируют специальными винтами. В случае, когда отломки маленькие и их жизнеспособность вызывает сомнения, их удаляют.
Чрезмыщелковые и межмыщелковые переломы наиболее распространены. Нижняя или дистальная часть плечевой кости разделена на две колоны, которые поддерживают сустав. При прямом ударе в области локтя разрушаются обе колоны и соотношение костей в суставе значительно нарушается.
Такие переломы нестабильны и лечить их в гипсе не представляется возможным. Переломы в области мыщелков плечевой кости становятся причиной массивного повреждения суставного хряща. Лечение переломов мыщелков плечевой кости очень сложная задача даже для опытных хирургов. Наиболее хорошие результаты отмечаются после хирургического лечения с использованием специальных фиксаторов.
Однако стоит отметить, что операция в данной области сопряжена с риском повреждения важных нервов и сосудов.
При переломах мыщелков плечевой кости используются пластины и винты. Современные специально сконструированные пластины и винты позволяют зафиксировать отломки в области перелома в правильном с анатомической точки зрения положении, а также стабильно удержать это положение до сращения перелома. Также немаловажным является прочная фиксация пластинами и винтами перелома во время разработки движений в суставе сразу после операции.
Операции в области локтевого сустава крайне опасны с точки зрения повреждения сосудов и нервов. Исходом подобных осложнений может стать необратимое нарушение движений и чувствительности в области кисти. Возможность развития подобных осложнений накладывает на хирурга большую ответственность во время планирования и проведения операции при таких переломах.
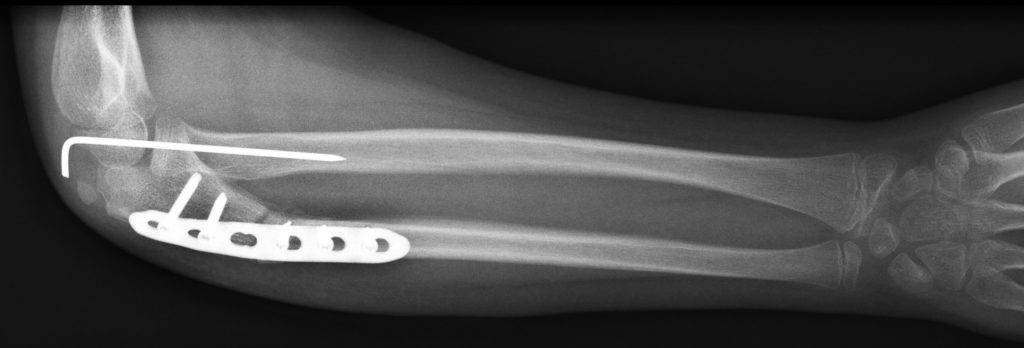
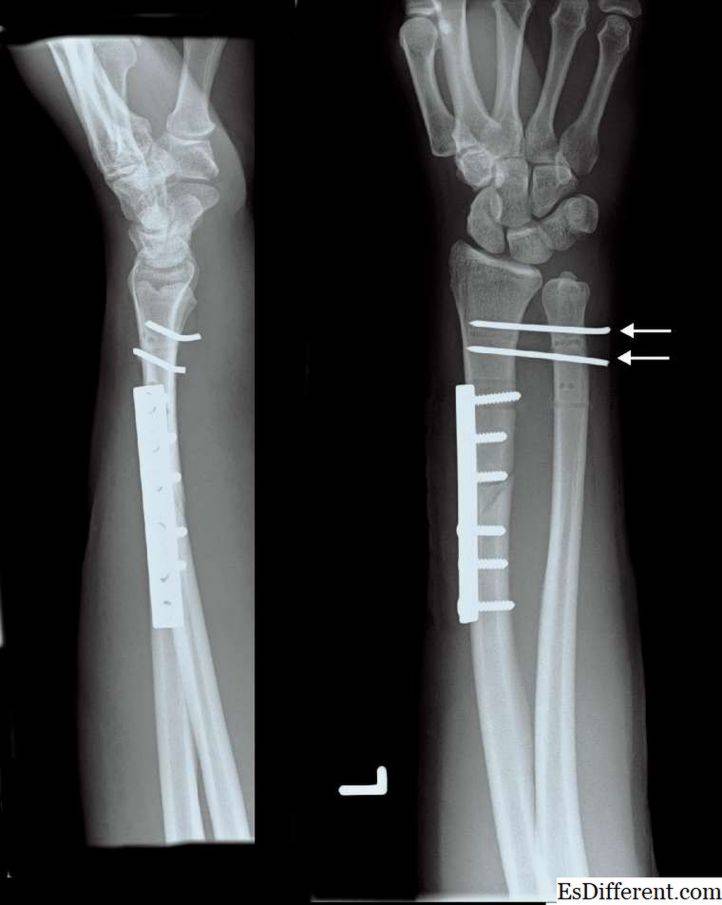
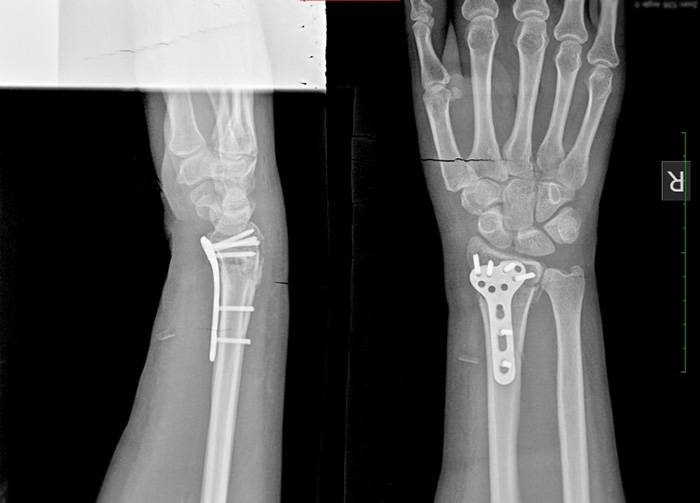
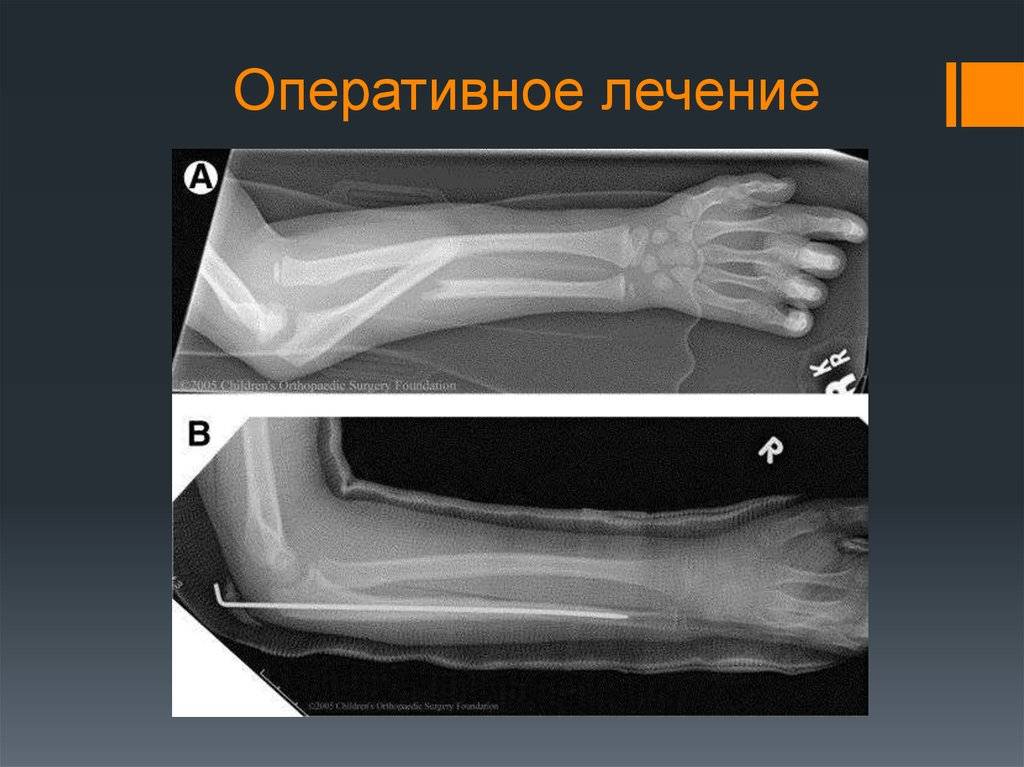
Оперативное лечение перелома лучевой кости в типичном месте (остеосинтез)
Практически все переломы лучевой кости со смещением требуют оперативного лечения – сопоставления и фиксирования отломков кости – остеосинтеза. Именно этот метод позволяет восстановить функцию кисти наиболее полноценно и добиться хороших функциональных результатов.
Лучевая кость полностью срастается примерно за 6-8 недель. Спустя этот срок пациент может начинать полноценно пользоваться рукой. Но разрабатывать руку с помощью определенных, рекомендованных врачом, упражнений, благодаря использованию фиксаторов можно уже спустя 1-2 недели после вмешательства. Легкие спортивные физические нагрузки можно начинать примерно спустя 3 месяца после операции.
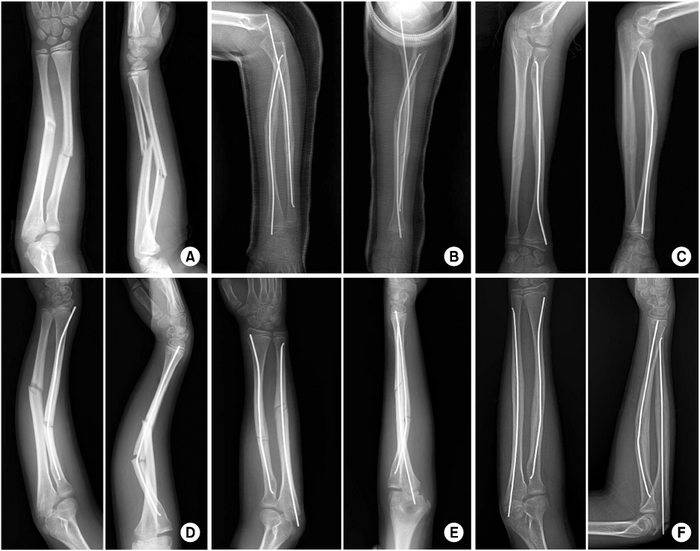
В зависимости от типа перелома (оскольчатый, многооскольчатый, со значительным или незначительным смещением) можно выделить несколько возможных вариантов фиксации – пластиной, фиксированной винтами; аппаратом внешней фиксации; винтами; спицами.
В ряде случаев при выраженном отеке накладывается аппарат внешней фиксации, а после спадения отека он заменяется на пластину (или другой фиксатор в зависимости от типа перелома).
Остеосинтез лучевой кости пластиной
При значительном смещении отломков используется остеосинтез лучевой кости металлической пластиной, специально изготовленной для данного сегмента. После сопоставления отломков пластина фиксируется винтами к поврежденной кости. После установки пластины накладываются на кожу накладываются швы на 2 недели, а также гипсовая лонгета примерно на тот же срок. После операции назначается лекарственная терапия: обезболивающие препараты, препараты кальция для более быстрого срастания костей, при необходимости – препараты местного действия для уменьшения отека. Средний срок пребывания в стационаре – 7 дней. Швы снимаются в амбулаторном режиме спустя 2 недели. Рука носится в возвышенном положении на косыночной повязке. Необходимости в удалении пластины нет.
Аппарат внешней фиксации
В ряде случаев – в пожилом возрасте, при выраженном отеке кисти и лучезапястного сустава, делать доступ для установки пластины бывает нежелательно в силу различных факторов (отек, состояние кожи). В таких случаях устанавливают аппарат внешней фиксации – он фиксирует отломки с помощью спиц, которые проходят через кожу в кость. Аппарат выступает над кожей небольшим блоком (около 12 см длиной и 3 см высотой). Преимущество этого вида остеосинтеза в том, что нет необходимости делать большие разрезы, однако за аппаратом нужно следить – делать перевязки, чтобы спицы не воспалились.
После операции рука 2 недели находится в лонгете, потом пациент начинает разрабатывать лучезапястный сустав в аппарате, который этому не препятствует.
Аппарат внешней фиксации удаляется примерно через 6 недель, после рентген-контроля, в условиях стационара. Операция снятия аппарата внешней фиксации не занимает много времени и достаточно легко переносится пациентом. Средний срок госпитализации 5-7 дней, длительность больничного листа – около 1,5 месяцев. Перевязки надо делать через день, в амбулаторном режиме. Рука носится в возвышенном положении на косыночной повязке.
Фиксация спицами, или винтами
При незначительном смещении отломков лучевая кость фиксируется спицами или винтами через небольшие проколы кожи. Примерно на 2 недели накладывается гипсовая лонгета, затем человек начинает разрабатывать руку. Спустя 6-8 недель спицы извлекаются.
В ряде случаев возможно применение саморассасывающихся имплантов, удалять которые не нужно.
Лечение перелома лучевой кости
вправлениеза исключением обезболиваниякостных отломковудаляюти после осуществления вправления переломов с их смещениемибупрофен, кеторолак и др.антибиотикивакцины, иммуноглобулины Сроки лечения при различных видах переломов лучевой кости
| Вид перелома лучевой кости | Сроки иммобилизации (обездвиживания) поврежденной конечности | Сроки восстановления полноценной подвижности в предплечье (после снятия гипса) | |
| Перелом головки или шейки лучевой кости | Без смещения костных отломков. | 14 – 21 день. | 14 – 21 день. |
| Со смещением костных отломков. | 28 – 35 дней. | 14 – 28 дней. | |
| Перелом диафиза(средней части) лучевой кости | Без смещения костных отломков. | 56 – 70 дней. | 14 – 28 дней. |
| Со смещением костных отломков. | 56 – 112 дней. | 28 – 42 дня. | |
| Переломов нижнего эпифиза(нижней части) лучевой кости | Без смещения костных отломков. | 21 – 35 дней. | 7 – 14 дней. |
| Со смещением костных отломков. | 35 – 56 дней. | 14 – 28 дней. |