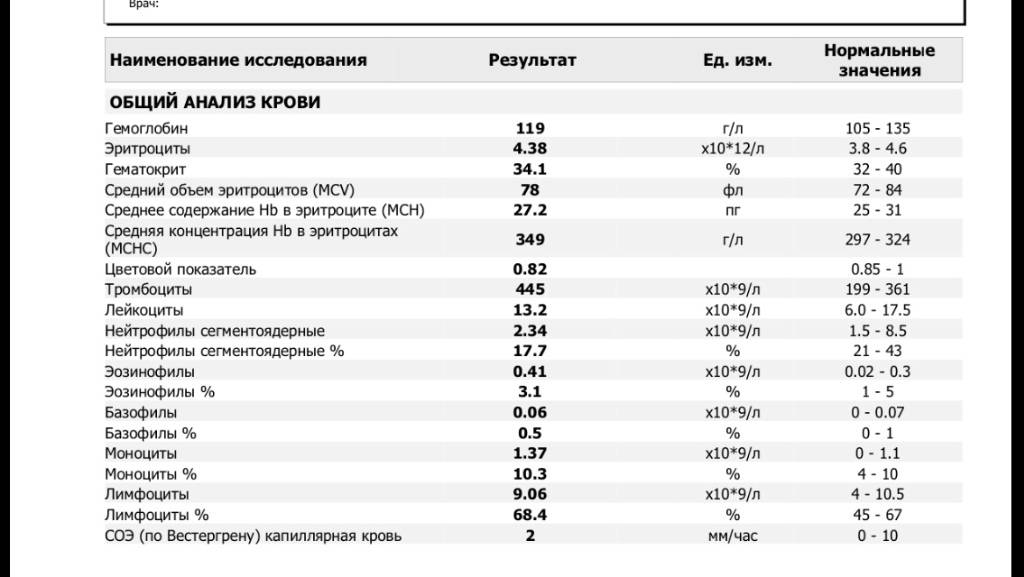
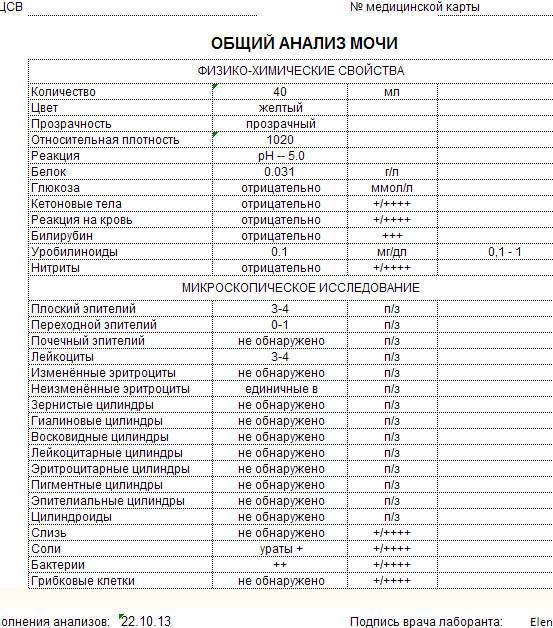
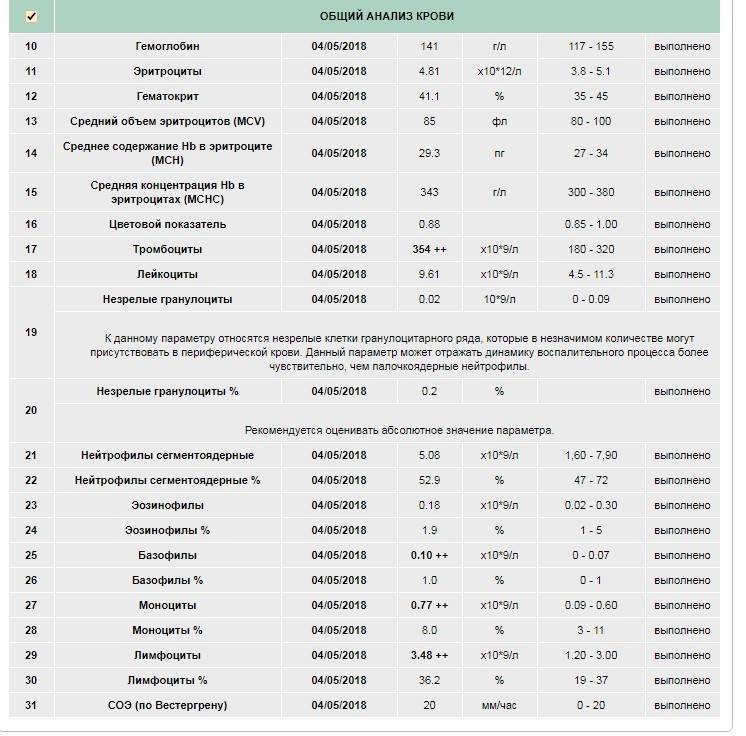
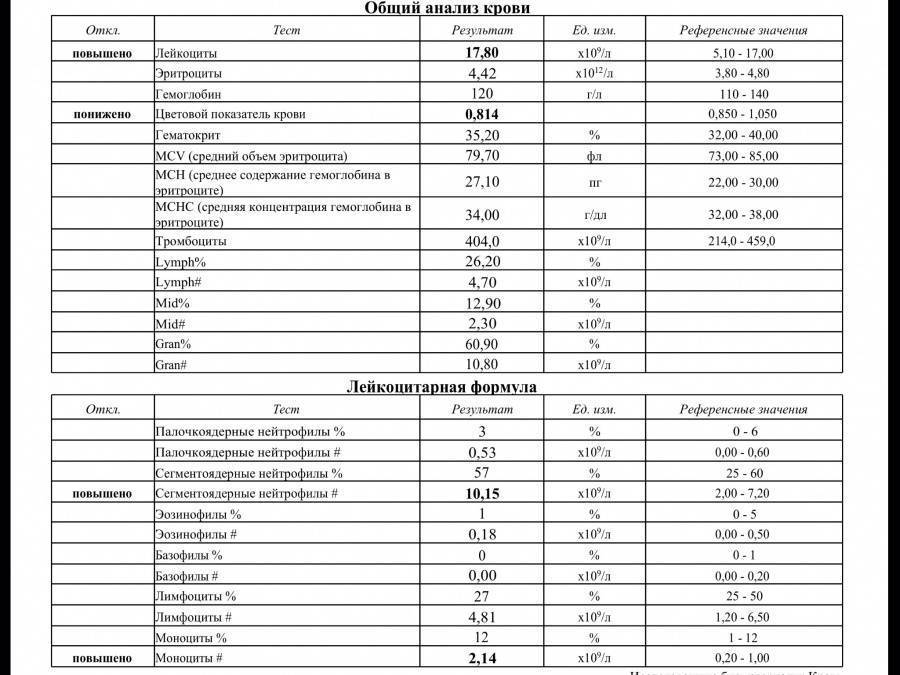
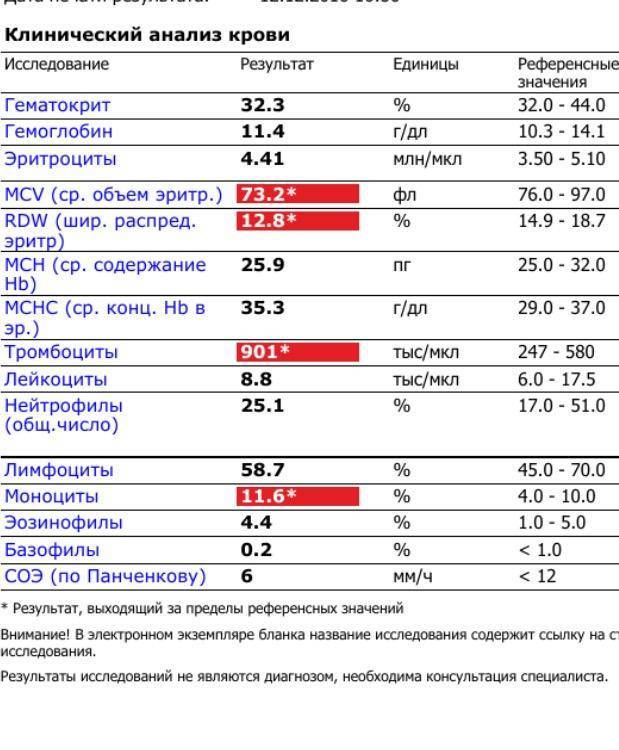
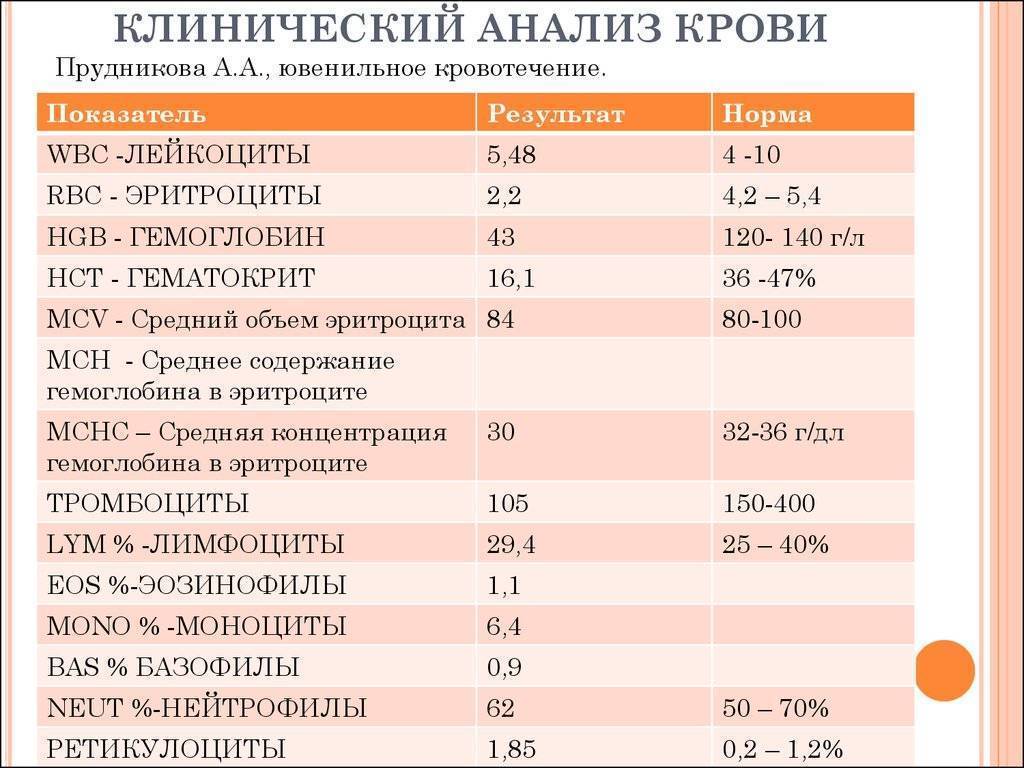
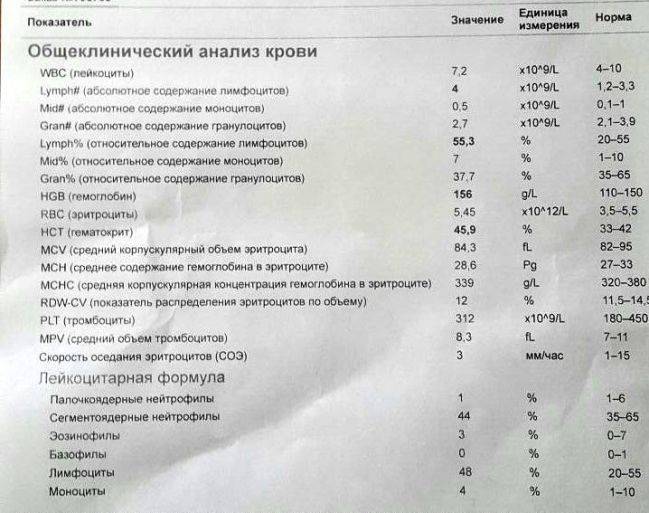
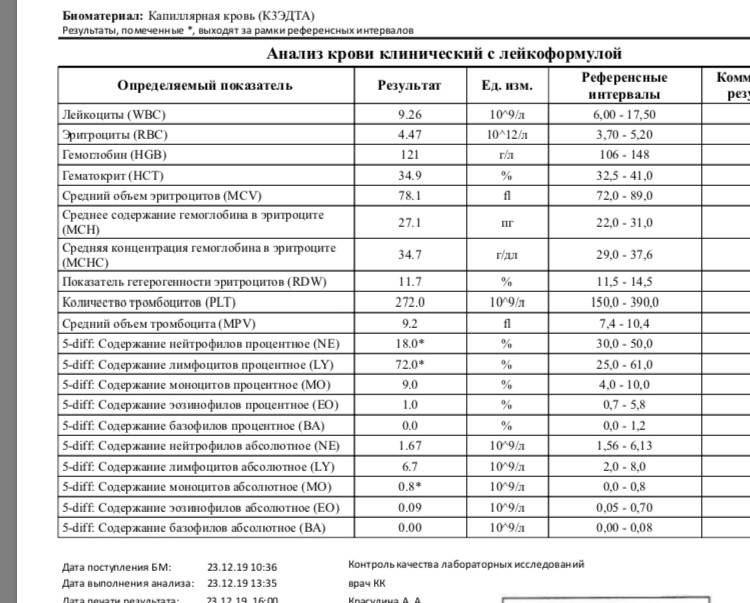
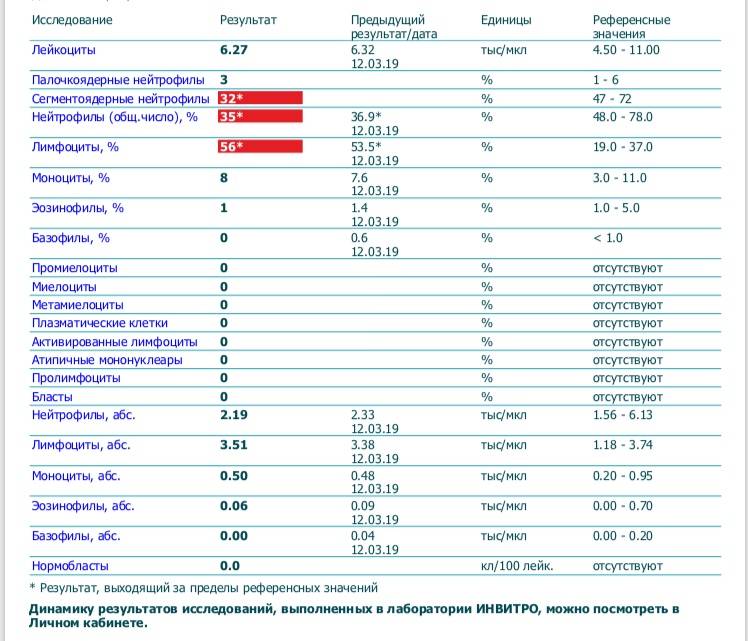
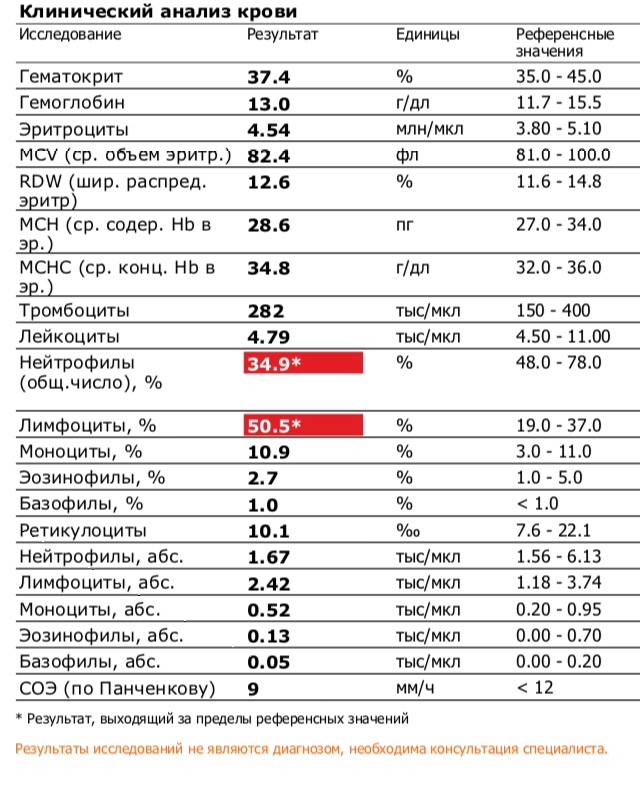
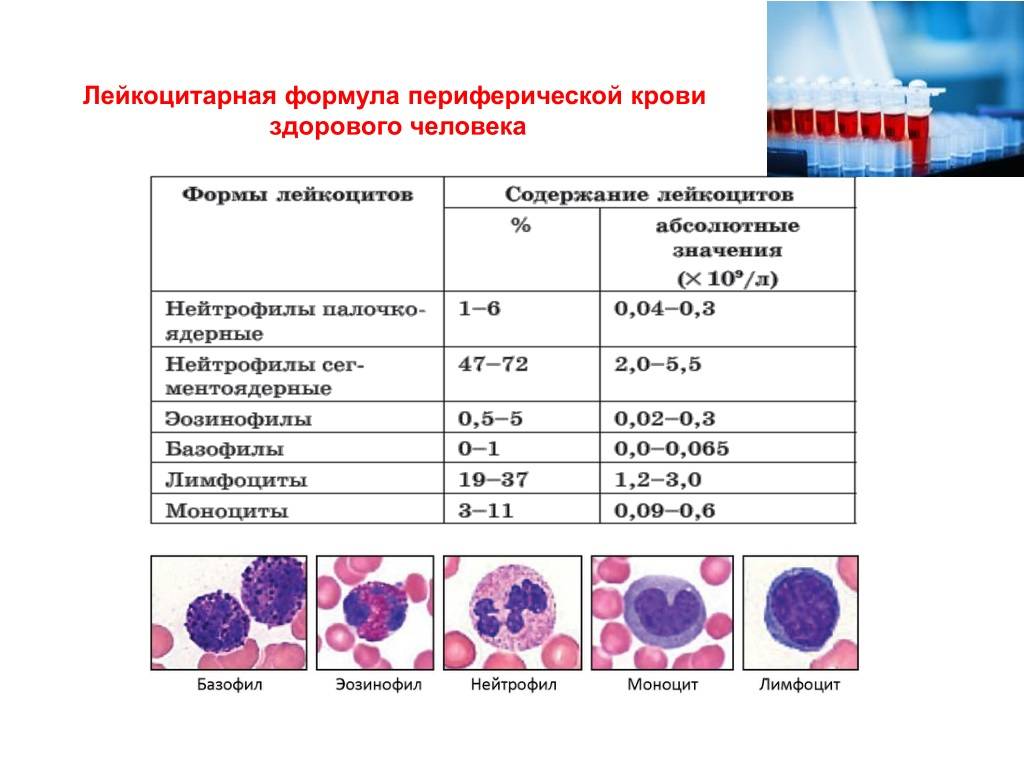
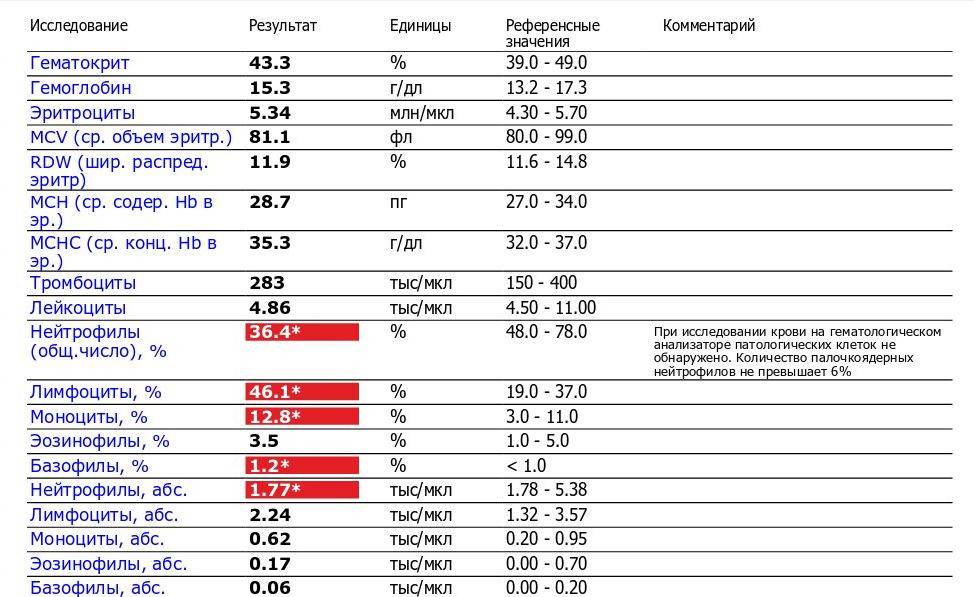
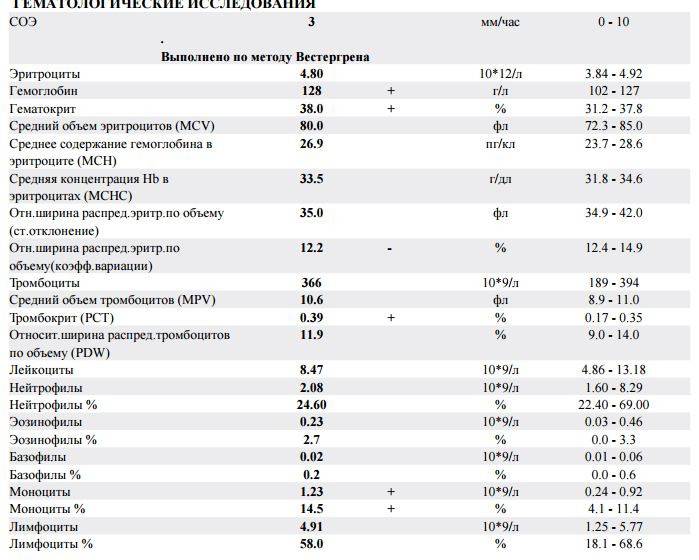
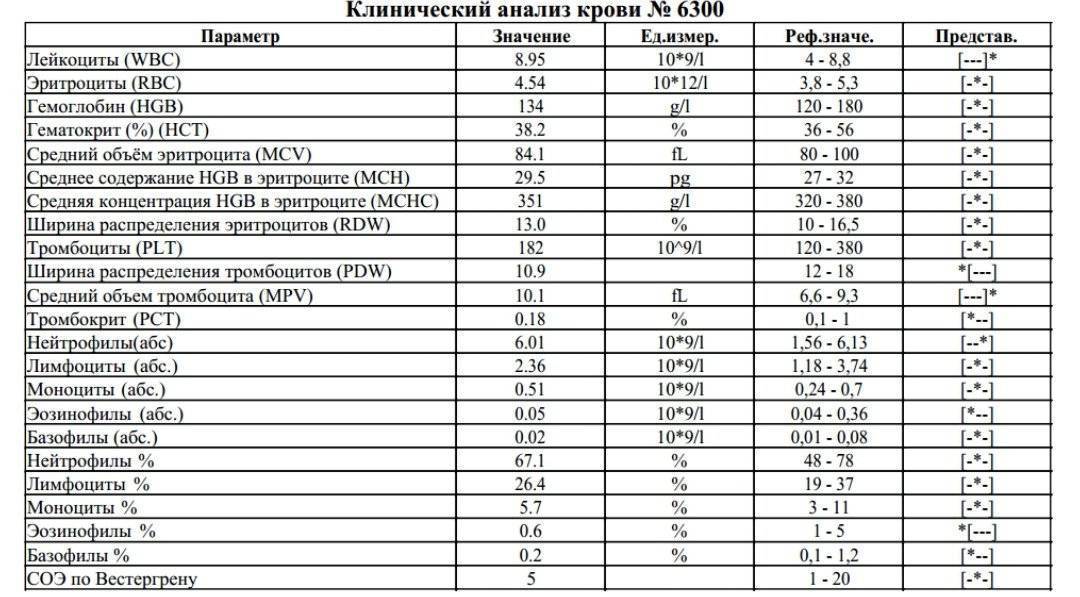
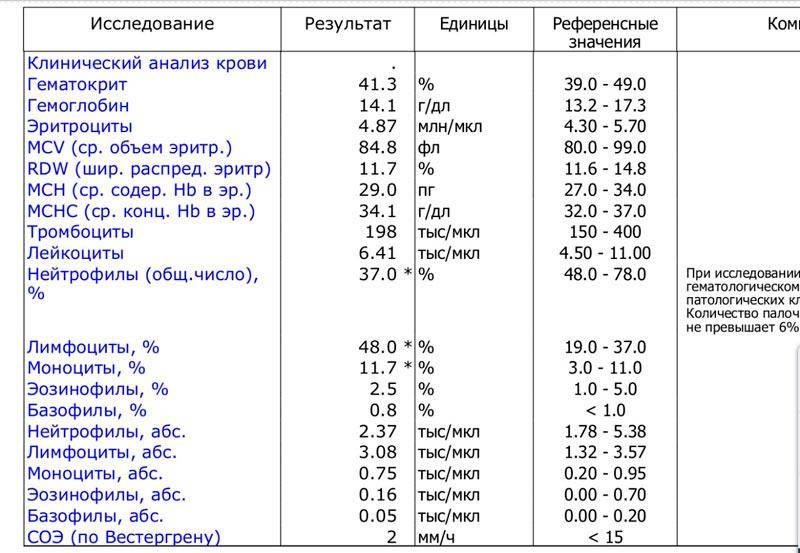
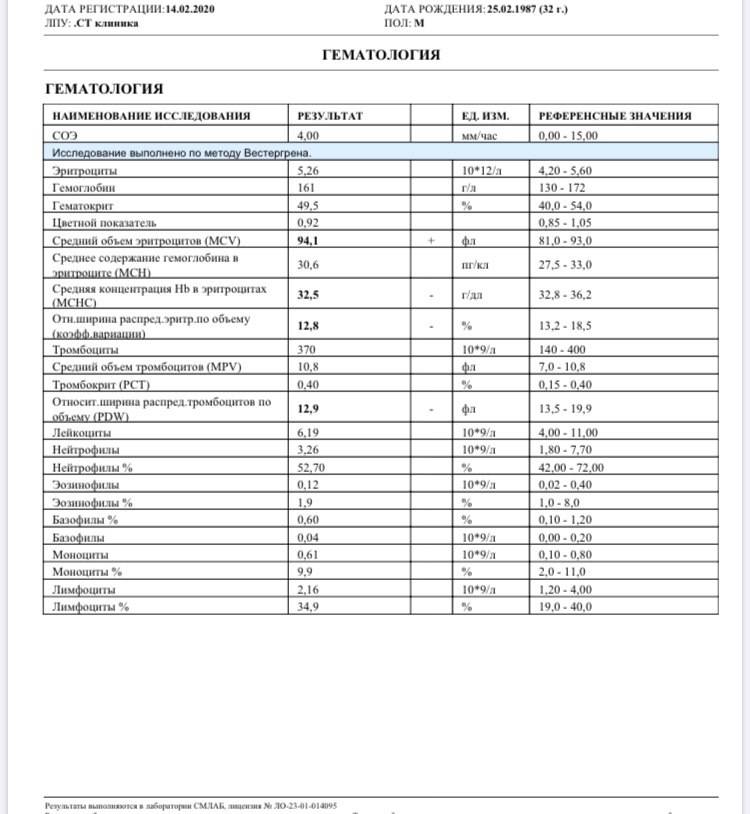
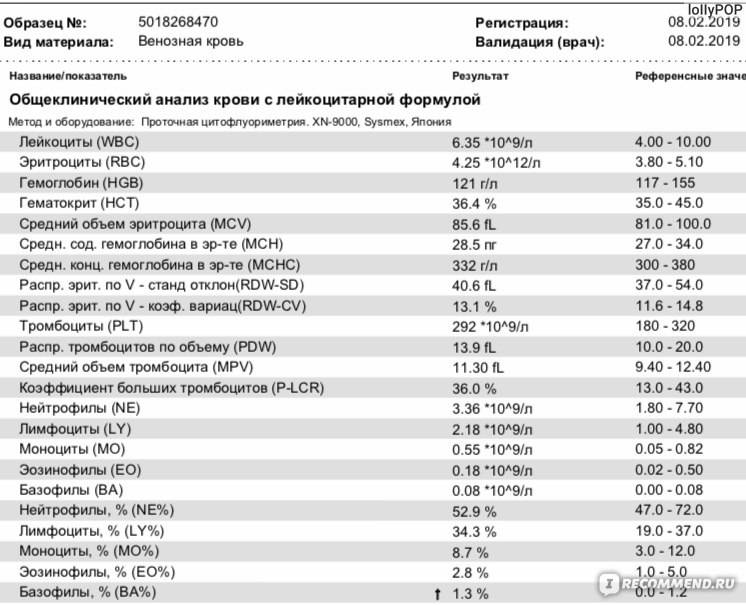
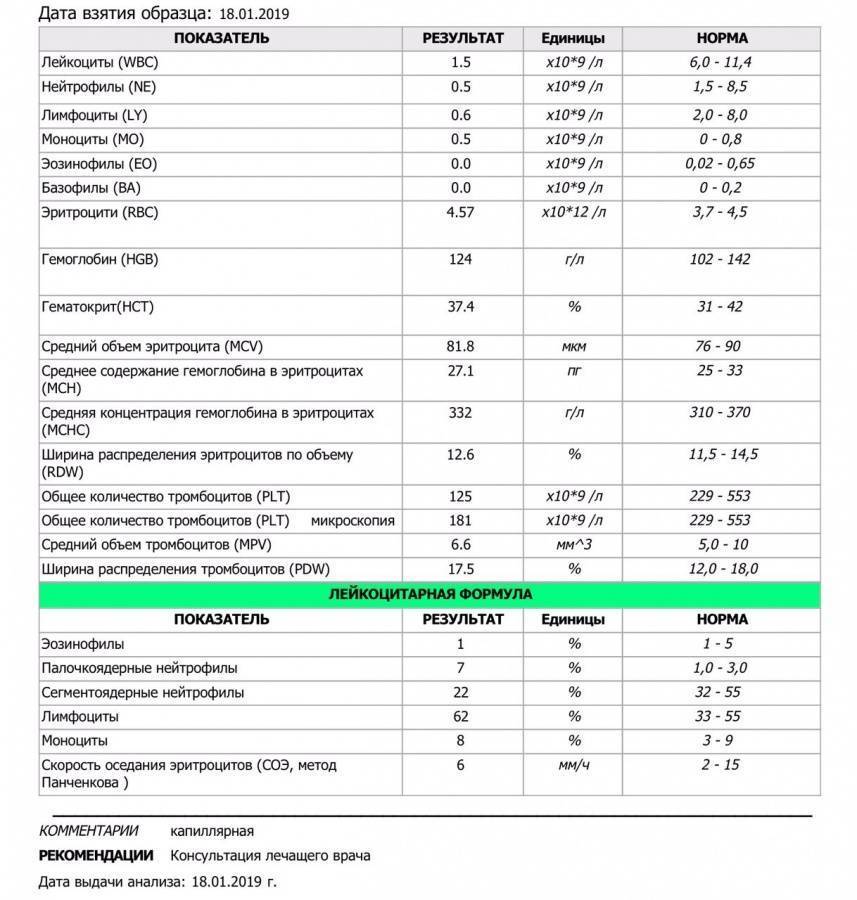
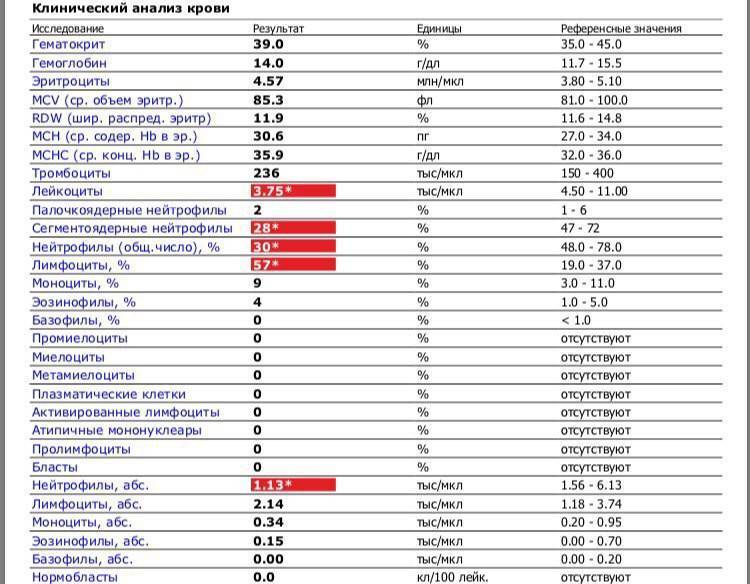
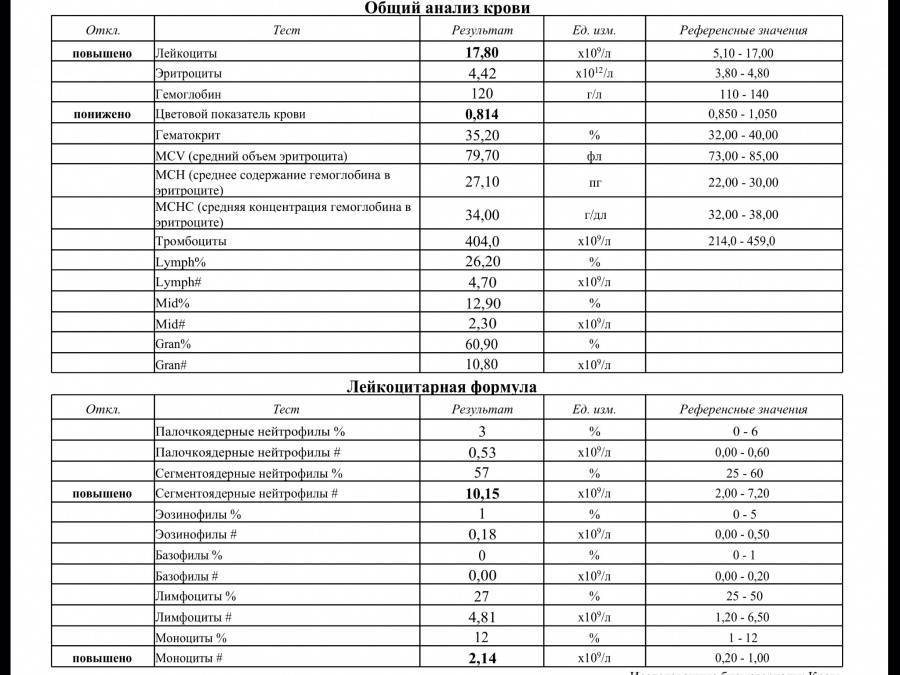
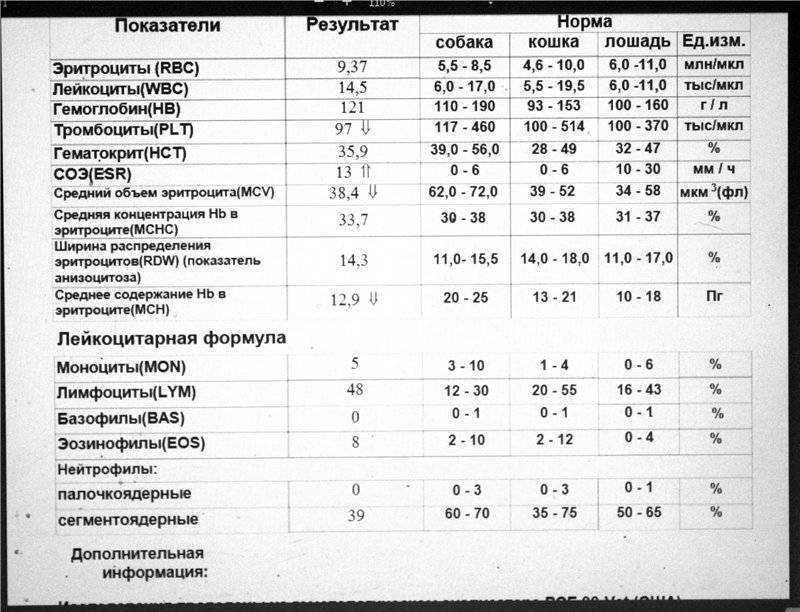
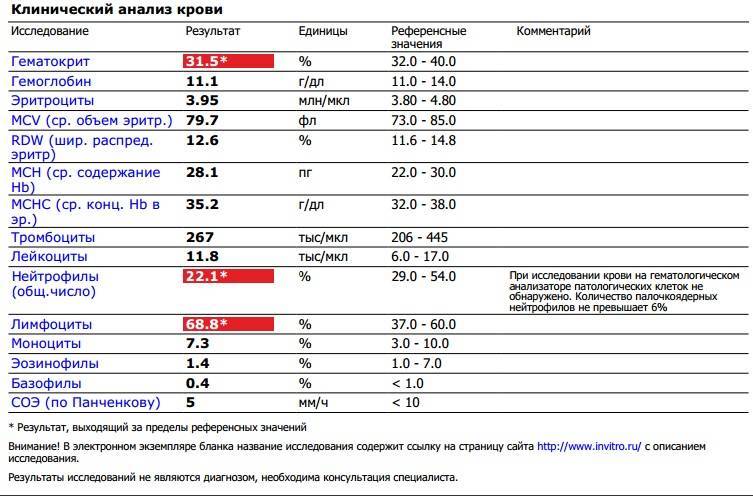
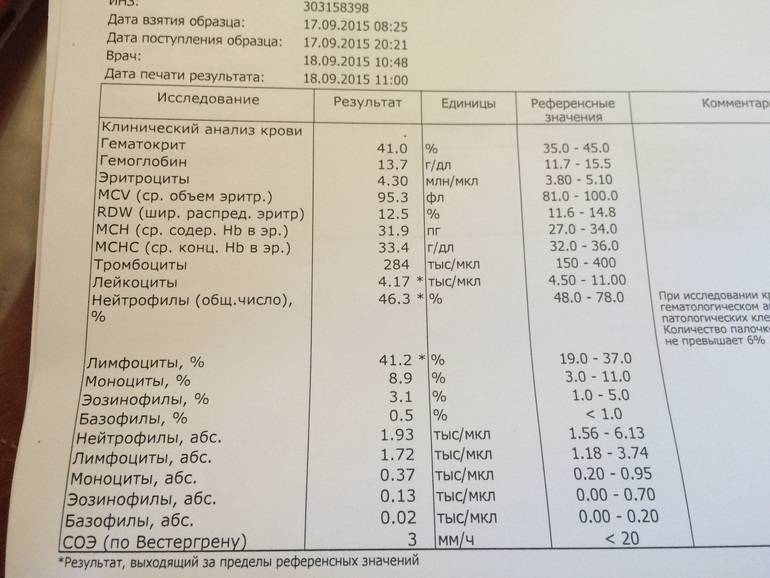
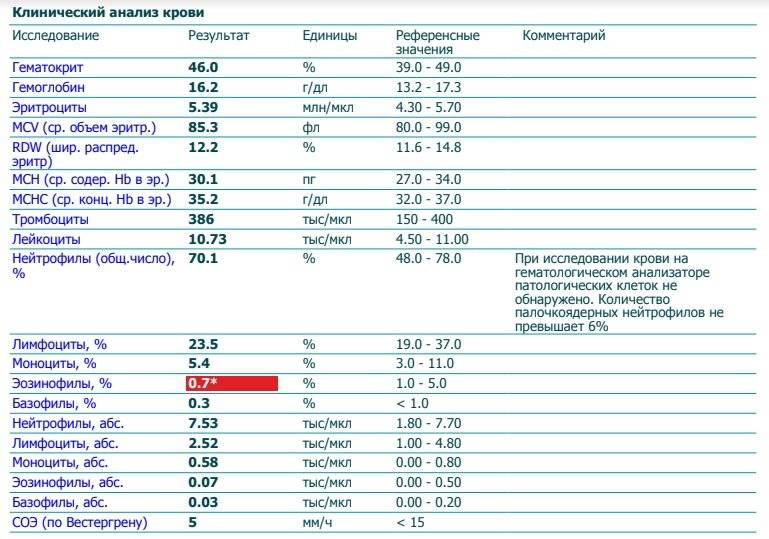
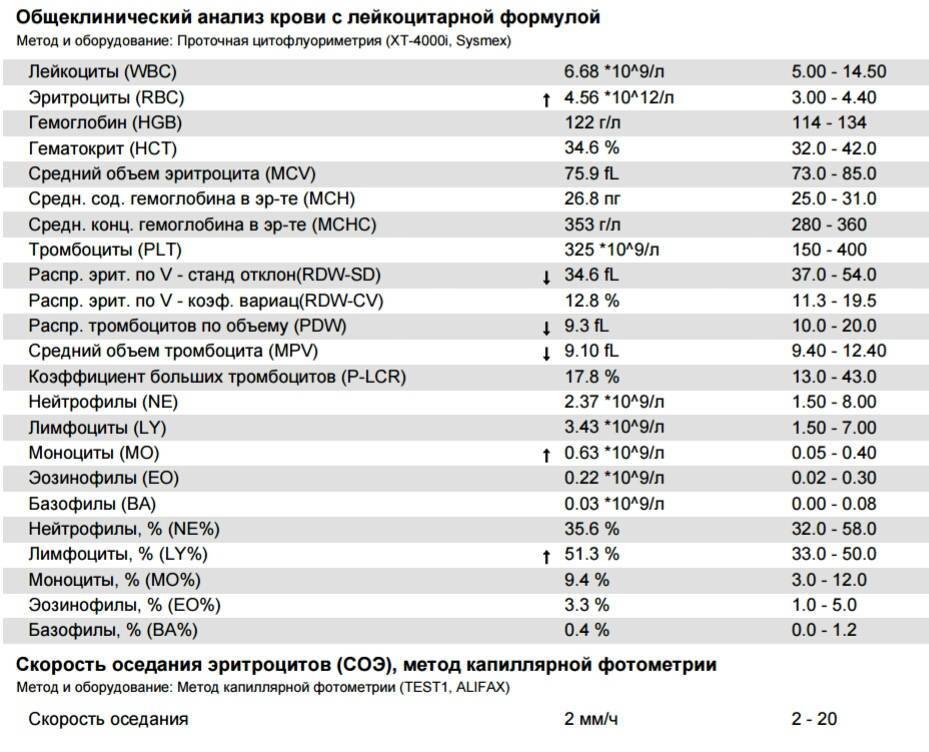
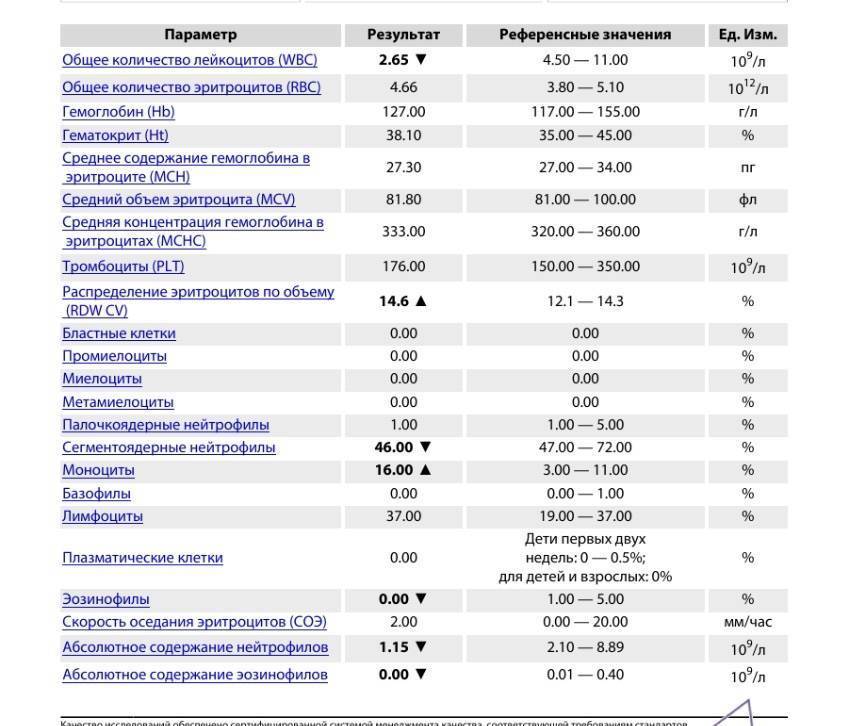
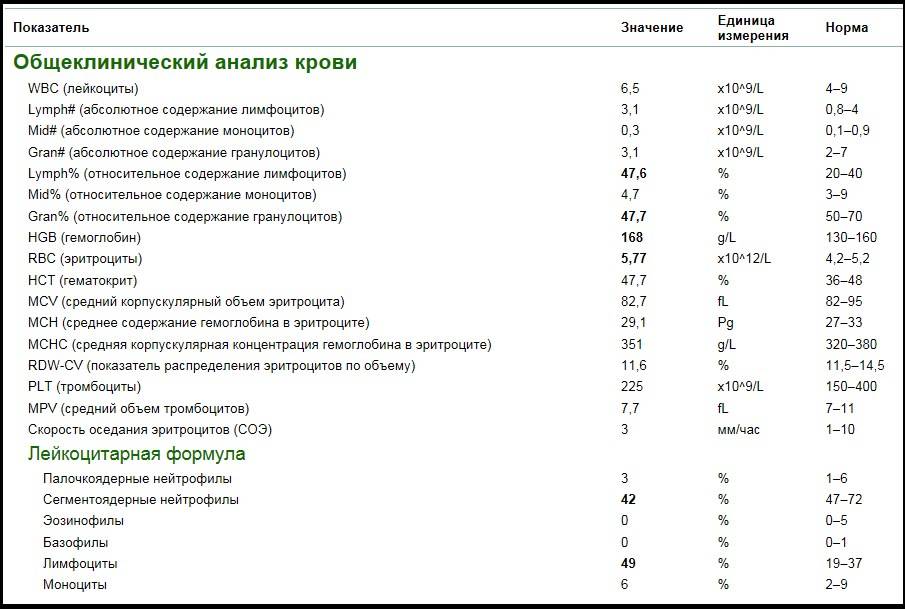
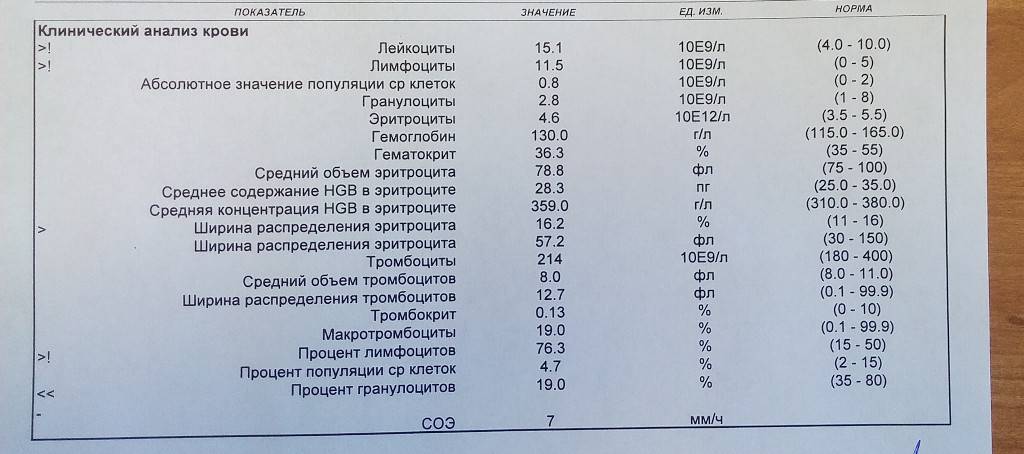
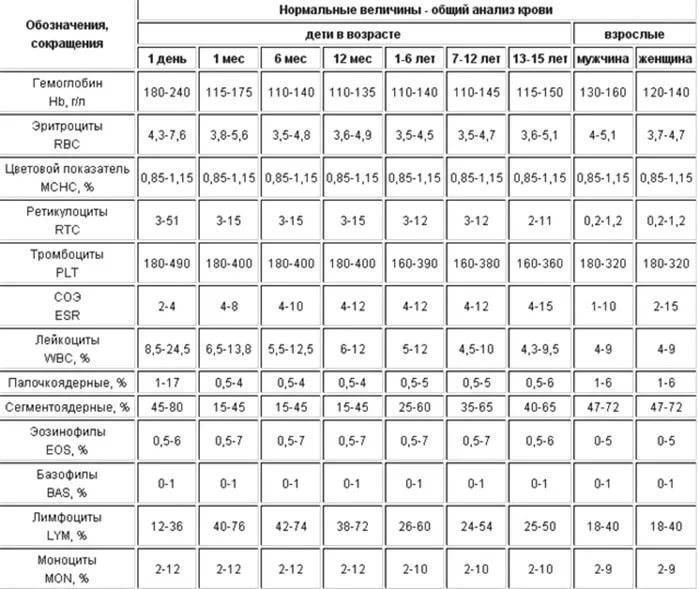
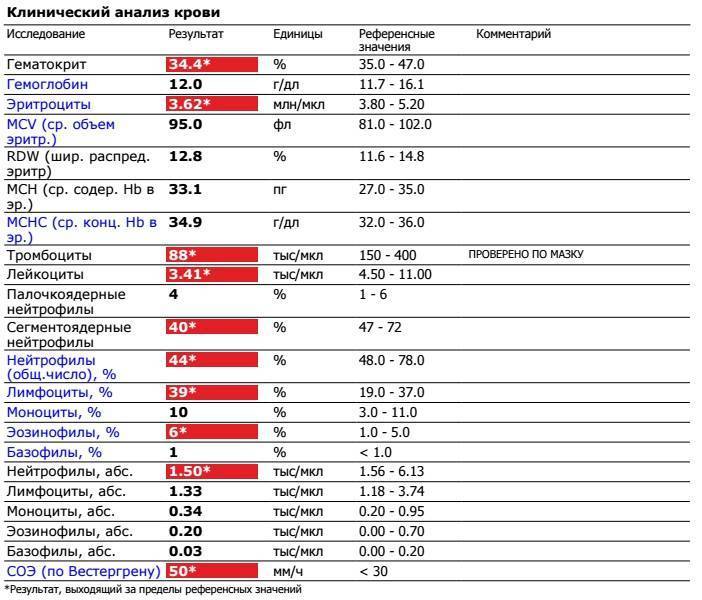
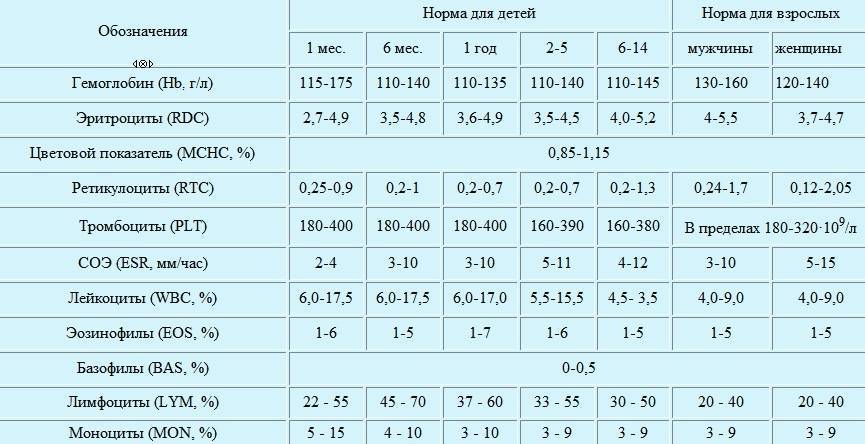
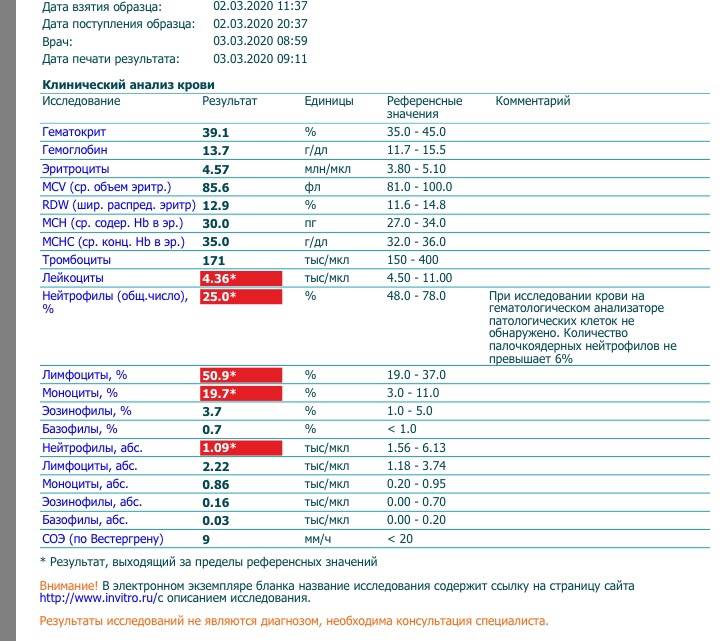
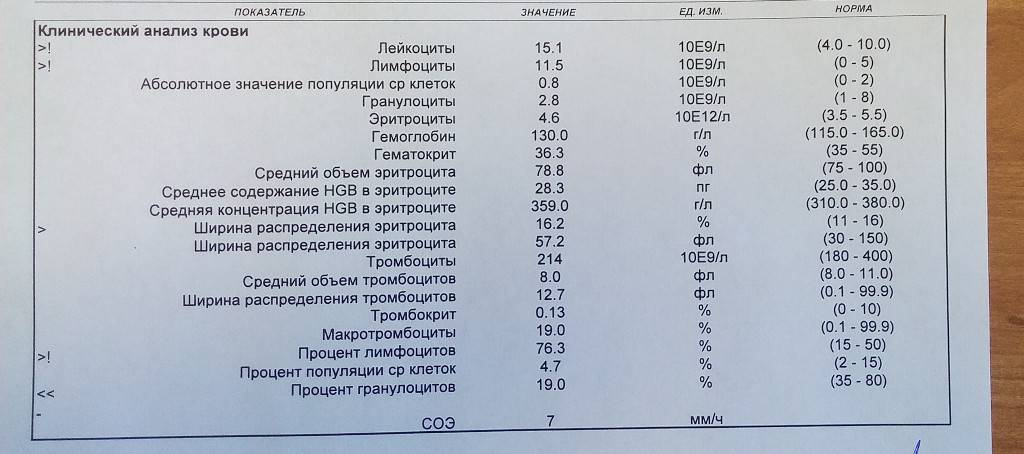
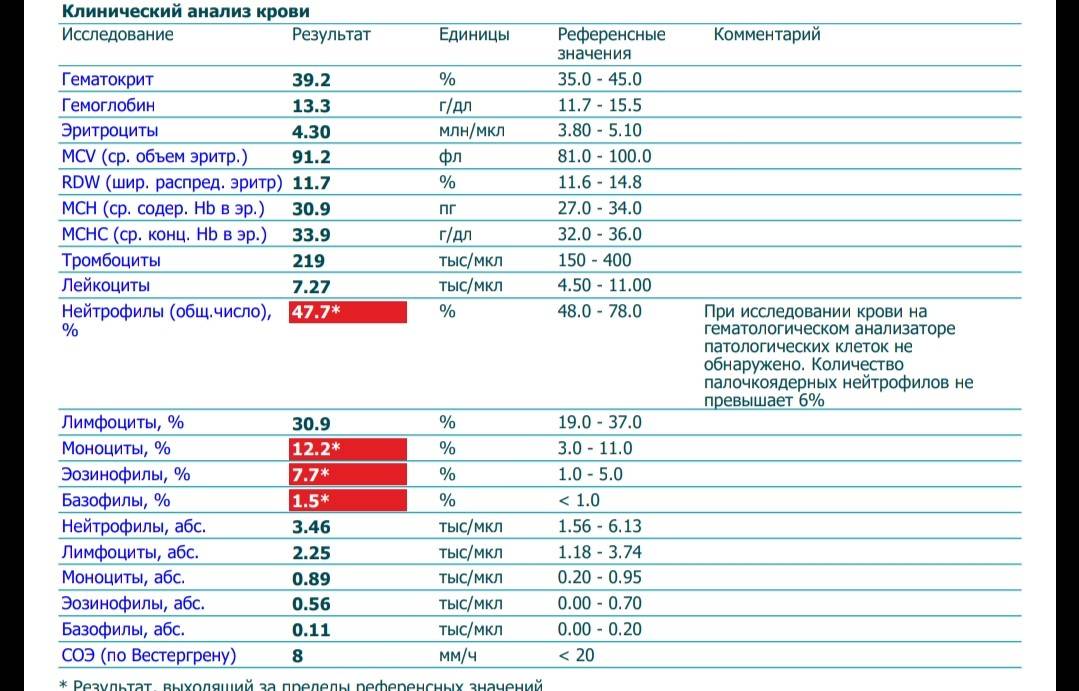
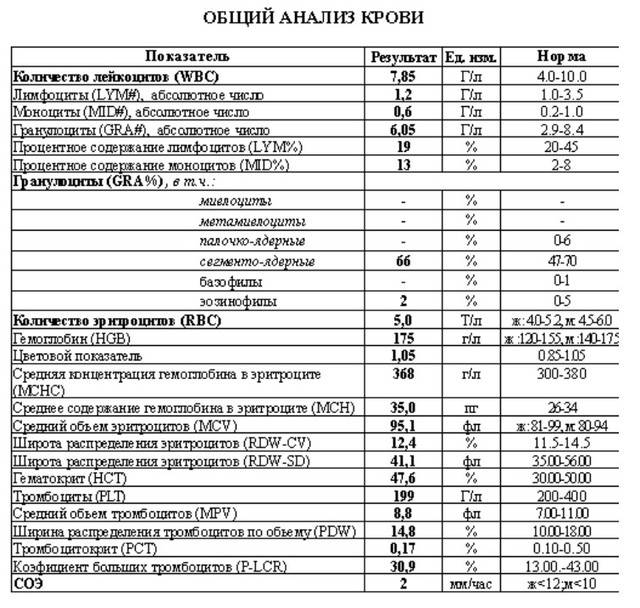
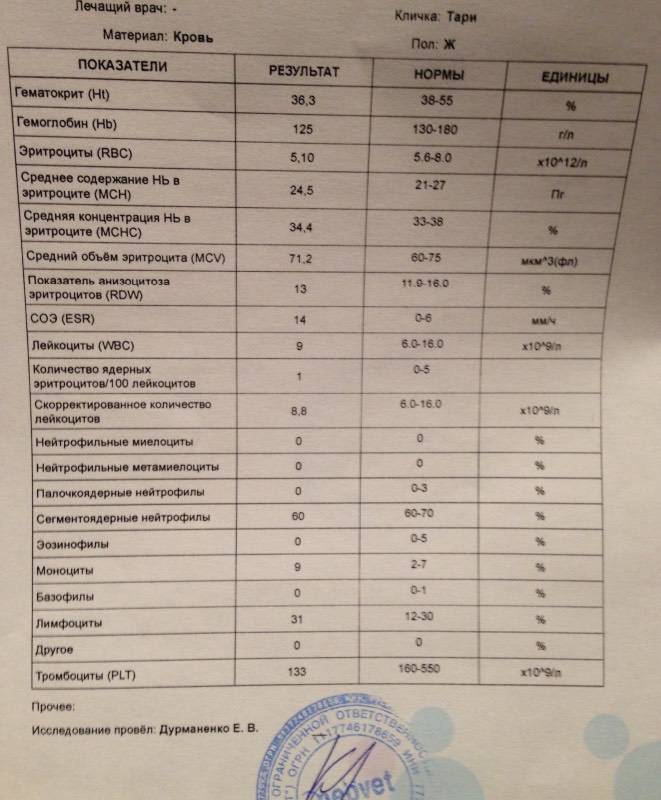
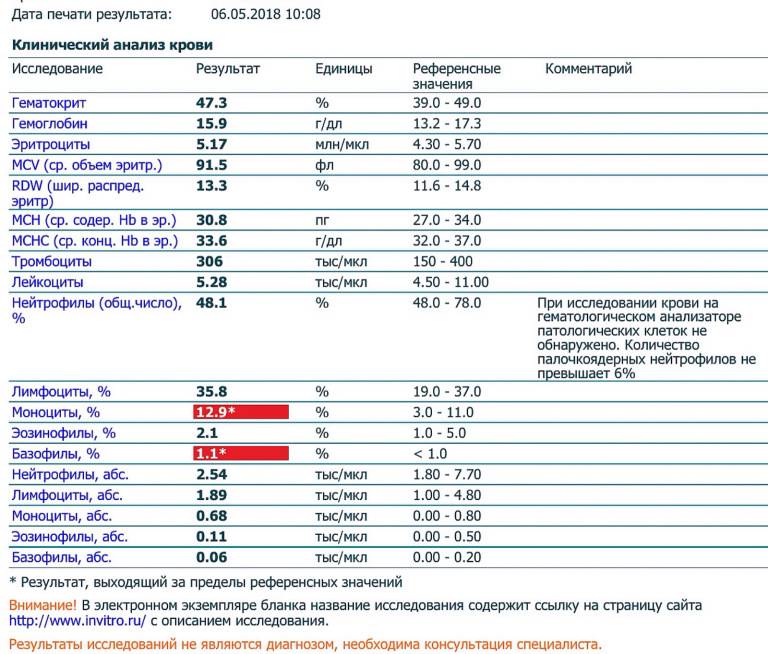
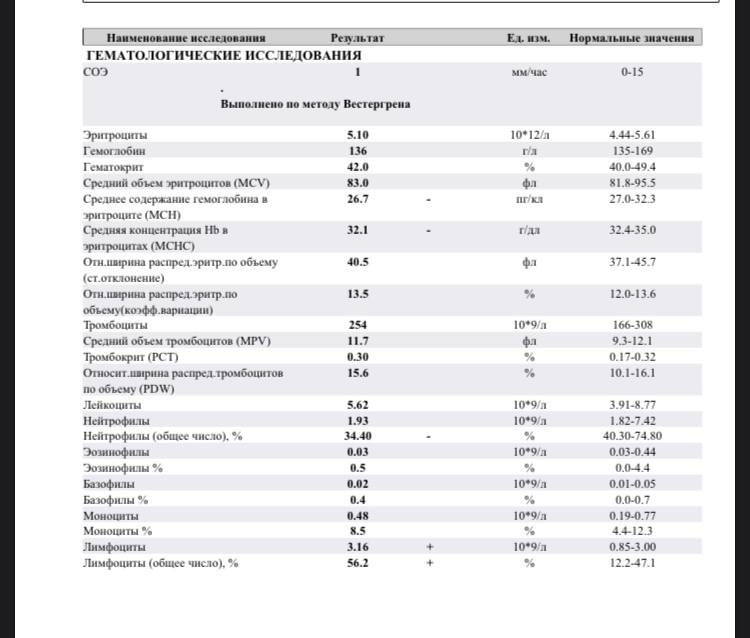
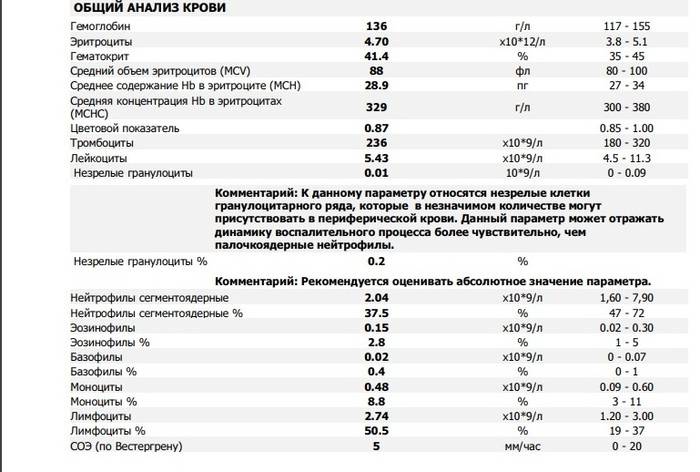
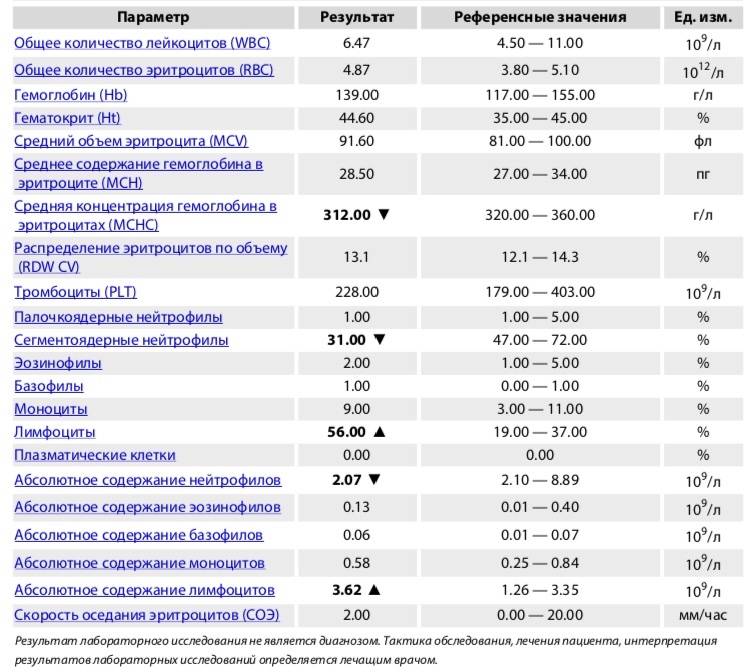
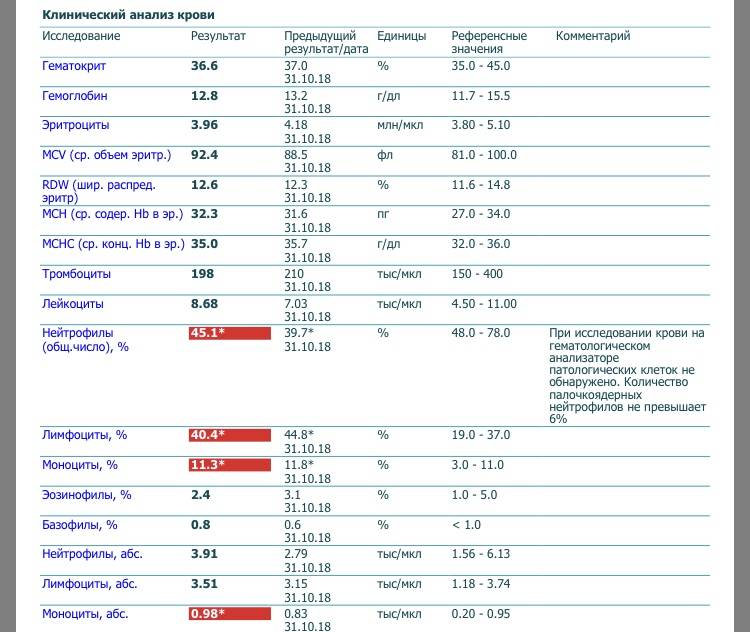
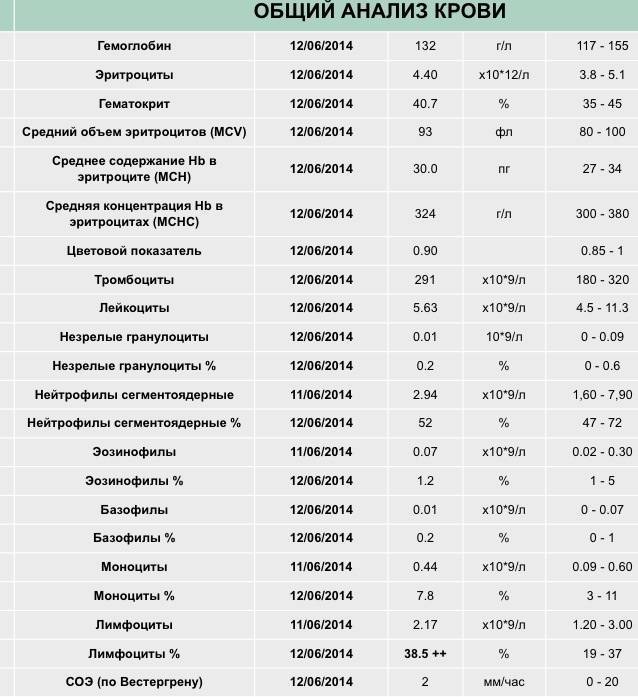
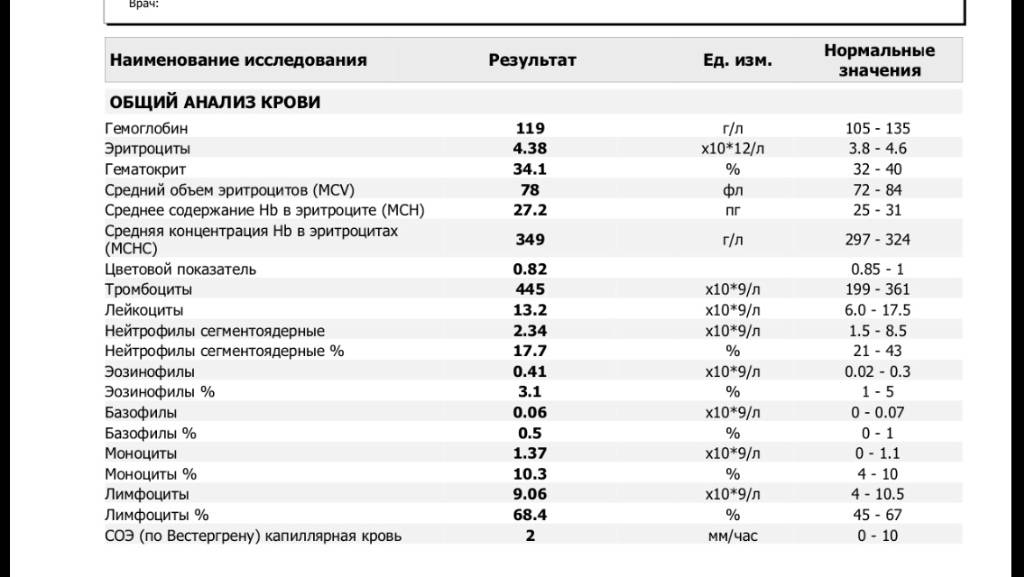
Характеристика моноцитов
Как уже было сказано, моноциты – это клетки, входящие в лейкоцитарный ряд. Они считаются самыми крупными из белых телец. Их ядро также имеет сравнительно большой размер, оно слегка смещено от центра клетки к периферии. Синтезируются моноцитарные клетки в костном мозге, откуда выходят в кровь после созревания. В сыворотке крови они циркулируют совсем недолго – всего 72 часа. После этого они распространяются практически во все ткани организма. Здесь они превращаются в прочие клетки иммунной системы – тканевые макрофаги.
Наибольшую активность обеспечивают клетки, находящиеся в крови – первичные моноциты. Тканевые макрофаги имеют немного меньшую функциональность.
К основным функциям системы моноцитов-макрофагов относятся:
1. Фагоцитоз – «пожирание» бактерий и вирусов;
2. Воздействие на микроорганизмы с помощью токсических веществ;
3. Губительное влияние на паразитов, проникающих в организм ребенка;
4. Активное влияние на процесс развития воспаления;
5. Участие в регенерации и репарации тканей;
6. Обеспечение защиты организма ребенка от опухолей;
7. Регулирование образования новых клеток иммунной системы;
8. Уничтожение отмерших и старых клеток лейкоцитарного ряда;
9. Контроль выработки белков острой фазы – специфических веществ, образующихся в печени.
Таким образом, моноциты выполняют огромный спектр функций, потому их роль в организме ребенка очень велика.
Как проводится его расшифровка и каковы причины отклонений?
Повышенное значение
К повышению скорости оседания эритроцитов могут привести самые разнообразные причинные факторы. Довольно часто требуется проведение дополнительной диагностики для установления причины, вызвавшей такие нарушения в женском организме. Этим занимается терапевт, который наблюдает беременную женщину. При необходимости доктор может направить будущую мамочку на консультацию к «узким» специалистам.
Анемия — это одна из причин, которая может привести к повышению данного показателя. Для образования новых красных кровяных клеточек требуется довольно много питательных веществ. Это приводит к тому, что основные свойства крови изменяются. Следствием таких изменений и является ускорение СОЭ.
Обострение различных заболеваний — также частая причина повышения скорости оседания эритроцитов. Самая банальная ситуация — вирусная инфекция или даже простуда. Заболевший организм реагирует при этом повышением СОЭ. Многие бактериальные инфекции также приводят к подобным нарушениям. Для того чтобы СОЭ нормализовалась, требуется достаточно много времени.
Системные ревматологические или онкологические патологии могут стать причиной повышения скорости оседания эритроцитов у будущей мамочки. В таком случае, как правило, этот показатель повышается существенно и стойко сохраняется повышенным в течение длительного периода времени.
Довольно распространенной патологией, ведущей к повышению СОЭ у будущих мам, является обычный кариес. Вовремя непролеченные зубы являются постоянным источником различных видов инфекций. Для коррекции нарушений в этом случае требуется обязательное посещение стоматолога.
Заболевания, связанные с нарушенной свертываемостью крови, зачастую становятся причиной ускоренной СОЭ. Варикозное расширение вен, тромбофлебиты и даже довольно часто вызывают повышение скорости оседания эритроцитов. Выявить данные патологии можно при помощи клинического осмотра, а также применяя различные анализы на гемостаз.
Важно отметить, что высокая СОЭ может быть крайне опасным признаком для плода. Повышение данного показателя выше нормальных значений — это показание для проведения более расширенной диагностики
Максимально опасно данное состояние на поздних неделях беременности. В этом случае требуется обязательная медикаментозная коррекция возникших нарушений.
Пониженное значение
Гораздо реже, но СОЭ может быть и понижена. Очень редко это является физиологической индивидуальной особенностью организма. Гораздо чаще данная ситуация развивается как проявление различных патологий внутренних органов.
К снижению скорости оседания эритроцитов может привести довольно опасное заболевание — эритремия. Оно сопровождается нарушениями в функционировании красных кровяных клеточек крови.
Гипоглобулинемия — еще одно патологическое состояние, приводящее к развитию сходных нарушений. В этом случае в периферической крови существенно снижается уровень глобулинов. В такой ситуации у будущей мамы не только заметно уменьшается СОЭ, но и ослабевает иммунитет.
Заболевания мышечной системы также могут привести к стойкому снижению скорости оседания эритроцитов в женском организме. Одной из таких патологий является миодистрофия. Сопровождается данное заболевание сильной слабостью во многих мышечных группах. Без лечения развитие неблагоприятных симптомов развивается стремительно.
Серповидноклеточная анемия — патология, которая сопровождается стойкими изменениями в строении и функционировании эритроцитов. В определенные стадии развития данного заболевания происходит существенное снижение СОЭ.
Более подробно о том, зачем определяют СОЭ при беременности и какова его норма, смотрите в следующем видео.
Причины моноцитоза у детей
Если после тщательного исследования крови всё-таки выясняется, что у ребенка моноциты выше нормы, нужно бить тревогу. Существует множество причин данного нарушения.
Самыми распространенными, также, как и в случаях со взрослыми, является начало развития инфекционного заболевания. Как правило, это нетрудно понять, поскольку у малыша начинается насморк, кашель или какое-либо другое проявление.
Однако не редки случаи, при которых моноциты увеличиваются, напротив, в период выздоровления после перенесенного тяжелого заболевания. В подобных ситуациях данное явление считается нормой и лишь свидетельствует о том, что организм заработал.
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Симптомы и стадии течения болезни
Главным отличием герпетической ангины от бактериальной во внешнем проявлении является наличие патологических элементов на задней стенке глотки, области мягкого неба и миндалин, мельчайших красных пузырьков с прозрачным содержимым (серозной жидкостью), которые по внешним признакам схожи с герпетическими поражениями.
От момента проникновения вируса в человеческий организм до первых проявлений симптоматики проходит 7-10 суток. Реже инкубационный период может длиться дольше обычного.
Среди основных симптомов специалисты называют внезапное повышение температуры до высоких цифр с постепенным и одновременным нарастанием других признаков:
- На вторые-третьи сутки после повышения температуры на слизистых ротовой полости отмечается появление элементов сыпи, которые на следующие сутки из красных папул видоизменяются на прозрачно-белесые везикулы.
- На вторые сутки температура тела может немного снижаться, одновременно с чем развивается комплекс других симптомов – боль в горле, диарея, мышечные боли.
- На третьи сутки температура вновь растет до максимальных отметок, все возникшие симптомы становятся очень выраженными, самочувствие пациента заметно ухудшается.
- Спустя 3-4 дня температура тела слегка снижается, но не нормализуется, пузырьковые небные образования начинают самостоятельно вскрываться.
- Интоксикация отступает на 5-6 сутки, самочувствие пациента улучшается, боль в горле становится менее выраженной, стабилизируется температура.
- На 7-8 день глоточное воспаление полностью проходит.
- Болезненность воспаленных лимфатических узлов исчезает на 10 день заболевания, полностью их воспаление устраняется спустя 2 недели от начала болезни.
Дети часто могут болеть герпетической ангиной со стертыми симптомами болезни, когда дефектов на слизистых не наблюдается, а присутствуют лишь катаральные проявления в носоглотке. Если у ребенка ослаблен иммунитет, то герпетическая сыпь может возникать волнообразно каждые несколько дней, причем каждая волна высыпаний может сопровождаться лихорадкой и интоксикацией. Нередко при данном заболевании у детей могут возникать папулезные либо везикулезные высыпания на стопах и кистях рук, в области тела.
При высокой степени вирусемии либо низкой степени реактивности организма энтеровирусная инфекция принимает генерализованное течение, распространяясь по всему организму и вызывая энцефалиты, пиелонефриты, менингиты, миокардиты или геморрагические конъюнктивиты.
При нормальном течении у детей, герпетическая ангина длится от 8 до 10 суток, а у взрослых – 6-7. Данное заболевание не переходит в хроническую стадию и не может рецидивировать. При подозрении на повторное поражение герпетической ангиной чаще всего специалисты диагностируют герпесный стоматит с аналогичной клиникой, поскольку иммунитет при данном заболевании формируется на всю жизнь. Как правило, такой инфекцией дети переболевают в возрасте от 3 до 10 лет, а затем в их организме возникает устойчивый иммунитет к возбудителям, что делает случаи заражения взрослого населения довольно редкими.
Гораздо реже герпетической ангиной болеют дети в возрасте до 2 лет. Такие случаи значительно тяжелее протекают и вызывают множество осложнений. Однако в первые 6 месяцев после рождения груднички практически не заболевают подобной инфекцией из-за существующей защиты материнских антител.
Взрослые люди, включая беременных женщин, переносят заболевание достаточно легко, без возникновения осложнений. Потенциально возбудитель герпетической ангины способен проникать сквозь плаценту к ребенку и вызывать аномалии в развитии при заболевании беременной. Однако редкость статистики заболеваемости беременных не позволяет говорить об опасности таких процессов.
Чаще всего, если беременная женщина здорова и вдруг заболевает подобной инфекцией, ее выздоровление происходит в сроки, осложнений не возникает и аномалий в развитии плода не наблюдается.
Диагностика мочи с кровью
Первое, что должен сделать человек, обнаруживший у себя кровь в моче – это сдать анализ мочи, чтобы подтвердить гематурию. Сейчас возможно сделать это в любой платной лаборатории, причем в крупных городах результат может быть готов в течение нескольких часов. С результатом анализа необходимо сразу же отправиться к терапевту. Тот назначит дополнительные анализы мочи и крови, и, исходя из них, направит к узким специалистам – урологу, гинекологу, онкологу или инфекционисту.
Почти все заболевания, способные вызывать появление крови в моче, возможно диагностировать при помощи УЗИ, рентгена (лучше с контрастным веществом) и КТ. Кроме того, может понадобиться цитологическое и гистологическое обследование.
Если же кровь в моче сопровождается сильной болью, повышением температуры, обмороками, тошнотой или рвотой, то необходимо незамедлительно вызвать скорую помощь и искать причину плохого самочувствия в стационаре под круглосуточным наблюдением специалистов.
Подготовка к процедуре — основные правила сбора
Чтобы получить максимально точные и информативные данные лабораторного исследования, пациенту необходимо заблаговременно к нему подготовиться и выполнить ряд обязательных требований к сбору биологической жидкости:
- минимум за 10-12 часов до сбора следует прекратить прием любых лекарственных средств, и растительного происхождения;
- вечерний прием пищи не должен содержать продукты с яркой окраской, к примеру, свекла, морковь, компот из ягод;
- накануне сбора биожидкости запрещается употребление алкогольных напитков.
Основные правила сбора:
- Моча собирается только в стерильный контейнер (продается в аптеках).
- Информативной считается утреннее мочеиспускание (сбор проводится сразу после пробуждения).
- Перед сбором необходимо провести тщательную гигиену половых органов (подмываться нужно с применением нейтральных очищающих средств без красителей и ароматизаторов. Для этих целей можно использовать детское мыло или специальный гель для интимной гигиены).
- В емкость собирается средняя порция мочи.
- До сбора мочи запрещено употреблять пищу, пить воду и чистить зубы.
Требования к сбору и хранению:
- минимальное количество жидкости, которое нужно собрать для проведения полноценной диагностики — 100 мл;
- контейнер необходимо скорее доставить в лабораторию;
- от момента сбора до сдачи не должно пройти более двух часов;
- если в помещении жарко, нужно для кратковременного хранения поместить емкость в темное прохладное место (не холодильник!);
- транспортировать рекомендовано при плюсовой температуре (минимальная температура, не влияющая на достоверность результатов, +5С).