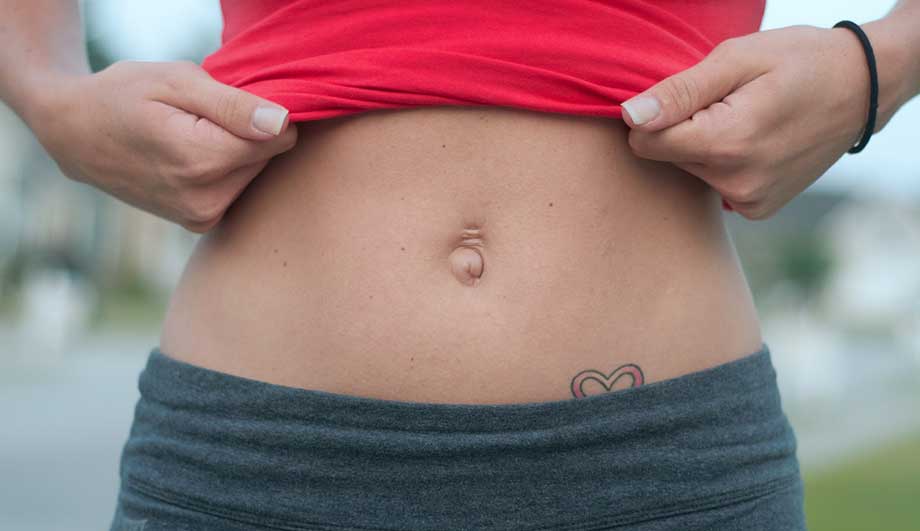Противопоказания к проведению колоноскопии
Поскольку колоноскопия является сложной диагностической процедурой, при которой, после полного очищения кишечника, в заднепроходное отверстие тела вводится эндоскопический прибор, следующий по толстой кишке, для её проведения существуют и определённые противопоказания. Противопоказания для проведения колоноскопии толстого кишечника также как и показания являются абсолютными и относительными.
Абсолютными противопоказаниями к проведению этой диагностической процедуры будут те, при наличии которых проведённое таким образом исследование может привести к серьёзному нарушению состояния его здоровья, а именно:
- гнойное воспаление брюшной области, именуемое в медицинской среде перитонит;
- инфаркт-миокарда, при котором полностью отмирает определённый участок сердечной мышцы;
- состояние шока, когда артериальное давление падает ниже отметки 70 мм рт.ст.;
- колит стремительной формы его развития;
- перфорация кишечника, при которой её содержимое выходит в брюшную полость.
Наличие этих противопоказаний является строжайшим запретом на проведение колоноскопии, даже при наличии у пациента показаний к ней.
Относительными противопоказаниями будут те состояния пациента, при которых колоноскопическое обследование не принесёт должного результата. К ним можно отнести:
- наличие кишечного кровотечения – скопление крови, как в брюшной полости, так и в толстом кишечнике, сделает невозможным визуальный осмотр его стенок и состояния слизистой оболочки;
- недавно проведённая полостная операция органов брюшной полости – колоноскопия может стать причиной расхождения швов;
- наличие дивертикулита – при этой патологии происходит выпячивание кишечника, что делает невозможным прохождение по толстой кишке колоноскопа и проведения адекватного её исследования;
- наличие у пациента искусственного клапана сердца – колоноскопию следует отложить до проведения антибиотикотерапии для исключения возможного инфицирования этого клапана;
- наличие у пациента паховой или пупочной грыжи, в которую может выпадать кишечная петля.
В проведении колоноскопии пациенту может быть отказано в том случае, если за сутки до её проведения он не подготовился должным образом. Подготовка к колоноскопии заключается в постепенном и полном очищении кишечника от каловых масс, которые могут помешать проведению и самой процедуре, и получению всех необходимых исследований, включая биопсийный материал.
Колоноскопия не проводится без согласия самого пациента, которого при назначении этого обследования информируют о ходе проведения этой процедуры. Если пациент категорически против такого метода обследования своего организма, тогда ему подбирают другие диагностические процедуры.
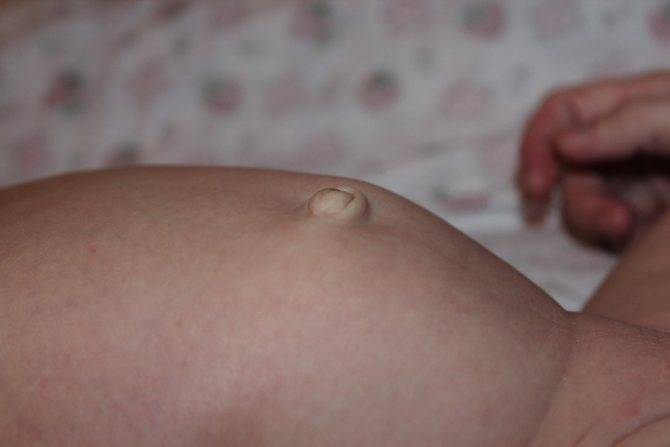
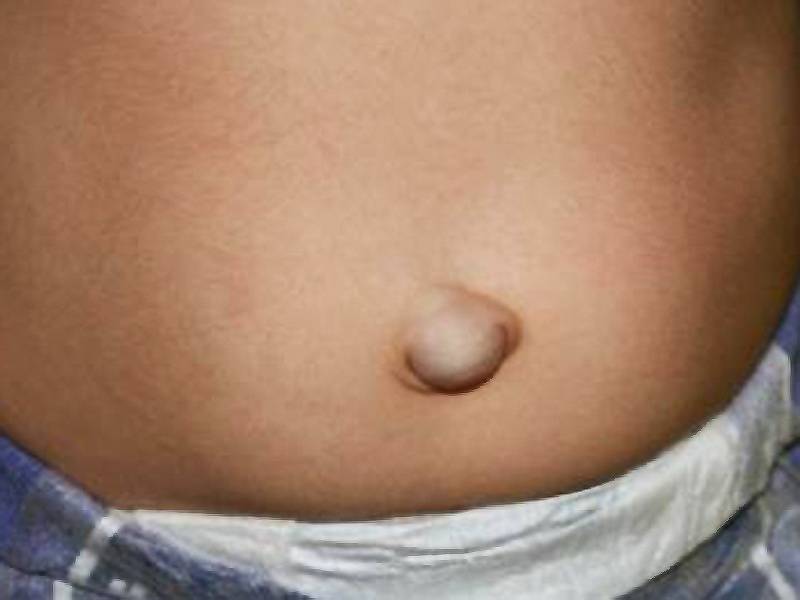
Симптомы Пупочной грыжи у детей:
У детей, страдающих пупочной грыжей, нередко встречаются множественные пороки других жизненно важных систем и органов. Возможны и хромосомные аномалии. Наиболее часто выявляются врожденные ортопедические пороки, пороки сердца, пороки развития почек и др. Пупочная грыжа малых размеров нередко сопровождается незаращенным желточным протоком.
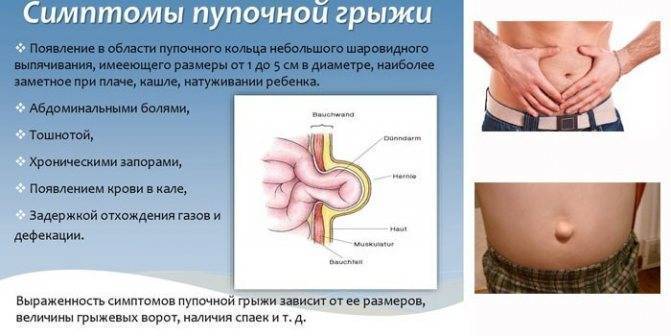
Основные симптомы пупочной грыжи
Возможно сочетание пупочной грыжи и трисомии по хромосомам 13 и 18, болезни Дауна. Пупочная грыжа – это составляющая синдрома Беквита-Видеманна, называемого также синдромом OMG (omphalocele-macroglossia-gigantism). Для этого заболевания, кроме пупочной грыжи, характерны (это отражено в названии) большой языка, часто вызывающий затруднение дыхания, а также гигантизм, проявляющийся в большинстве случаев в гигантизме паренхиматозных органов (гиперплазия поджелудочной железы, гепатоспленомегалия). Эти симптомы могут проявляться гипогликемией, очень опасной для новорожденных детей, и гиперинсулинизмом. Более редко выявляется парциальный гигантизм скелета.
В некоторых случаях пупочная грыжа выступает составляющей таких тяжелейших аномалий, как клоакальная экстрофия и пентада Кантрелла. Терапия этих заболеваний осуществляется с большим трудом и на современном этапе имеет неутешительные результаты в большинстве клиник. Именно курабельностью и тяжестью сочетанных патологий условливается степень тяжести состояния больного пупочной грыжей и прогноз на излечение. В то же время, в инвалидизации или танатогенезе пациента главная роль часто отводится не самой пупочной грыже, а генетическим синдромам и сочетанным порокам развития. Вышесказанные факты доказывают необходимость наиболее раннего выявления пупочной грыжи уже в антенатальный период для своевременного решения вопроса: сохранить или прервать беременность.
Как распознать пупочную грыжу?
Визуализация пупочной грыжи возможна при проведении УЗИ уже на 14-й неделе беременности. Очень информативен тест матери на содержание у нее альфа-фетопротеина (АФП). При врожденных пороках развития его содержание повышено. В случае повышения количества АФП нужно тщательно обследовать плод, чтобы выяснить наличие сочетанных врожденных пороков развития. В случае выявления пупочной грыжи вместе с генетическими аномалиями или некурабельными пороками развития будущим родителям возможно порекомендовать прервать беременность.
Рождение ребенка с малой или средней пупочной грыжей может произойти естественным путем, если отсутствуют иные показания для проведения кесарева сечения. В случае больших ГПК метод рождения ребенка выбирается индивидуально в каждом индивидуальном случае. Кесарево сечение целесообразно проводить только в случае опасности разрыва тонких оболочек грыжи.
Формирование грыжи и ее виды
Начало формирования болезни начинается с попадания в щель жировой клетчатки. Это приводит к образованию болезненной липомы. Вслед за клетчаткой в отверстие выходит участок брюшины, затем сальник. Следующим этапом может стать попадание в щель кишечника или части желудочной стенки. По локализации грыжи живота подразделяются:
- околопупочную — редкая форма, возникающая вокруг пупочного кольца
- подпупочную — располагается ниже пупка, встречается чаще, чем околопупочная
- грыжу над пупком — самая частая форма, поскольку область выше пупка наиболее уязвима
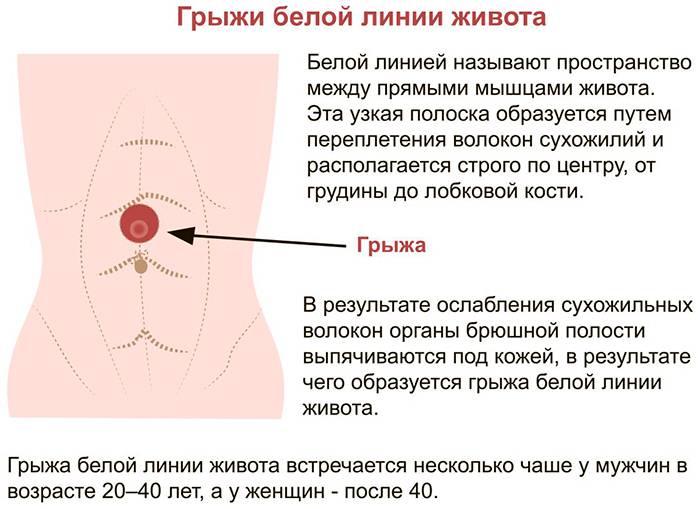
Особым видом является пупочная грыжа белой линии живота, возникающая чаще всего в детском возрасте в области пупочного кольца. В большинстве случае пупочный дефект не требует экстренных мер и самостоятельно проходит в первые три года жизни ребенка. В противном случае показано оперативное вмешательство.
Диагностика
Диагностика базируется на нескольких этапах:
- Опрос пациента. Врач расспрашивает пациента о симптоматике, выясняет причины развития патологии, интересуется, есть ли у пациента родственники, страдающими грыжами, изучает, какими ещё заболеваниями страдает человек.
- Ручная пальпация брюшной стенки. Метод старинный, но очень информативный для диагностики.
- Рентгенологическое исследование.
- Ультразвуковое исследование брюшной полости.
- Лабораторная диагностика крови – наиболее эффективный метод для выявления воспалений.
- Компьютерная томография. Назначается по показаниям. Как правило, если другие виды исследования не позволяют увидеть объективную картину. Очень часто томографию назначают пациентам с превышением массы тела.
Так как у пациента могут наблюдаться боли в нижней части живота и желудке, то дополнительно может быть назначено обследование у проктолога (колоноскопия) и фиброгастроскопия («глотание зонда»)
Особенности заболевания у детей
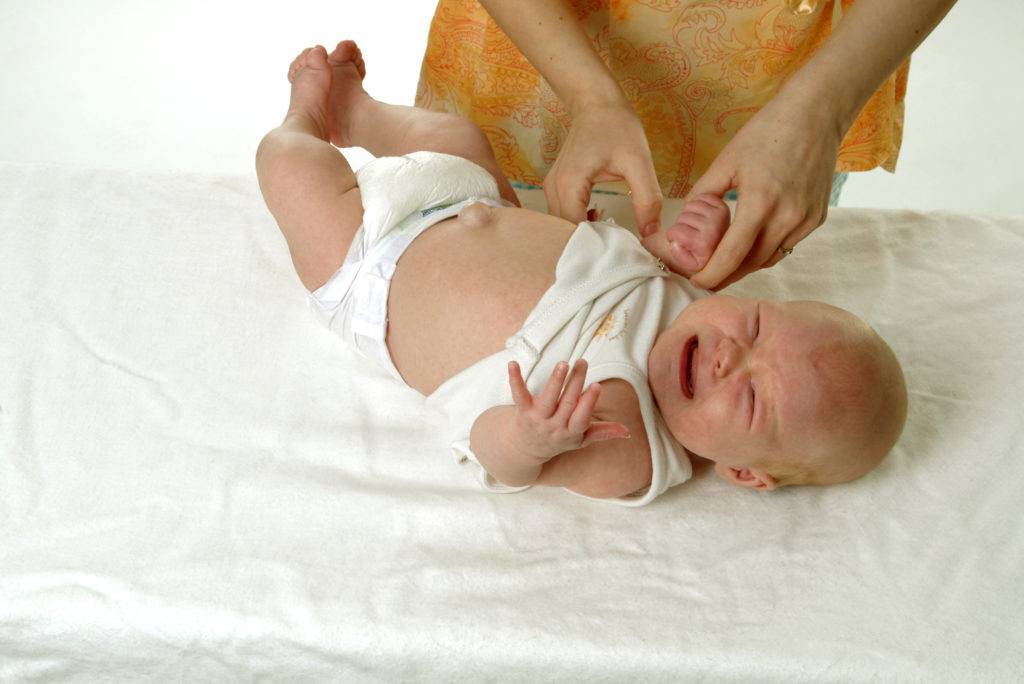
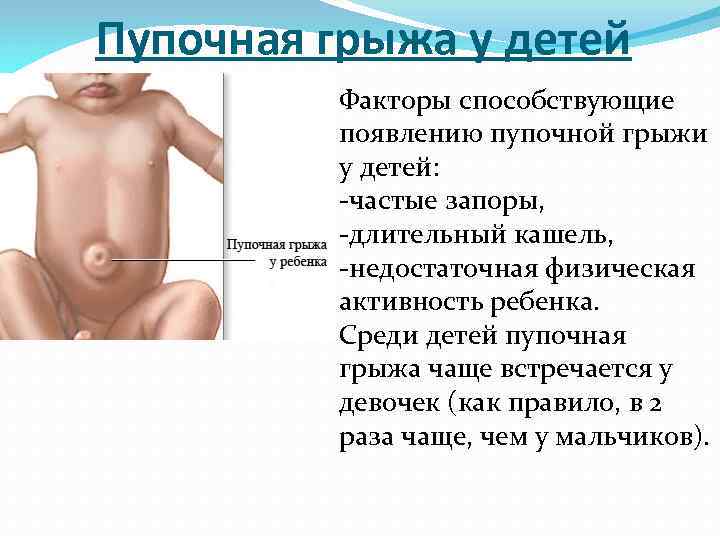
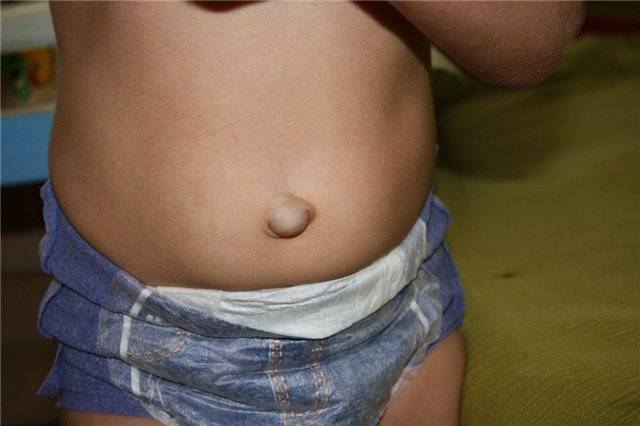
Иногда родители замечают проявление небольшой пупочной грыжи у маленьких детей не сразу. Заподозрить развитие заболевания в таких случаях можно по беспокойному и капризному поведению малыша во время натуживания, чихания, кашля и при других нагрузках. Выявить грыжу могут помочь регулярные осмотры у педиатра или детского хирурга.
Лечение неосложненных грыж у детей может быть и консервативным. В таких случаях рекомендуется выполнение специальной гимнастики для укрепления мышц пресса, коррекция рациона, массаж, наложение специальной повязки на пупочное кольцо на 10 дней. Курс ЛФК и массаж детям может проводиться родителями, которые прошли инструктаж у специалиста.
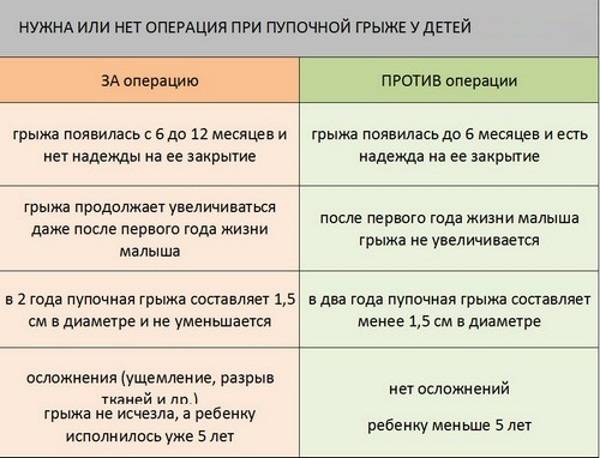
Плановые хирургические операции проводятся по следующим показаниям:
- размер грыжи более 1,5 см;
- присутствуют сильный дискомфорт и боли;
- появление грыжи после 6 месяцев;
- увеличение размеров после возраста 1-2 года;
- неэффективность консервативной терапии до 5 лет;
- хоботообразная грыжа.
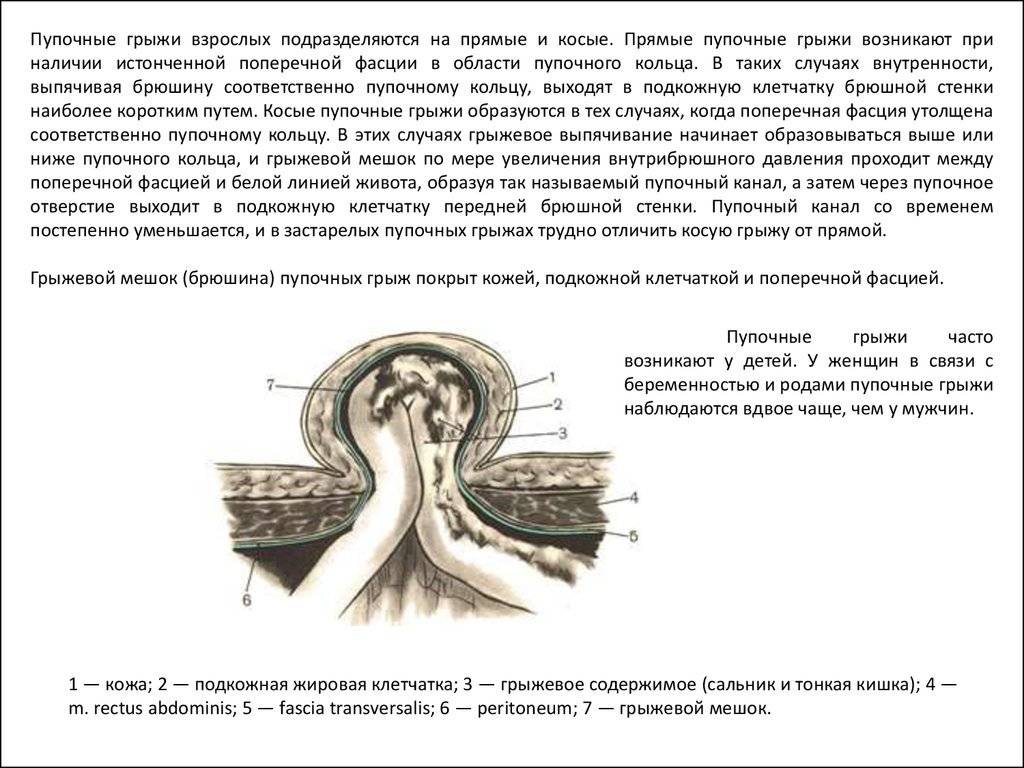
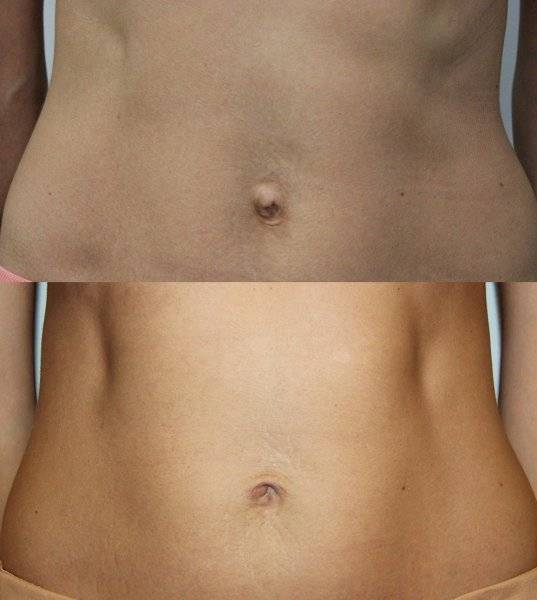
Описание
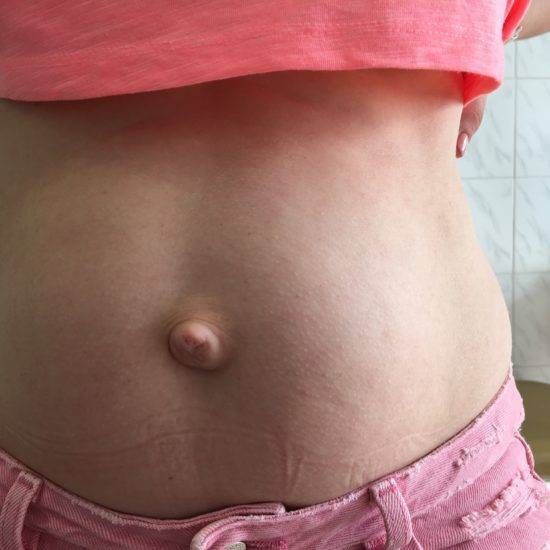
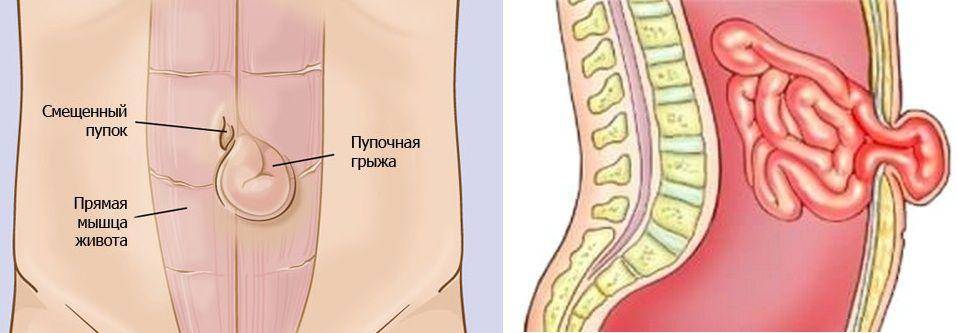
Грыжей называют дефект внутренних слоёв какой-либо стенки, из-за которого внутреннее содержимое проникает под оболочку. Непосредственно пупочная грыжа у взрослых подразумевает выпячивание около пупка (не более 3 см вверх и вниз от пупка), при котором содержимое брюшной полости выходит внутрь брюшной стенки. Пупочная грыжа нередко встречается у новорождённых детей и связана с дефектами развития соединительной ткани.
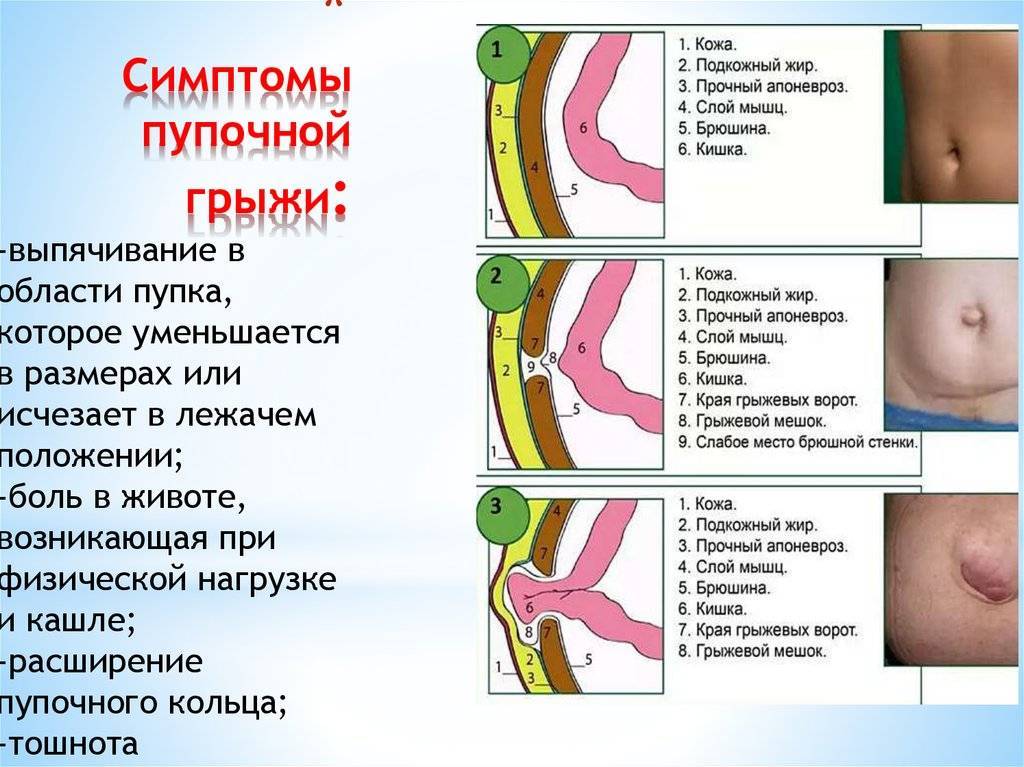
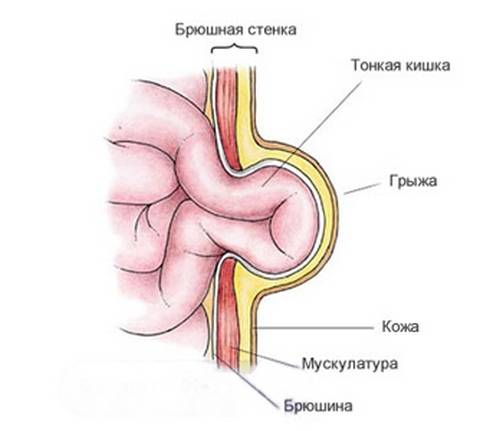
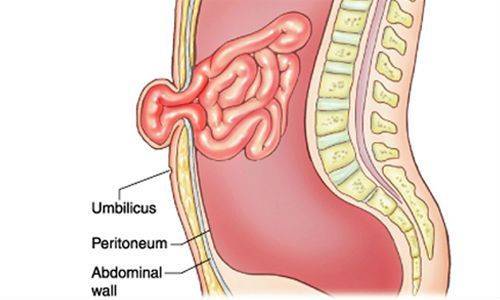
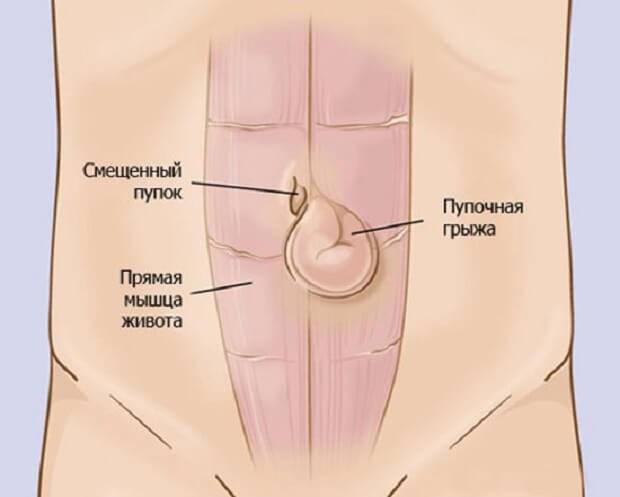
Грыжи брюшной стенки имеют сходное строение. У них выделяют:
- Грыжевые ворота – это дефект мышечно-апоневротического слоя брюшной стенки, через который содержимое брюшной полости выходит из неё;
- Грыжевой мешок – это часть брюшины, которая вышла через грыжевые ворота;
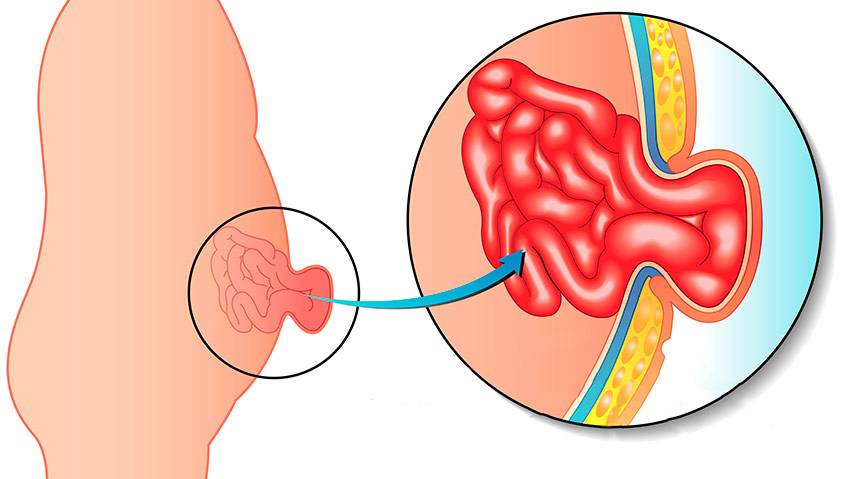
- Грыжевое содержимое – любой орган брюшной полости, который выходит в грыжевой мешок, но чаще всего это петли тонкой кишки или участок сальника.
Грыжи бывают вправимые и невправимые. Вправимыми называют грыжи в том случае, когда при надавливании на неё пальцем содержимое грыжевого мешка свободно уходит обратно в брюшную полость. С невправимыми грыжами такого сделать не выйдет, из-за развития спаечного процесса и срастанием грыжевого содержимого и брюшины, которая выстилает грыжевой мешок.
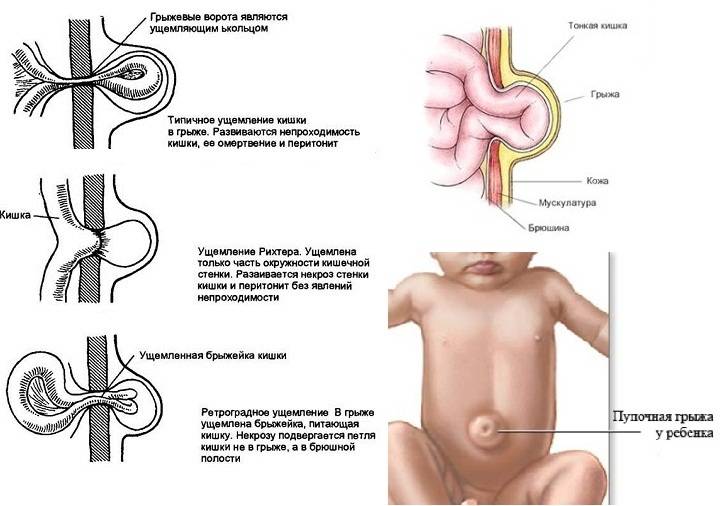
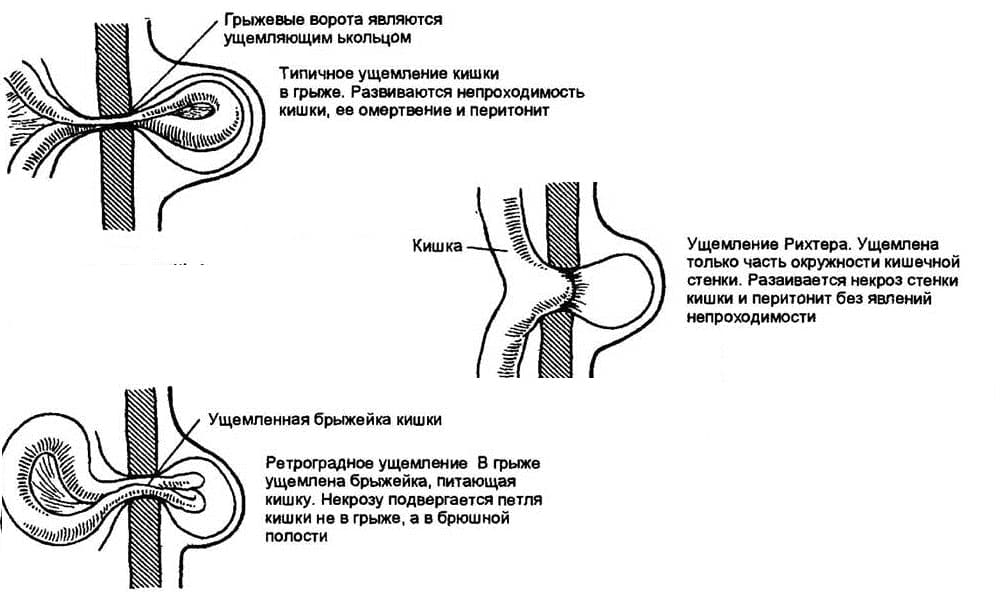
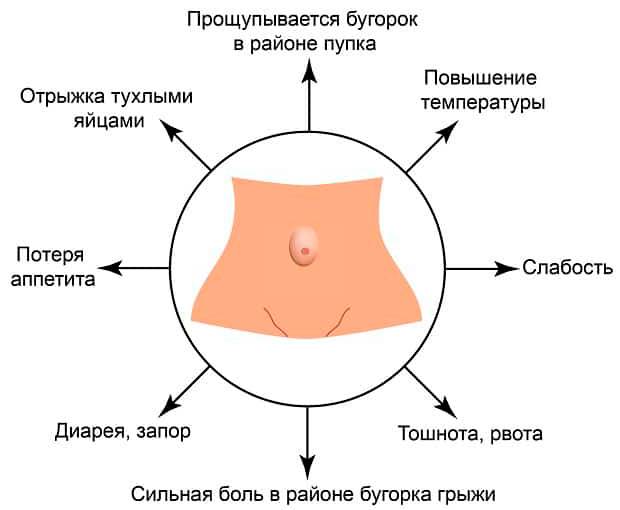
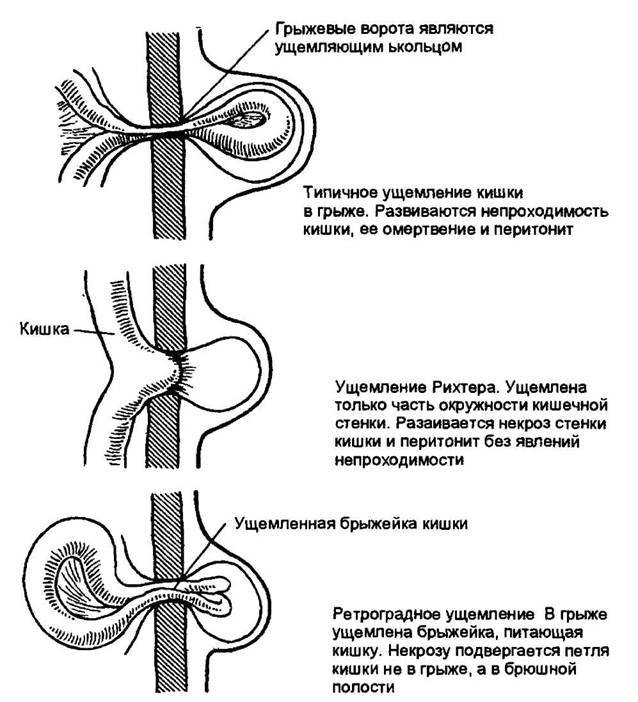
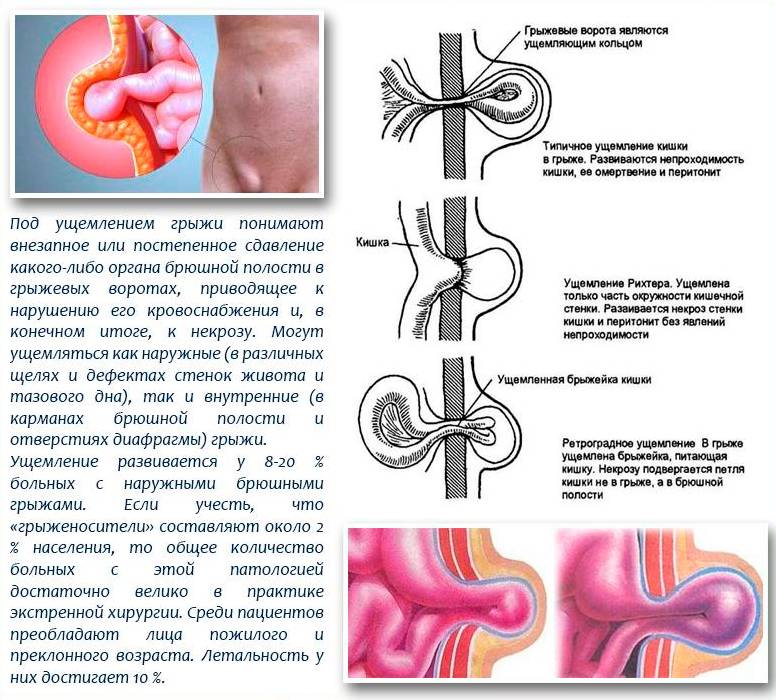
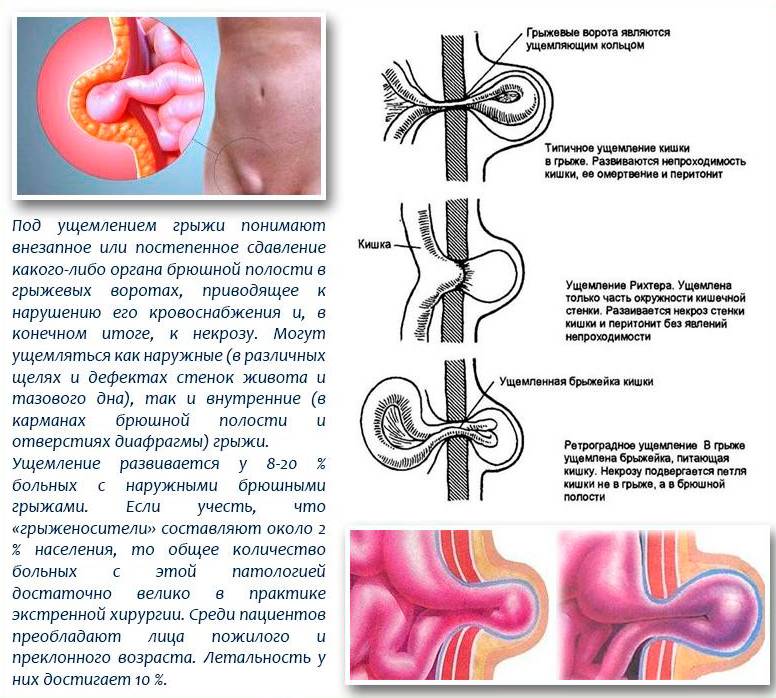
Отдельным тяжелым осложнением пупочной грыжи является ущемление. Возникает при резком сдавлении грыжевого содержимого или рубцовых изменениях в грыжевых воротах с нарушением кровоснабжения ущемленных органов. Ущемленная грыжа требует срочного оперативного вмешательства, поскольку ведет к некрозу (отмиранию) органов, перитониту и, в худшем варианте, летальному исходу.
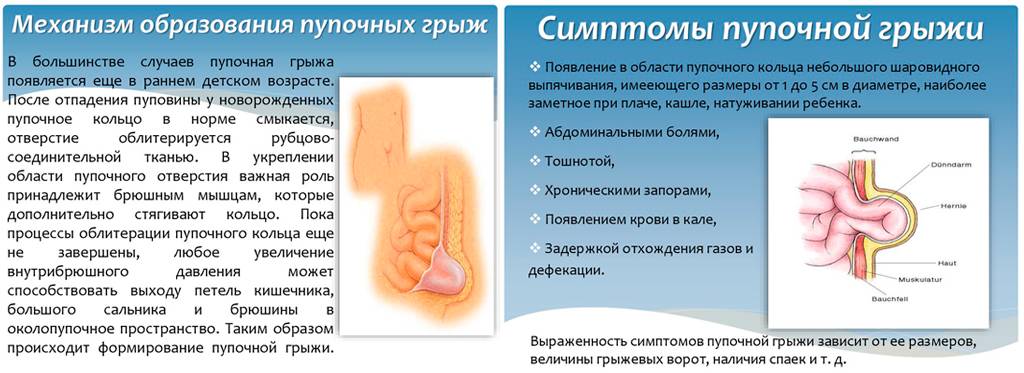
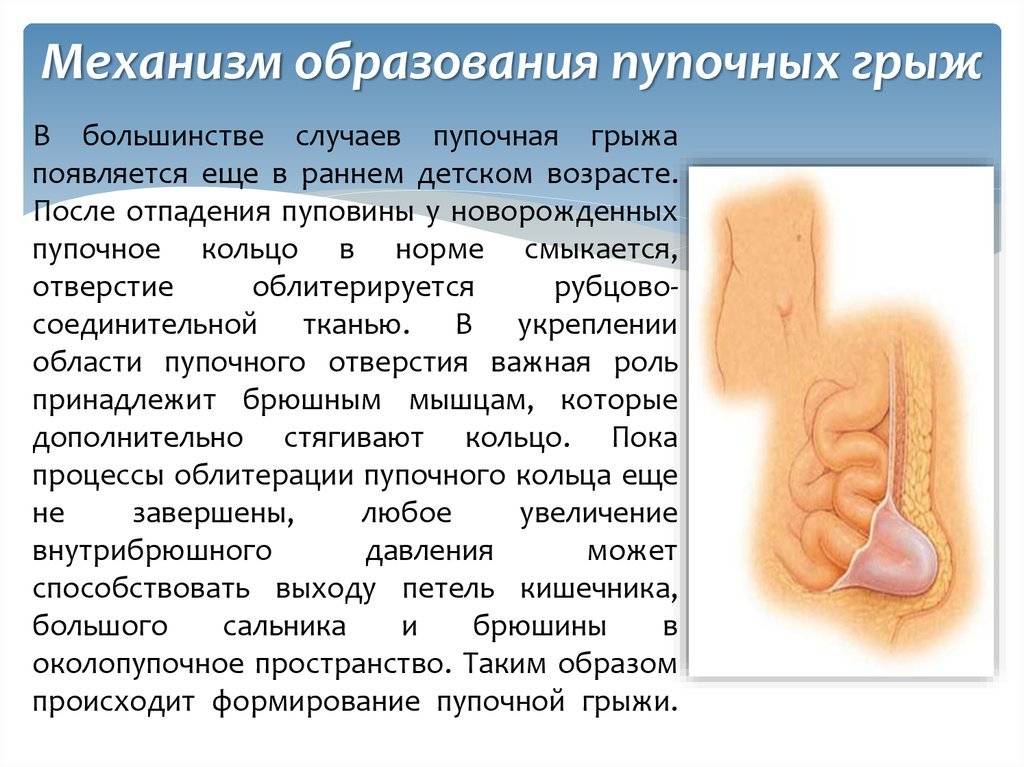
В развитие грыжи пупочного кольца основным фактором выступает повышение внутрибрюшного давления. К этому может привести чрезмерная длительная физическая нагрузка, длительные запоры, нарушение мочеиспускания, кашель, чрезмерный прием пищи, беременность и роды. Предрасполагающими факторами для появления грыжи пупочного кольца служат слабость соединительной ткани, например, на фоне общего истощения или длительной болезни, повреждения нервов брюшной стенки. Грыжи могут возникать как послеоперационное осложнение, если в процессе заживления послеоперационной раны произошло расхождение швов, или же швы были недостаточно сильно затянуты. Такое осложнение может быть как при проведении лапароскопических (при введении в брюшную полость камеры и манипуляторов – троакарная грыжа) так и лапаротомических (для доступа к месту операции производят вскрытие брюшной стенки) операций.
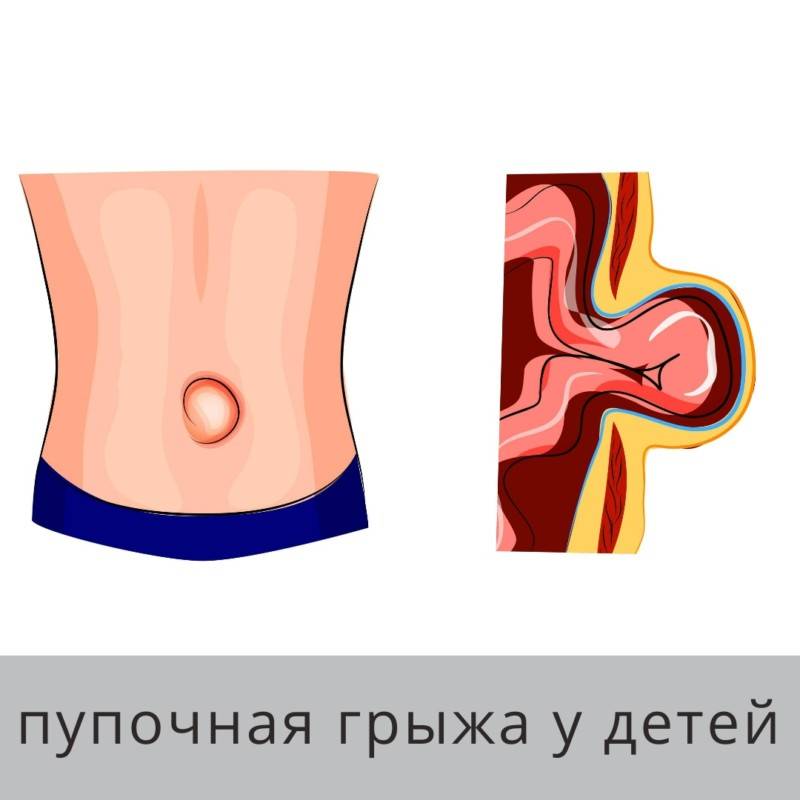
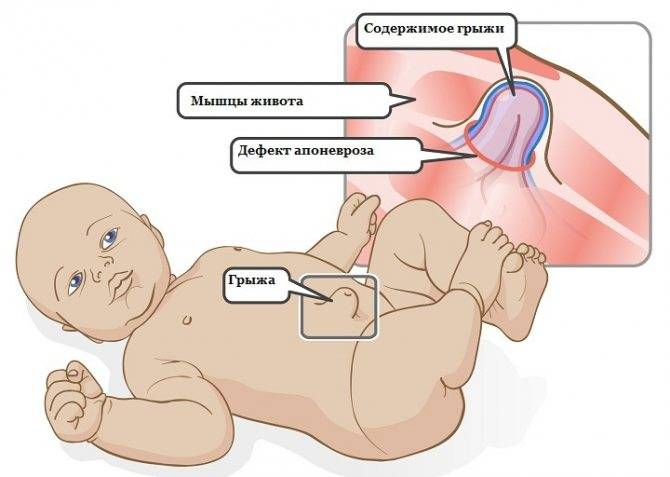
У новорожденных детей пупочная грыжа развивается из-за задержки закрытия пупочного кольца во время зарастания ранки после отделения пуповины. Так происходит вследствие особенностей анатомического строения этой области. В нижней части пупочного кольца проходят три сосуда с толстыми стенками – две артерии и мочевой проток, которые после отделения пуповины создают плотную рубцовую ткань. В верхней же части проходит только вена, имеющая тонкую стенку, поэтому рубец в этом месте получается значительно слабее. Если у ребенка есть какие-либо факторы, негативно влияющие на развитие соединительной ткани – повышенное внутрибрюшное давление, недоношенность, нарушение тонуса мышц, внутриутробные заболевания, соответственно повышается вероятность образования пупочной грыжи.
Виды пупочных грыж
Пупочные грыжи бывают нескольких видов:
- Прямые и косые. Если выпячивания направленны непосредственно в пупочное кольцо, грыжи называют прямыми, если выпадение органов происходит через щель и клетчатку в области ниже или выше пупочного кольца – грыжи косые.
- Вправимые и невправимые. Наиболее быстро поддаются лечению вправимые грыжи. У них выпавшие внутренние органы можно вернуть в естественную анатомическую область. Более сложные при лечении – невправимые грыжи. Они прочно соединены с грыжевым мешком (зафиксированы в нём). Вернуть их непосредственно в брюшную полость методом вправления невозможно. Между стенками грыжевого мешка и выпавшими органами уже есть сращения тканей. Поэтому нужно проводить рассечение спаек, а иногда и резекцию (удаление) одного из внутренних органов или его части. Чаше всего резекция требуется при невправимых грыжах с выпадением сальника.
- Анатомические и приобретённые. Анатомические грыжи в большинстве случаев – это врождённые грыжи, приобретённые грыжи – это грыжи, появившиеся из-за травмы, слабости брюшной стенки или как последствие нарушенной перистальтики и хронических запоров.
Важно! Среди всех видов грыж могут встречаться так называемые ущемленные грыжи. Чаще всего ущемление бывает внутрибрюшным или каловым
Пупочные грыжи с эластическим ущемлением сопровождаются внезапным повышением внутрибрюшного давления. Грыжи с каловым ущемлением – это грыжи, сопровождающиеся застоем каловых масс в кишечнике. Ущемлённые грыжи считаются самыми опасными. Из –за угрозы разрыва полости с грыжей, они могут привести к быстрому инфицированию. Операции в этом случае делают в оперативном порядке, как правило, в отделениях экстренной хирургии.
Осложненные формы
При отсутствии быстрой медицинской помощи острый панкреатит может дать множество осложнений, в том числе тяжелых, угрожающих жизни человека.
Вот почему при симптомах острого воспаления требуется быстрая госпитализация больного в хирургическое отделение или в отделение реанимации и интенсивной терапии.
Клиника «Медицина 24/7» осуществляет срочную транспортировку больных с немедленным оказанием первой медицинской помощи.
Осложненные формы острого панкреатита бывают связаны с двумя факторами — попаданием ферментов поджелудочной железы в кровь и присоединением инфекции.
Наиболее частые осложнения, при которых проводится хирургическое лечение — образование участков некроза тканей, скопление воспалительной жидкости (экссудата), гнойное воспаление (абсцесс), перитонит.
Жидкость может скапливаться как внутри самой поджелудочной железы, так и вокруг нее, образуя асцит — водянку.
- Полиорганная недостаточность.Из-за острого воспаления, попадания панкреатических ферментов в кровь и токсического воздействия развивается полиорганная недостаточность.
- Дыхательная недостаточность.На фоне острого воспаления поджелудочной железы возможно развитие синдрома, который называется «шоковым легким» — быстрое развитие экссудативного плеврита, дыхательной недостаточности, спадение легкого.
- Почечная, печеночная недостаточность.Эти осложнения развиваются из-за токсического воздействия ферментов, попавших в кровь.
- Сердечно-сосудистая недостаточность.Поражение сердца при остром панкреатите имеет общую причину с развитием почечной, печеночной недостаточности — токсическое действие ферментов, попавших в кровь.
- Перитонит.Одно из частых осложнений, которые дает острый панкреатит — воспаление брюшной полости, которое бывает гнойным (инфекционным) или асептическим (без инфекции).
- Расстройства психики.Токсическое воздействие панкреатических ферментов на мозг вызывает изменение психоэмоционального состояния вплоть до развития психоза.
- Сепсис.Развитие гнойного процесса на фоне острого панкреатита может вызвать заражение крови (сепсис), которое требует экстренных мер. В противном случае сепсис может привести к смерти.
- Абсцессы.Присоединение инфекции вызывает образование гнойников в брюшной полости.
- Парапанкреатит.Гнойное воспаление может распространиться на окружающие органы — сальник, забрюшинную клетчатку, брюшину, связки печени, 12-перстной кишки.
- Псевдокисты.Вокруг некротических очагов в поджелудочной железе могут образоваться капсулы из соединительной ткани — так возникают псевдокисты, наполненные жидкостью или гноем.
- Опухоли.Острое воспаление может спровоцировать перерождение клеток и развитие онкологического заболевания поджелудочной железы.
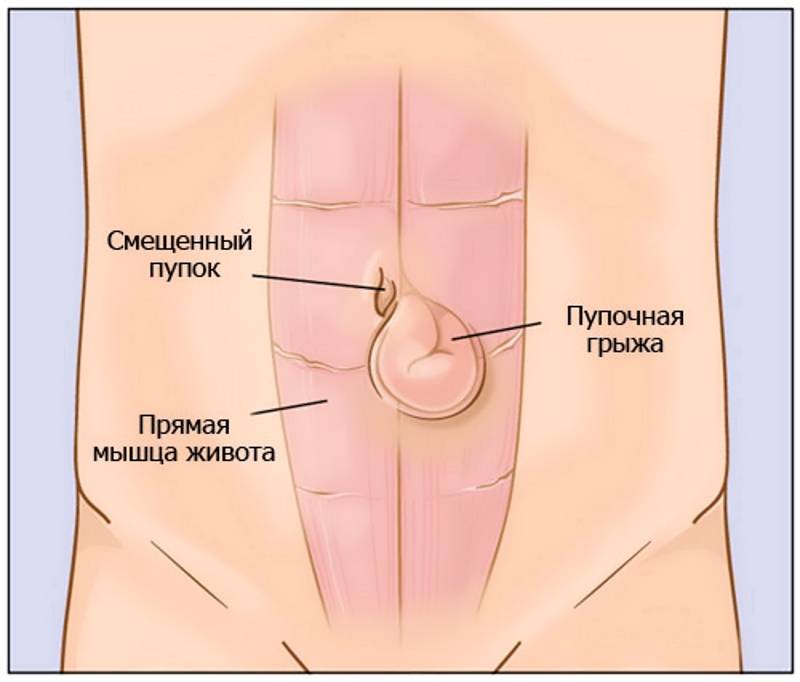
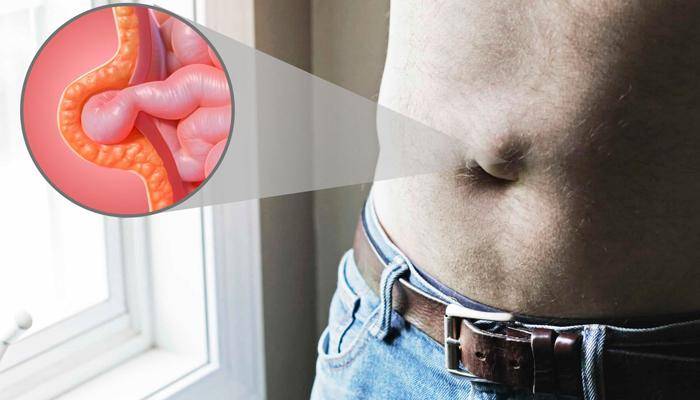
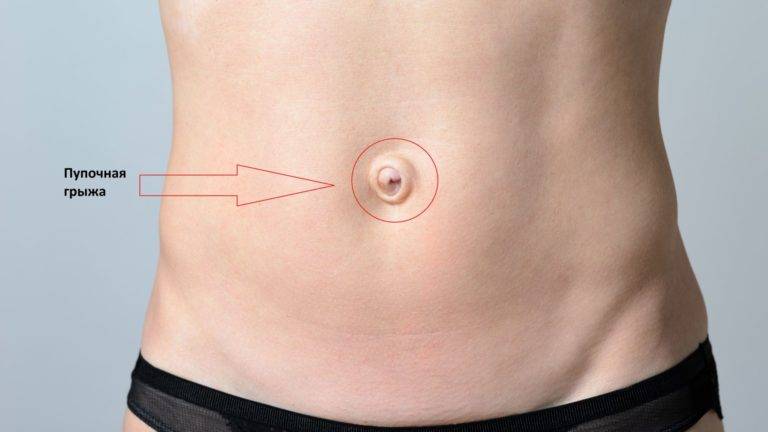
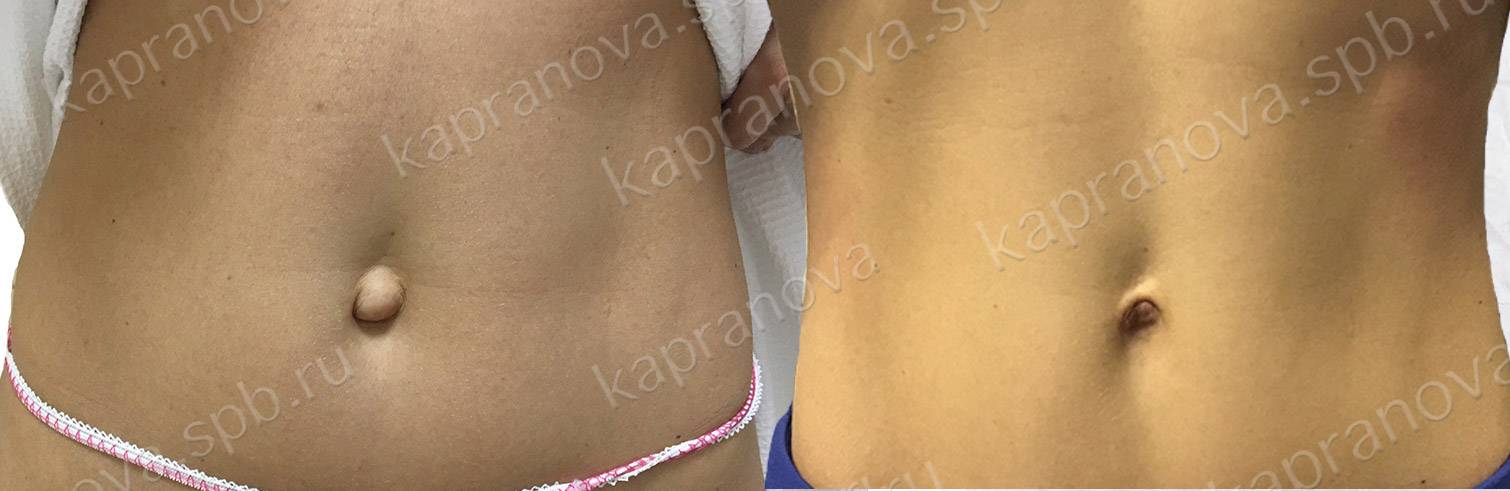
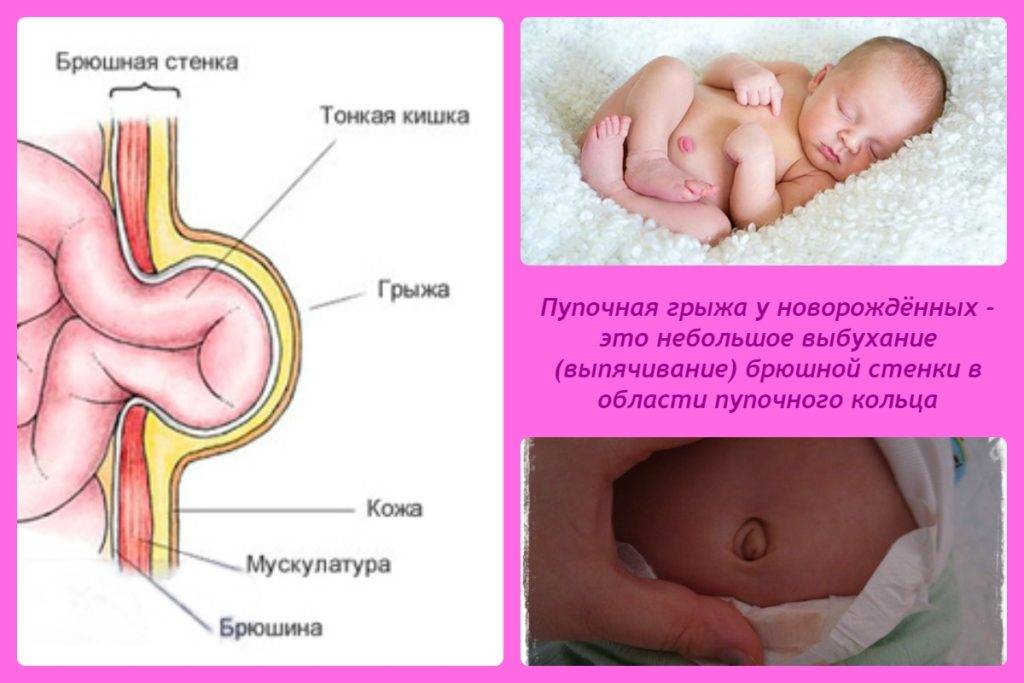
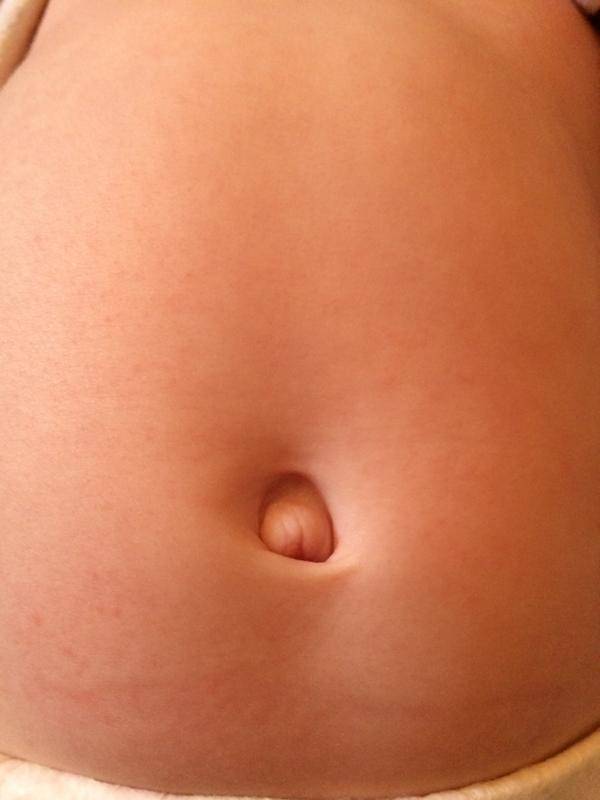
Что такое пупочная грыжа
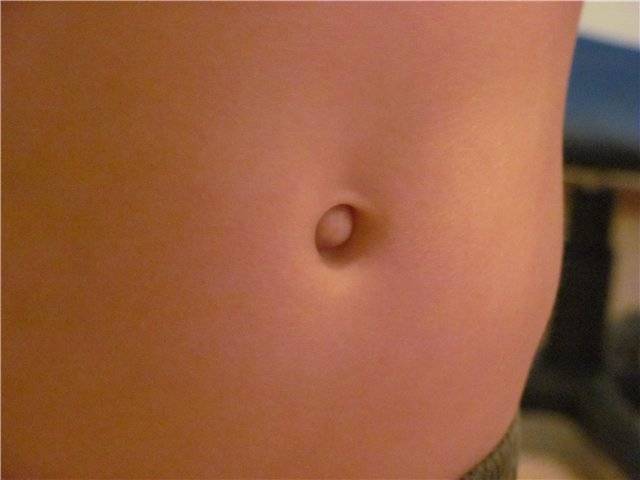
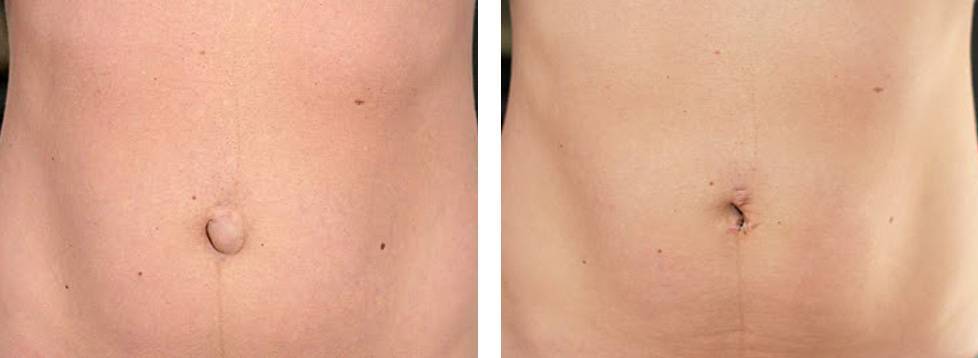
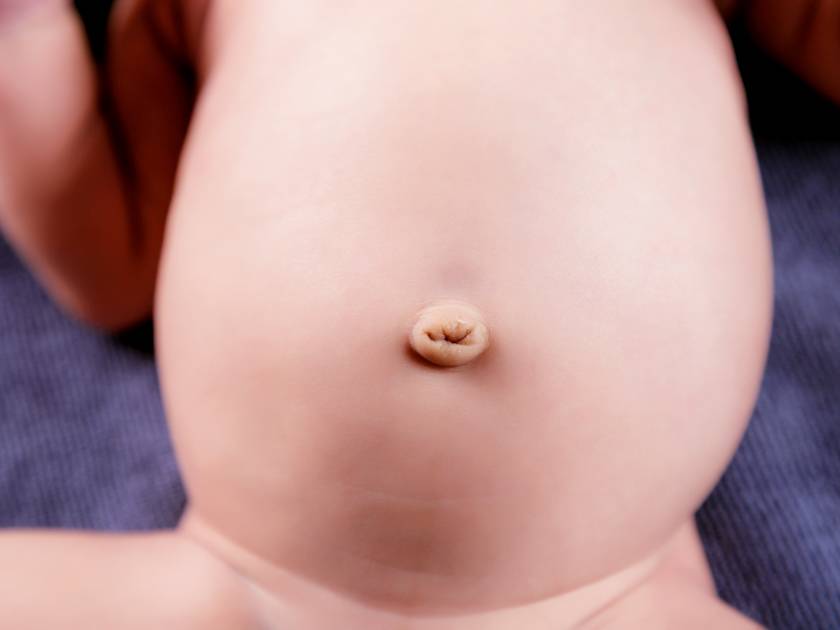
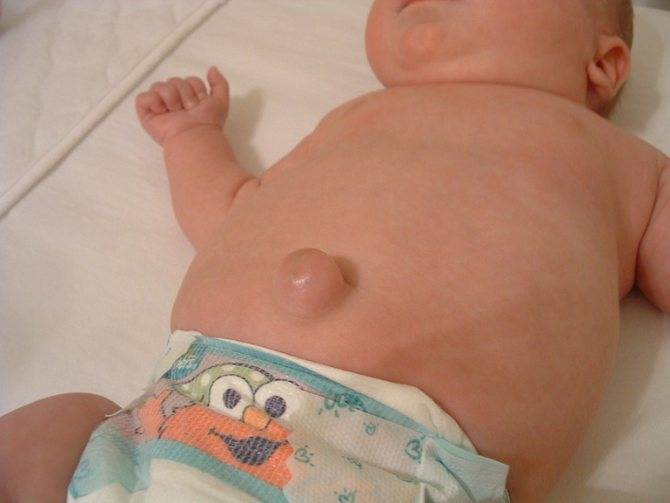
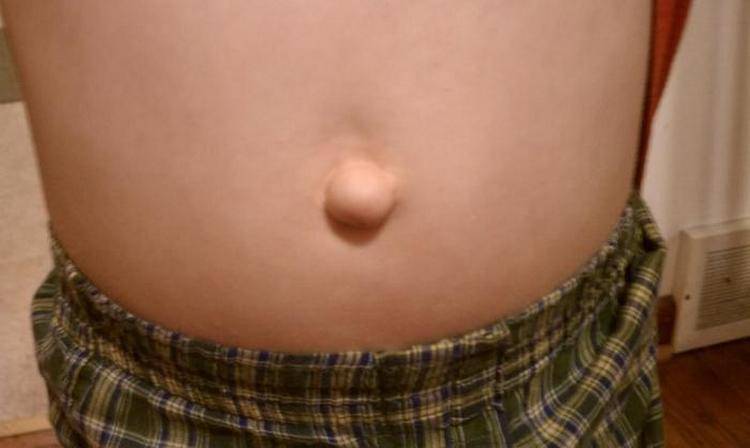
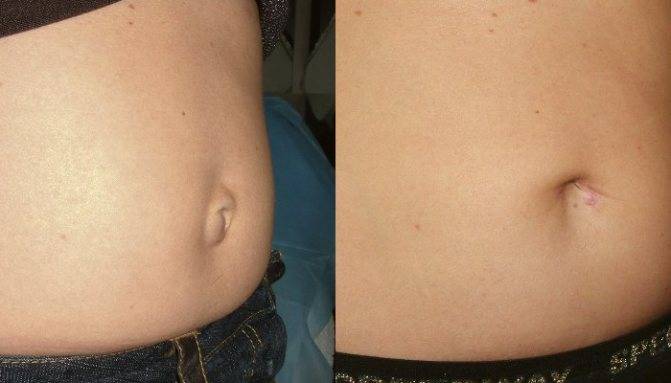
Пупочной грыжей называют выбухание части кишечника или большого сальника через т.н. пупочное кольцо, отверстие в апоневрозе брюшных мышц. Пупочная грыжа является частым, и обычно неопасным состоянием, наиболее распространены у малышей, но могут появляться в любом возрасте. У младенцев пупочная грыжа наиболее заметна во время плача, поскольку ребенок напрягает мышцы брюшного пресса, увеличивает давление в брюшной полости и провоцирует максимальное выбухание грыжевого содержимого наружу. Это классический симптом пупочной грыжи.

Большинство пупочных грыж самопроизвольно закрываются к возрасту 1 года или несколько позднее. Пупочную грыжу, которая не закрылась самостоятельно к трем годам жизни, равно как и любую пупочную грыжу у взрослого человека – необходимо закрыть с помощью хирургического вмешательства для профилактики осложнений.
Какое обследование и когда проводится при атрезии ануса и прямой кишки?
Если какие-либо признаки аномалии кишечника выявляются, то проводится обследование, включающее:
- Рентгеновское исследование брюшной полости показывает, где заканчивается прямая кишка и позволяет понять имеется ли аномалия развития нижних отделов позвоночника;
- Ультразвуковое исследование (УЗИ) брюшной полости и забрюшинного пространства показывает нарушения оттока мочи из почек и мочевого пузыря или аномалии строения почек;
- Ультразвуковое исследование позвоночника выполненное в течение первых 3 месяцев жизни позволяет оценить деформации и приращения спинного мозга, которые могут повлечь последующие неврологические нарушения в процессе роста. Если по УЗИ выявляются нарушения строения спинного мозга, то проводится магнитно-резонансная томография (МРТ) позвоночника. После 3 месяцев информативность УЗИ для оценки спинного мозга снижается;
- Эхокардиография для выявления пороков сердца.
Диагностика
Фото: progryzhu.ru
Диагностика пупочной грыжи не представляет большой сложности. В первую очередь происходит сбор анамнеза для выяснения обстоятельств, при каких была впервые замечена грыжа, выяснение образа жизни и характера трудовой деятельности, для определения предрасполагающих факторов к грыжеобразованию
Отдельное внимание уделяется предыдущим оперативным вмешательствам
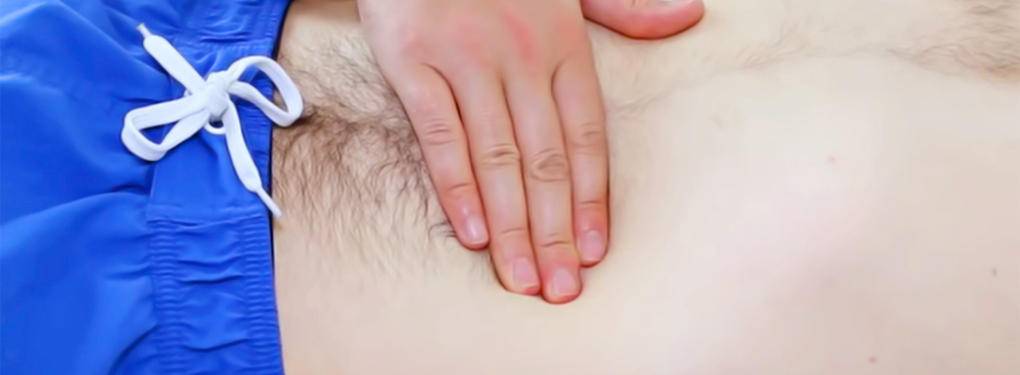
Следом проводится осмотр грыжи. Врач должен её ощупать, определить размеры грыжевого мешка и ворот. На этом этапе уже можно выдвинуть предположение о грыжевом содержимом. Также могут прибегнуть к прослушиванию грыжи стетоскопом, поскольку в грыжевом содержимом могут проходить артерии и безопаснее определить это заранее, а не в процессе операции.
Ультразвуковое исследование органов брюшной полости и грыжи позволяет узнать наверняка, какие органы находятся в грыжевом мешке и предположить опасность ущемления. От этого будет зависеть лечебная тактика и срочность оперативного вмешательства.
Если существуют сомнения, относительно текущего состояния пупочной грыжи, применяется метод ирригоскопии, или же рентгенконтрастной герниографии. Он позволяет увидеть проходимость петель кишки на всем протяжении, в том числе в грыжевом мешке. Пациенту дают выпить раствор с солями бария натощак, после чего через определенные промежутки времени делают рентгенографические снимки брюшной полости. Соли бария не всасываются в кишечнике, но отлично проявляют его контуры на снимке.
Перед оперативным вмешательством, для оценки готовности к нему организма, назначаются лабораторные и инструментальные анализы: общие анализы крови и мочи, биохимический анализ крови, коагулограмма, рентгенография органов грудной клетки, электрокардиограмма.
Возрастным пациентам может потребоваться пальцевое исследование прямой кишки и консультация онколога, для исключения новообразований кишечника.
Дифференцируют пупочные грыжи с опухолями органов брюшной полости, кистами сальника и расхождением (диастазом) прямых мышц живота.
Диагностика пупочной грыжи у детей такая же. В анамнезе родители указывают на появление опухолеобразного выпячивания около пупка. В положении лежа грыжа легко вправляется в брюшную полость и можно прощупать зияюшее пупочное кольцо. Инструментальные исследования (УЗИ) детям назначают в случае необходимости проведения дифференциальной диагностики. Для проведения плановой операции назначаются лабораторные исследования и консультации специалистов по показаниям.
Типы хирургических вмешательств
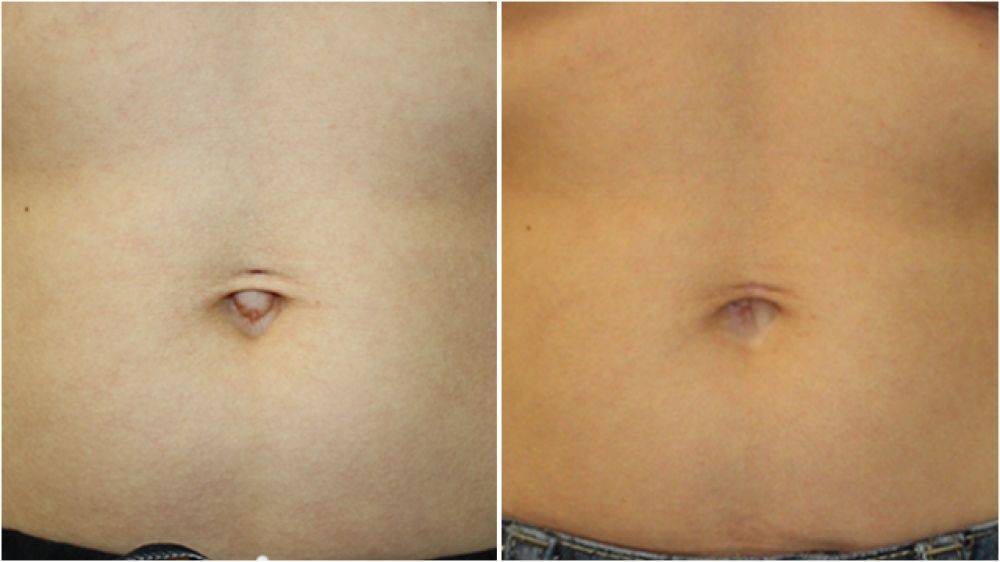
Раньше герниопластику всегда проводили открытым способом через разрез. Во время такой операции хирург рассекает ткани, выделяет грыжевой мешок, вскрывает его, осматривает содержимое и погружает в брюшную полость. Далее грыжевой мешок иссекают и накладывают швы. При необходимости брюшную стенку укрепляют сетчатым имплантатом.
В современных клиниках проводят лапароскопические операции. Вместо разреза на брюшной стенке делают несколько небольших проколов и вводят через них специальные инструменты. Лапароскопическая герниопластика имеет ряд преимуществ перед классической:
- минимальная травматизация тканей;
- более низкий риск рецидива, потому что нет большого разреза и рубца;
- сетчатый имплантат устанавливают не снаружи, а со стороны брюшной полости, это более надежно;
- более низкий риск осложнений;
- короткий восстановительный период;
- отличный косметический эффект: после операции на коже остаются едва заметные рубцы.
При натяжной герниопластике грыжевые ворота закрывают с помощью собственных тканей пациента. Хирург просто сшивает ткани, поэтому они находятся в натянутом состоянии, отсюда и название метода. Такой вид операции допустим при небольших грыжах.
При ненатяжной герниопластике для укрепления брюшной стенки используют сетчатые имплантаты из гипоаллергенных биосовместимых материалов. Они позволяют эффективно устранять даже большие грыжи и избегать рецидивов. За счет сетчатой структуры имплантата, ткани прорастают через него, и он надежно фиксируется. При этом пациент впоследствии не испытывает никакого дискомфорта.
В настоящее время именно ненатяжная герниопластика лапароскопическим доступом является золотым стандартом в лечении наружных грыж брюшной стенки. Она рекомендована экспертами Европейского общества герниологов (European Hernia Society, EHS-GREPA).
Запишитесь на прием к хирургу в клинике Медицина 24/7, и он определит оптимальный вид хирургического вмешательства в вашем случае. В нашей клинике применяются наиболее современные модели сетчатых имплантатов от ведущих производителей.
Лечение пупочной грыжи
Выбор методики терапии зависит от возраста пациента, его общего состояния, размеров грыжи. У детей до 7 лет выпячивание может исчезнуть само по себе, поэтому в этом случае показана выжидательная тактика, без радикальных мер.
Если грыжа пупочного кольца сохраняется после достижения ребенком возраста 7 лет, а также если выпячивание диагностируется у взрослого, то единственным методом лечения является операция.
Лечение пупочной грыжи без операции может быть назначено при наличии противопоказаний к оперативному вмешательству:
- беременность пациентки;
- некоторые острые соматические заболевания;
- иммунодефицит;
- периоды обострения хронических патологий;
- некоторые заболевания ССС и органов дыхания.
В этом случае пациентам показано ношение бандажа грыжевого, ограничение нагрузок, укрепление пресса и другие манипуляции, направленные на то, чтобы максимально восстановить нормальное состояние брюшной полости и улучшить качество жизни пациента.
При пупочной грыже важно правильно питаться. Это облегчит симптомы заболевания и повысит эффективность проводимой терапии
При составлении рациона питания пациент должен придерживаться следующих правил:
- дробное питание (пищу следует принимать часто, но небольшими порциями);
- исключение острой, жареной, консервированной пищи, сладостей;
- отказ от употребления крепкого чая и кофе, алкоголя.
После проведения оперативного вмешательства правила питания таковы:
- в рационе должно быть достаточное количество белковой пищи;
- в течение нескольких дней после окончания операции нужно употреблять пищу, которая не вызывает образования запоров;
- из рациона нужно исключить острую, копченую и маринованную пищу.
Операция по удалению грыжи может проводиться при помощи лапароскопии или открытым доступом. Для удаления грыжи в области пупка часто используют традиционную методику, суть которой заключается в использовании местных тканей для пластики (натяжной метод) или имплантов (не натяжной метод).
При натяжной пластике устранение грыжевого выпячивания передней брюшной стенки проводят путем сшивания мышц и наложения специальной сухожильной пластинки из эластических и коллагеновых волокон. Проведение операции по данной методике показано при небольшом размере пупочной грыжи и отсутствии у пациента ожирения.
После удаления пупочной грыжи следует минимум на три месяца исключить любые нагрузки. Это необходимо для того, чтобы не разошлись швы, и не наступил рецидив заболевания.
При не натяжной пластике используют синтетические импланты, грыжу закрывают при помощи специальной гипоаллергенной сетки. Через некоторое время после операции в имплант прорастают собственные ткани пациента.
Установка импланта может быть произведена двумя методами. В первом случае имплант размещают непосредственно под кожей, над апоневрозом. Такой метод обычно проводится при оперировании пожилых пациентов или в случае, если человек может себе позволить в течение длительного времени не возвращаться к активному образу жизни.
Во втором случае имплант помещают под пупочным кольцом. Данная методика более предпочтительна и требует меньшего времени на реабилитацию, что крайне ценно для человека трудоспособного возраста, которому необходимо как можно скорее вернуться к работе.
Малоинвазивные операции проводятся при помощи лапароскопии, когда делается небольшой прокол и вводится специальная видеокамера, при помощи которой хирург отслеживает ход операции.
Реабилитационный период короткий и не превышает 14 дней. Рецидивы возникают крайне редко. К преимуществам лапароскопической операции при выпячивании пупка относят минимальный травматизм, практически полное отсутствие рецидивов грыжи, короткий восстановительный период.
Чтобы не разошлись швы в течение нескольких дней после операции необходимо соблюдать постельный режим. При наличии показаний пациенту назначают курсы физиотерапии, обезболивающие препараты, антибиотики.
После операции и успешного реабилитационного периода пациент должен в течение нескольких лет периодически проходить обследование. Это необходимо для ранней диагностики возможных рецидивов.