Причины образования серной пробки
Серные пробки – скопление ушной серы, секрета сальных желёз, слущенного эпителия, не растворимого в воде, так как в основном состоит из липидов, гликопептидов, гиалуроновой кислоты, ферментов, Ig. Известно два типа ушной серы: мягкий тип наблюдают в Европе и Африке; сухой тип характерен для Азии и Америки. Существуют особые типы у детей: молочные пробки вследствие затекания жидкости в ушной проход, а также зпидермальные пробки у детей с нарушением трофики. Ушная сера содержит много холестерина, поэтому повышенное количество его в крови также может играть известную роль в образовании серных пробок. Цвет серной пробки от желтого до тёмно-коричневого. Консистенция вначале мягкая, восковидная, потом плотная и даже каменистая.
В норме ушная сера удаляется движениями передней стенки слуховою прохода во время разговора, жевания вслед за движениями височно-нижнечелюстного сустава. Задержке способствуют узость и извилистость слухового прохода и повышенная вязкость серы.
Наружный слуховой проход состоит из перепончато-хрящевого (ближе к выходу) и костного (расположенного ближе к барабанной перепонке) отделов. Место перехода одного отдела в другой узкое (перешеек). Сера вырабатывается только в перепончато-хрящевом отделе, защищая кожу слухового прохода от повреждений и воспаления. В результате попыток «очищения» ушей ватными палочками и другими подобными предметами происходит проталкивание серных масс за перешеек, к барабанной перепонке и “прессование” серы, что приводит к серным пробкам.
Причиной образования серных пробок могут быть гиперсекреция серы, узость и извитость, либо воспаление кожи слухового прохода, инородные тела или загрязнения, попадающие в слуховой проход при повышенной запыленности воздуха (шахтёры, мельники, рабочие табачных фабрик и т.д.). При чистке ушей происходит раздражение серных желёз, что также приводит к повышенному образованию серы. При гиперфункции секреторных нервов наблюдается повышенная секреция церуменальных (серных) и сальных желёз. При экземе, дерматитах, хроническом отите или после перенесенных диффузных наружных отитах наблюдается гиперсекреция вследствие раздражения слухового прохода.
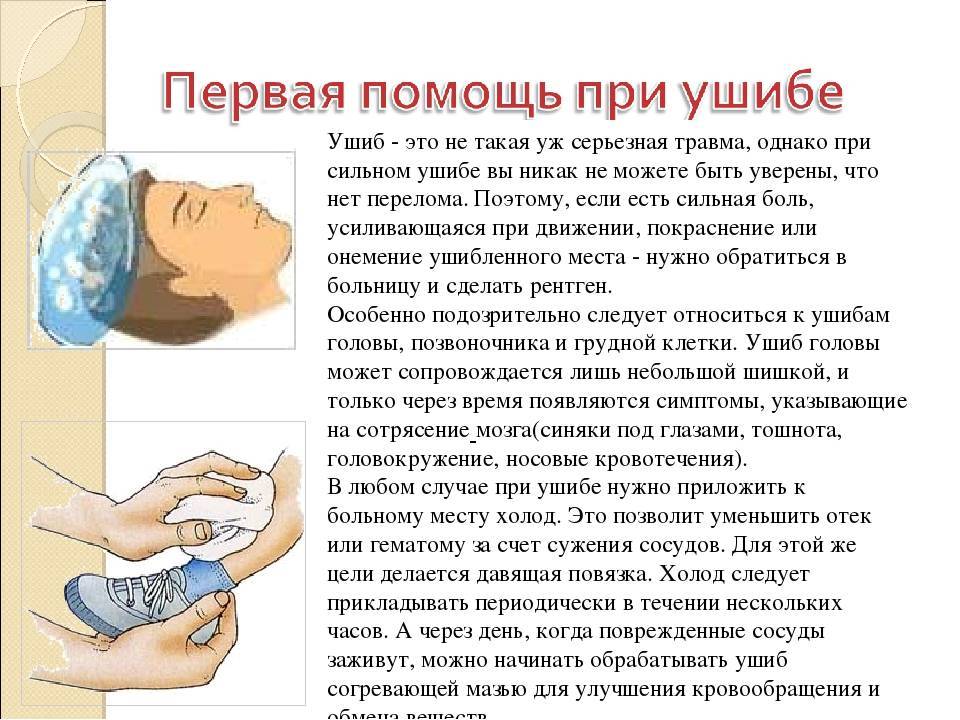
Серная пробка может достигать больших размеров, однако при неполной обтурации слух остается нормальным. Тем не менее, достаточно попасть в ухо небольшому количеству воды, как сера набухает, что приводит к внезапному резкому снижению слуха, возникновению ощущения заложенности, шума в ухе. Пробка может оказывать давление на барабанную перепонку и вызывать рефлекторные головные боли, головокружение, кашель, тошноту, кашлевой рефлекс, а иногда и нарушение сердечной деятельности.
Заболевания слизистой оболочки рта
Заболевания слизистой оболочки полости рта классифицируют в зависимости от причин (вирусные, бактериальные, грибковые, травматические и др.). Самый частый «гость» детского рта – это стоматит.
Стоматит у детей
Воспаление слизистой оболочки рта сопровождается покраснением ткани, на языке, внутренней стороне щек заметен белый налет, поднимается температура тела, ребенок жалуется на боль, теряет аппетит.
Чаще всего у детей диагностируют герпетический стоматит, простимулированный вирусом герпеса. Болезнь заразная и обычно поражает детский организм в возрасте от полугода до трех лет. Симптоматика яркая:
- множественные язвы на внутренней стороне щек, губ, деснах;
- высокая температура тела (до 41 градуса);
- бессилие, отсутствие аппетита;
- выраженная боль во рту, сильный отек ткани, покраснение;
- кровоточивость десен и др.
Первичное резкое повышение температуры (до 40 градусов) – симптом афтозного стоматита инфекционной или аллергической природы. Ребенок теряет задор, становится вялым, плаксивым, из-за сухости во рту отказывается есть. Затем появляется отек слизистой, она краснеет, отмечается местная гиперемия. Язвы заметны на 3-4 день болезни, они покрыты серым или желтым налетом и «селятся» на языке, губах, щеках, деснах.
Кандидозный стоматит – вестник грибка Кандида. Клиническая картина проявляется с покраснения и отечности языка. Позже на губах и щеках выстилается творожистая пленка , под которой формируются язвы – они болят и кровоточат.
Самое частое явление в детстве – это травматический стоматит. Патология появляется в ответ на механическое воздействие на слизистую рта. На месте травмы формируется язвочка (она одиночная), она болит, но быстро проходит, если избежать присоединения инфекции.
Детский гингивит
При этой патологии болеют десны. Среди факторов, способствующих появлению гингивита:
- инфекция;
- гормональный сбой;
- дефицит витаминов в организме;
- ослабленная иммунная система.
Больной ребенок жалуется на болезненные ощущения во рту при жевании, чистке зубов. Мягкие ткани становятся красными, отекшими, рыхлыми, кровоточат. Если болезнь вызвана инфекцией (герпесом), десна покрываются язвами или эрозиями. Если гингивит не лечить, он перерастает в пародонтит, что чревато потей зубов.
Что такое хейлит
Среди болезней слизистой рта почетное место занимает воспаление губ (хейлит), вызванное инфицированием ранки на губе. Стимулировать заболевания способен и вирус герпеса, экзема, дефицит витамина В2.
У ребенка отекает губа, затрудняется ее подвижность, слизистая краснеет, болит. Иногда появляются признаки интоксикации – мигрень, боль в мышцах, повышенная утомляемость.
Подвид хейлита называют заедой. В таком случае болезнь вызывают грибки или стрептококки. В уголках детских губ появляются небольшие по размерам, эрозии, которые повреждаются, когда больной открывает рот. Ранки кровоточат, покрываются корочкой.
Глоссит у ребенка
Воспаление слизистой рта в области языка называют глосситом. При патологии детский язык локально «облазит», на этом место формируется белое утолщение в форме полосы. Зоны поражения могут быть кольцевидными, иметь светло-красный оттенок, сливаться. Иначе болезнь называется «географический язык». Прочие симптомы (боль, краснота) отсутствуют, редко язык немного жжет. Причины заболевания неизвестны.
Инфекционный мононуклеоз
Редкая вирусная патология протекает на фоне увеличения и боли в лимфоузлах на челюсти и шее. У ребенка развивается ангина, стоматит, изменяется состав крови. Заражается больной через зев, носоглотку, с прогрессированием мононуклеоза жалуется на головную боль, тошноту, рвоту, слабость, жар. У совсем маленьких детей может увеличиваться селезенка, печень. В рамки комплексного лечения патологии включена терапия стоматита.
Вирусные бородавки во рту у ребенка
Одним из редких заболеваний слизистой рта являются вирусные бородавки или новообразования доброкачественного характера. Чаще они «гнездятся» в уголках рта и боковых сторонах языка, реже формируются на деснах, губах, снаружи рта.
Профилактика ушных пробок
Для предупреждения ушных пробок соблюдайте следующие правила:
- Правильный уход за ушами — мытье мыльным раствором и щадящее вытирание полотенцем, без использования ватных палочек;
- Не допускайте попадания холодной воды в ушную полость;
- Избегайте перепадов давления и температур;
- Регулярные походы к ЛОР-врачу позволят найти патологию на ранней стадии и избежать осложнений.
Теперь Вы знаете полную информацию о пробке в ухе, что делать при ее образовании и как предупредить патологию.
Скапливание ушной серы и слущивающихся эпителиальных клеток происходит редко, если естественный механизм самоочищения наружного слухового прохода не нарушен. Бытующая практика очищения наружного слухового прохода ежедневно с помощью готовых ватных палочек является неправильной и может рано или поздно привести к хроническому наружному отиту.
Ушная сера представляет собой желтовато-коричневую массу, состоящую из секрета сальных и церуминозных желез, слущившихся клеток эпителия, волос и частичек грязи.
а) Серная пробка. Признаком образования серной пробки является снижение слуха или глухота на одно ухо, если серная пробка полностью закупоривает наружный слуховой проход; иногда пациенты жалуются на глухой шум в голове или головокружение.
б) Дифференциальный диагноз. Закупорка наружного слухового прохода пробкой из эпидермиса, инородным телом, засохшей кровью, гнойным экссудатом или холестеатомой наружного слухового прохода или среднего уха.
Пробка из эпидермиса представляет собой плотную белую массу, состоящую из корок слущившихся эпителиальных клеток, образующихся в наружном слуховом проходе и плотно прилегающих к выстилающей его коже.
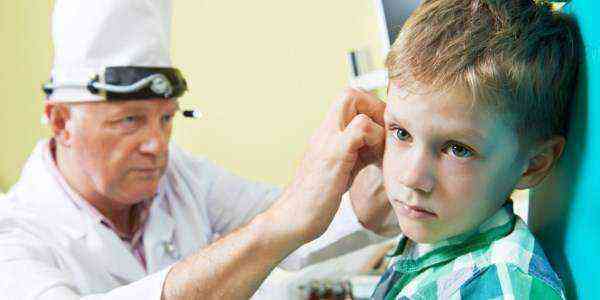
в) Лечение серной пробки. Наружное ухо промывают водой, подогретой до температуры 37°С. Вместо шприцев, которые в настоящее время для этой цели используют редко, обычно прибегают к вымыванию пробки струей воды, подаваемой с помощью электрического насоса под регулируемым давлением. Следует убедиться, что серная пробка не прикрывает собой перфорацию барабанной перепонки.
Для этого необходимо собрать подробный анамнез. Если подобной информации у пациента нет, следует обратиться к специалисту, который удалит серную пробку вручную. Если пробка плотная, ее размягчают закапыванием в ухо жидкого мыла, 5% раствора бикарбоната натрия, оливкового масла или 3% раствора перекиси водорода и через неделю удаляют. Влажный наружный слуховой проход следует высушить ватной палочкой.
Пациентам с воспалительным процессом в наружном слуховом проходе назначают местно мазь или ушные капли, содержащие глюкокортикоиды или антибиотики. Чтобы избежать судебного разбирательства, после удаления серной пробки следует проверить слух.
Попытка удалить инородное тело с помощью обычного пинцета (а) может привести к смещению инородного тела вглубь, а также к перфорации барабанной перепонки, смещению слуховых косточек и повреждению канала лицевого нерва. Инородное тело можно легко удалить с помощью крючка под микроскопом или с помощью отоскопа без риска для больного (б).
— Вернуться в оглавление раздела «отоларингология»
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Обзор
Простудные заболевания или ОРЗ (ОРВИ) — это большая группа острых инфекций дыхательных путей, которые имеют схожий механизм передачи и развития заболевания.
ОРЗ — аббревиатура от «острое респираторное заболевание» — может быть вызвано вирусами, бактериями и другими микроорганизмами, ОРВИ — острое респираторное вирусное заболевание. Так как на практике очень сложно определить, какой вид возбудителя вызвал симптомы простуды, обычно ставят диагноз ОРЗ (ОРВИ), а некоторые врачи, учитывая, что 90% всех простудных заболеваний вызваны вирусами, пишут просто ОРВИ.
Грипп тоже относится к респираторным (дыхательным) заболеваниям. Однако принято рассматривать его отдельно, как одно из самых тяжелых ОРВИ. В этой статье речь пойдет главным образом о легких простудных заболеваниях, про грипп можно почитать здесь. Кроме того, простудой на губах часто называют проявления простого герпеса. Об этом заболевании читайте подробнее в статье «Герпес на губах».
Симптомами простуды также сопровождаются кишечные инфекции, вызванные ротавирусом (чаще у детей) и норовирусом (у взрослых).
Простуда — очень распространенное заболевание, которое обычно не представляет серьезной угрозы здоровью и проходит самостоятельно в течение недели или двух. Однако на протяжение этого периода и за несколько дней до появления первых симптомов человек является источником инфекции для окружающих, поэтому во время болезни желательно оставаться дома.
Заразиться простудой можно:
- вдыхая мельчайшие капельки жидкости, которые содержат возбудителей инфекции — они попадают в воздух, когда больной человек чихает или кашляет;
- касаясь объектов, загрязненных выделениями, в том числе кожи больного человека, руками, а затем — своего лица, рта, носа или глаз.
Легче всего простуда распространяется среди людей, которые находятся в постоянном тесном контакте, например, в семье, в группе детей детского сада или школы. Чаще вспышки заболеваемости отмечаются в зимнее время года, хотя причины сезонности до конца не ясны.
Возбудителей простуды очень много, поэтому бывают случаи повторных заболеваний, когда вслед за первым ОРЗ следует другое, вызванное иной инфекцией и т. д. Наиболее частыми возбудителями ОРЗ (кроме гриппа) являются:
- аденовирусы, энтеровирусы, реовирусы, риновирусы, коронавирусы, вирусы герпеса, вирусы парагриппа, респераторно-синцитиальный вирус и другие;
- бактерии: стрептококки, стафилококки, менингококки, гемофильная палочка, легионеллы, пневмококки и др.
- хламидии, микоплазмы, а также группы вышеуказанных инфекционных агентов.
Грипп
Грипп также относится к группе ОРВИ, однако из-за склонности гриппа к распространению с развитием эпидемий его выделяют отдельно. Кроме того, грипп сопровождается более выраженными клиническими проявлениями, и при нем выше риск осложнений. Существует подвид вируса гриппа H5N1, передающийся от больных птиц (уток, кур) человеку («птичий» грипп) или свиней («свиной» грипп).
Для гриппа характерно острое начало с повышения температуры до 38–40 °С, сопровождающейся болями и «ломотой» в мышцах, головной болью, ознобом, разбитостью, общей слабостью, плохим аппетитом. Затем присоединяются боль и першение в горле, сухой кашель. Насморк для гриппа не характерен, что отличает его от других ОРВИ («сухой катар»). Температура тела нормализуется на 3–5 день заболевания.
К осложнениям гриппа, помимо пневмонии, относят воспаление придаточных пазух носа, среднего уха (особенно у детей), респираторный дистресс-синдром (отек легких), менингит. Наиболее опасен грипп для маленьких детей, стариков, а также для больных ВИЧ-инфекцией, сахарным диабетом и людей с ослабленным иммунитетом.
При ОРВИ и гриппе нужно быть внимательным при повторном повышении температуры тела и ухудшении самочувствия — это говорит о развитии осложнений либо о наличии другого заболевания. «Тревожные признаки», при появлении которых нужно обязательно обратиться к врачу:
Сохранение повышенной температуры тела (более 37,5 °C) более 7 дней, а также ее повторное повышение;
- усиление головной боли;
- рвота;
- сонливость либо спутанность сознания;
- ригидность затылочных мышц (невозможность согнуть голову так, чтобы подбородком коснуться груди);
- одышка (затрудненное дыхание);
- боль в груди;
- кровянистый характер мокроты;
- любая сыпь на кожных покровах;
- непереносимость яркого света.
Диагноз ОРВИ и/или гриппа чаще всего не вызывает сомнений и основан на характерной клинической картине. Для выявления осложнений ОРВИ могут потребоваться общий анализ крови и мочи, рентгенография органов грудной клетки или придаточных пазух носа, иногда бактериологический анализ мокроты.
1
Лабораторная диагностика в МедикСити
2
Лабораторная диагностика в МедикСити
3
Лабораторная диагностика в МедикСити
Лечение гриппа и ОРВИ
- Соблюдайте домашний режим. Если в квартире, кроме Вас, есть кто-то еще, носите медицинскую маску, которую меняйте каждые 2 часа.
- Пейте больше теплой жидкости (до 2 л в день) — это позволит избежать обезвоживания в условиях высокой температуры тела и улучшит выведение токсинов из организма.
- При повышении температуры тела выше 38,5 °С, либо если Вы плохо переносите высокую температуру, принимайте жаропонижающие средства (парацетамол, ацетилсалициловая кислота). Помните, что ацетилсалициловая кислота (аспирин) категорически противопоказана детям младше 16 лет!!!
- Для облегчения симптомов ОРВИ можно использовать комплексные препараты, содержащие помимо жаропонижающего средства противокашлевые, противоаллергические компоненты, а также витамины. Внимательно читайте инструкции по применению!
- Для облегчения кашля можно принимать всевозможные травяные настои или отхаркивающие препараты, однако на продолжительность заболевания эти средства не влияют.
- Для воздействия на возбудителей применяют интерфероны (основной фактор противовирусной защиты в организме) и стимуляторы образования интерферонов; осельтамивир или занамивир (эффективны только при гриппе); противогриппозный иммуноглобулин вводят ослабленным людям, а также больным тяжелыми формами гриппа. Прежде, чем принимать эти препараты посоветуйтесь с врачом!
- Антибиотики для лечения неосложненных форм ОРВИ и гриппа не применяют, поскольку они не влияют на вирусы.
Причины
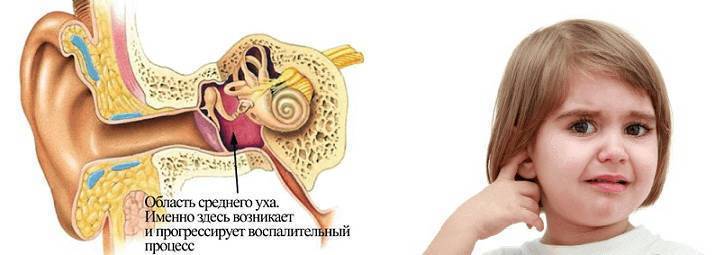
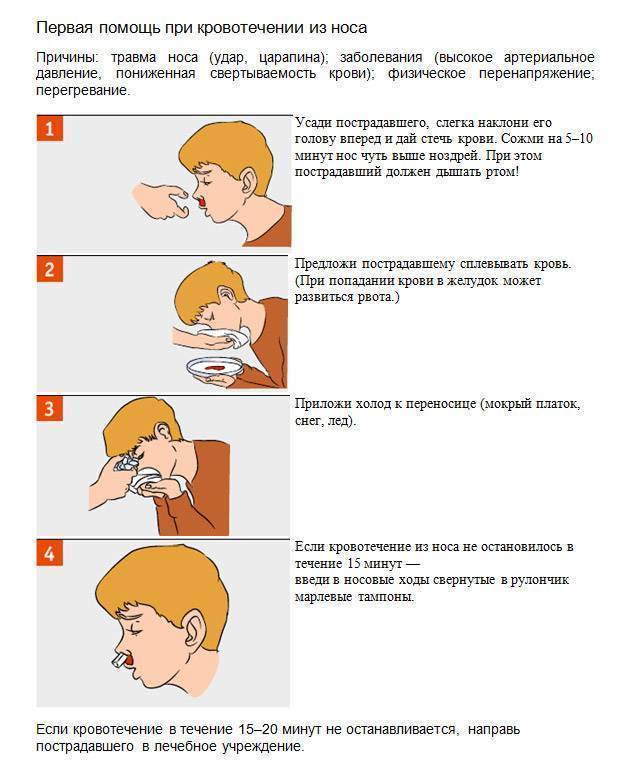
Существует три самых распространённых причины появления ушной боли у детей: повышенный гемоглобин (гемофильная палочка), простуда внешнего уха – сужение евстахиевой трубы из-за отёка, механические повреждения – попадание постороннего предмета, давление на барабанную перепонку, царапины, инфекция в ранах, на кожном покрове, гниение остатков крови.
Другие:
- заболевания ЛОР-органов инфекционной природы;
- отомикоз – грибковое поражение слухового аппарата;
- воспалительные заболевания (наружный, средний и внутренний отит);
- инфекционные заболевания, сопровождающиеся сыпью – корь, ветряная оспа;
- аллергический ринит;
- резкие изменения атмосферного давления при авитаминозе и подверженности простудным заболеваниям;
- воспаление лимфатических узлов – лимфаденит;
- воспаление слюной, околоушной железы – паротит (преимущественно проявляется в условиях антисанитарии);
- воспаление сосцевидного отростка около височной кости – мастоидит (встречается редко из-за не полностью сформировавшегося отростка);
- воспалительные заболевания ротовой полости – стоматит, гингивит, пародонтит;
- низкое содержание кальция – заболевание распространяется с ротовой полости;
- недостаток меди – склонность к обширным воспалениям слухового аппарата;
- воспаление лицевого нерва;
- защемление и или воспаление нерва Франка;
- нарушение жидкостного обмена – иннервация из-за отёчности, высыхание защитной серной оболочки, разрыв капилляров;
- скачки внутричерепного и глазного давления;
- антрит – острое воспаление сосцевидного отростка (преимущественно, у недоношенных детей);
- гигантоклеточный артериит – воспаление ушной артерии (относится к ревматоидным проявлениям).
Запишитесь на приём прямо сейчас!
Позвоните нам по телефону +7 (495) 642-45-25 или воспользуйтесь формой обратной связи
Записаться
Сильные болевые ощущения в Ушах могут быть не заболеванием, а симптомом блуждающей невралгии, заболеваний костной ткани, простуды мягких тканей шейного отдела, что провоцирует защемление нервных окончаний, нарушения кровоснабжения слухового аппарата (гнилостные процессы).
Симптоматика
Проявление симптомов зависит от вида возбудителя, деструктивного процесса, количества жидкости в органах слуха.
Боль может сопровождаться следующими проявлениями:
- Грибковые: незначительная боль, жжение, отшелушивание кожи, белёсый налёт, слизистые выделения с характерным запахом; температура не превышает 37,5.
- Бактерии: ранняя стадия: температура до 38, ноющая боль может отдавать в зубы – очаг боли определить невозможно, лёгкий озноб, шум. Поздняя стадия (у детей до 3 лет, начиная с третьего дня): ребёнок жалуется на головные боли, тошноту, рвотные позывы (состояние как при сотрясении мозга), температура – 39 и выше; возможны гнойные выделения (если есть гной – кокки; при попадании палочки – гной на ранней стадии; кокки – через 7-10 дней), на 2 день – упадок сил.
- Вирусы: температура выше 39 с 1 дня заражения, стремительный упадок сил, круги перед глазами, однотонная ноющая боль.
По участку локализации:
- мастоидит – болит в виске, незначительно отдаёт в ушную раковину, сильная боль охватывает лобную зону, гнойные выделения, температура выше 39;
- заболевания горла – искажение звуков, сильные болевые ощущения внутреннем ухе и поражённом участке горла, температура – 38,5-39;
- острый пародонтит, острая форма отита наружного уха – болезненные ощущения в нижней челюсти и наружном ухе, в верхнюю, челюсть переходит на 3-4 день.
Когда обратиться к врачу
Ригидность шейных мышц может быть признаком серьезной инфекции. Если у ребенка лихорадка и он не может двигать шеей без боли, это может быть признаком менингита. Менингит может быть опасным для жизни, если человек не получает медицинской помощи.
Болезнь Лайма может вызвать боль в шее. Люди, живущие в районах, где распространена болезнь Лайма, должны регулярно проверять детей на наличие признаков укуса клещей, таких как сыпь, покраснение или воспаление. У детей с болезнью Лайма также могут быть увеличены лимфатические узлы, боль в мышцах и суставах и слабость.
Редкие причины боли в шее у детей включают:
- травмы от падения или в результате автомобильной аварии;
- артрит.
Ребенок, который испытывает серьезные симптомы вместе с болью в шее, должен как можно скорее обратиться к врачу. Эти симптомы включают:
- головокружение;
- головные боли;
- онемение или покалывание.
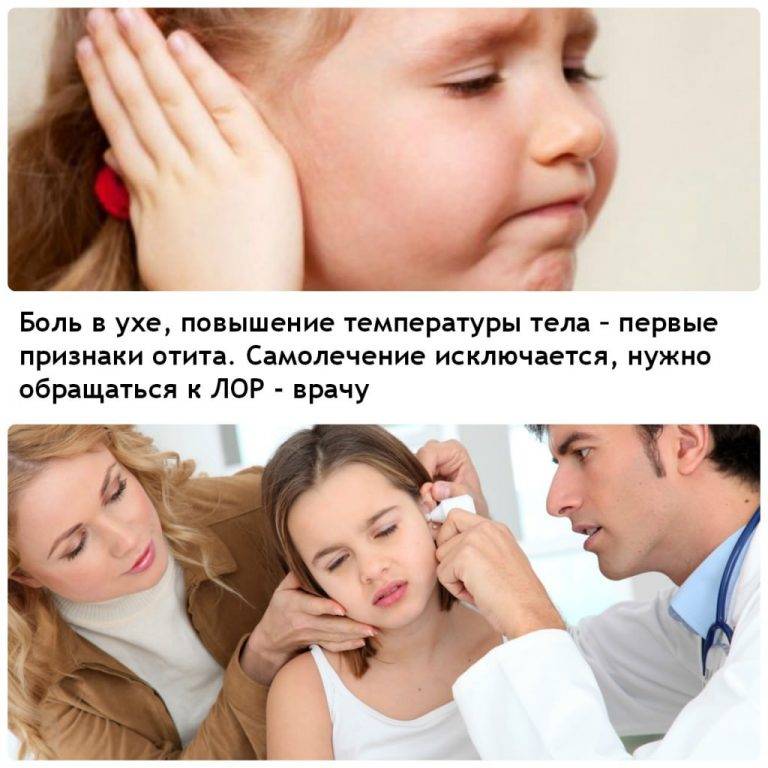
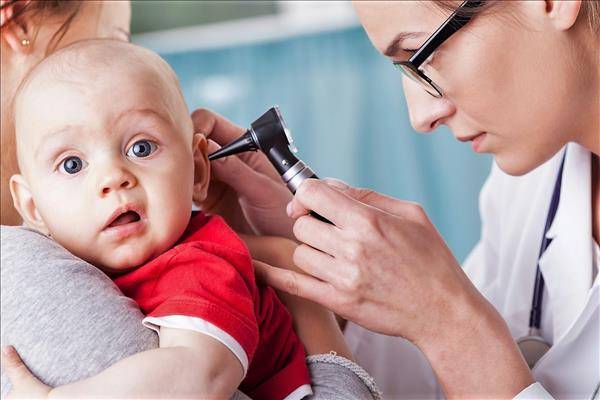
Что делать, если у ребенка отит?
Если ребенка появилась боль в ухе, надо обязательно
в тот же день обратиться к врачу. Это особенно
необходимо, если у ребенка повысилась температура.
Лечение скорее помогает на ранней стадии заболевания.
Не пытайтесь лечить отит самостоятельно.
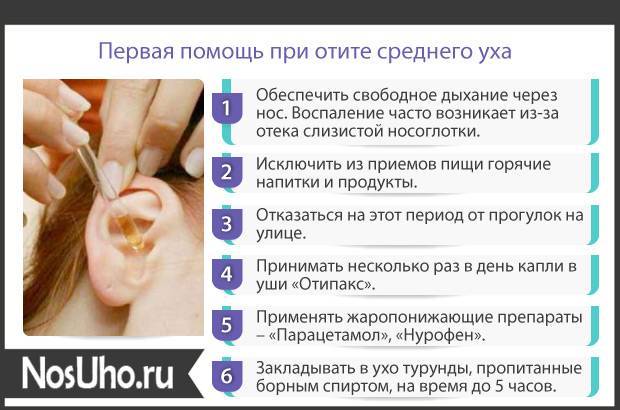
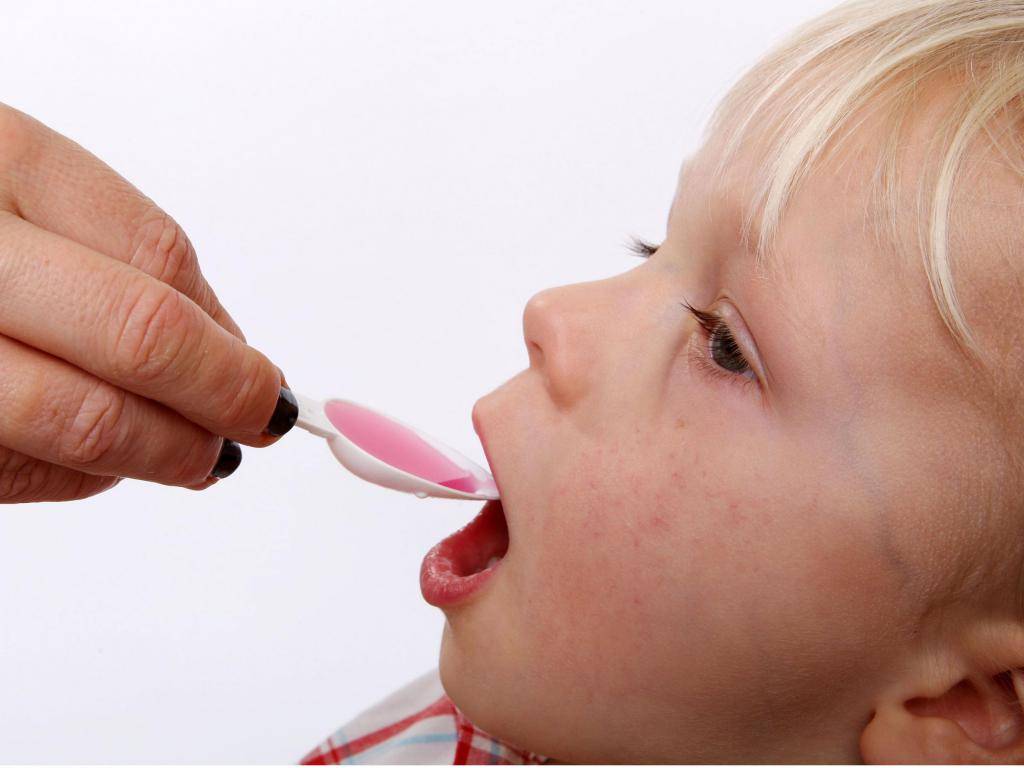
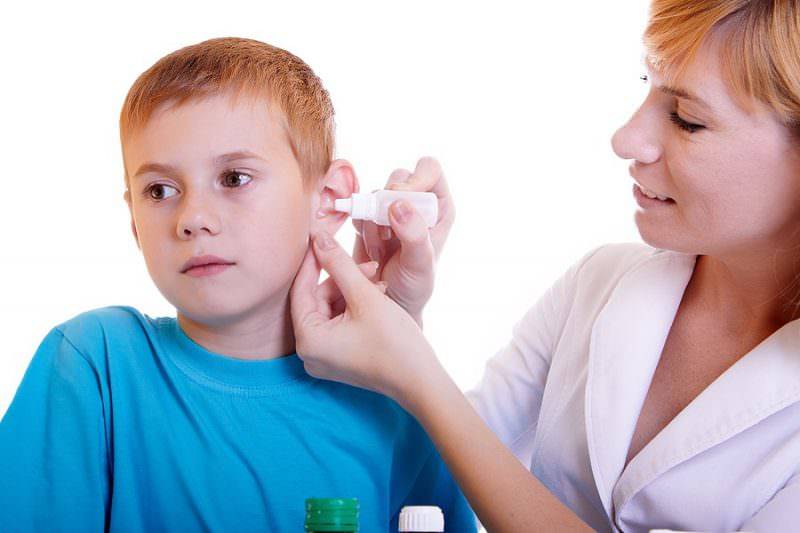
До прихода врача дайте ребенку болеутоляющее средство — таблетку или сироп — в дозе, которая указана в инструкции по применению. Если врач ранее прописывал вашему ребенку какие-нибудь ушные капли, закапайте их. Согрев пузырек в руке, положите ребенка на спину и поверните его голову набок. Закапайте 3-4 капли в наружный слуховой проход. Чтобы лекарство дошло до барабанной перепонки, уговорите ребенка полежать несколько минут с повернутой набок головой. Если pe6eнок не может потерпеть, положите в ухо кусочек ваты.
Если в положении лежа боль очень сильная, разрешите ребенку встать: это снизит давление в среднем ухе. Иногда на подушке ребенка появляется желтое пятно, хотя ребенок и не жаловался на боль в ухе. Это бывает, когда в самом начале болезни барабанная перепонка лопается и из уха выделяется гной. Но чаще если барабанная перепонка и лопается, то через несколько дней после начала болезни на фоне высоком температуры и боли в ухе. Если у ребенка гноится ухо, вытрите гной ватным тампоном, вымойте ушную раковину водой с мылом и обязательно покажите малыша врачу. Если гной раздражает кожу, то после его смывания смажьте ухо глицериновой мазью. При воспалении ушей дети часто начинают хуже слышать. Если принимаются своевременные и правильные меры по лечению, глухота, как правило, проходит.
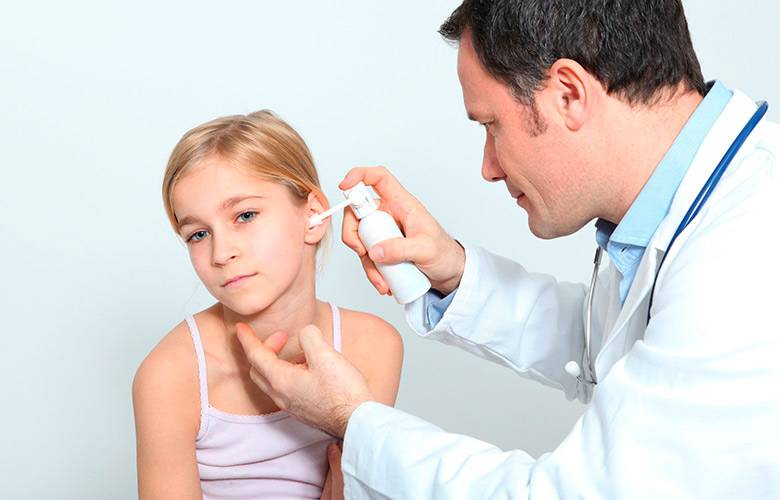
Поскольку чаще всего отиты имеют инфекционное происхождение, при лечении используются антибиотики. Их всегда должен назначать врач. Давайте их в течение срока, который указал врач.
Иногда врач делает пункцию (прокол) барабанной перепонки и удаляет инфицированную жидкость через небольшое отверстие, которое потом заживет примерно за 10 дней. Все это время за ушком ребенка надо тщательно ухаживать. Врач должен регулярно осматривать ребенка, пока состояние ушей не станет нормальным.
Симптомы и причины
Появление боли в ногах свойственно ребенку в возрасте от 2-3 до 5-9 лет. Самый пик этого явления приходится на период 5-6 лет.
Ребенок жалуется на ноги, говорит, что у него “ножки болят,” когда долго приходится идти пешком или стоять. Бывает и боль в ногах по утрам, тогда ребенок в первые полчаса-час после пробуждения жалуется на боль в ногах.
Раньше врачи это объясняли дефицитом витамина Д в организме, диспропорцией роста, когда рост мышц отстает от роста костей. Однако, с развитием иммунологии выяснилось, что чаще боль в ногах возникает у детей с какими -либо хроническими воспалительными процессами. Чаще всего это воспаленные аденоиды или миндалины, дисбактериоз кишечника, хроническая инфекция мочевыводящих путей, на фоне ослабленного иммунитета. Также может быть в виде неправильной реакции иммунной системы на прививку. По этим причинам иммунная система ребенка находится в напряженном состоянии.
Инфекция, с которой иммунная система не справляется обычным путем, возбуждает включение «запасных» иммунных механизмов с повышенной активацией некоторых иммуннокомпетентных клеток. И эти клетки, под влиянием инфекции, могут атаковать здоровые сухожилия, вызывая воспаление и боль в местах прикрепления мышц. Боль возникает именно в местах прикрепления мышц к костям, эти точки легко обнаруживаются при прощупывании (пальпации) и иногда видны на УЗИ мышц.
Очень часто боли в ногах сопутствуют стрептококковой инфекции с повышенным содержанием Антистрептолизина «О» (АСЛО) в крови. АСЛО – это антитела, вырабатывающиеся в ответ на стрептококковую инфекцию. Антитела к стрептококку могут атаковать мышцы и сухожилия из-за сходства некоторых антигенов стрептококка с антигенами соединительной ткани человека.
Боль в шее у ребенка — что делать?
- Лечение боли в области шеи у детей будет зависеть от основной причины. В краткосрочной перспективе могут помочь домашние средства.
- В первые 1-2 дня лёд может уменьшить опухоль и воспаление. Оберните пакет льда в полотенце и приложите к шее ребенка на 20 минут.
- Если боль в шее сохраняется в течение нескольких дней, то может помочь тепло. Поместите теплый компресс или электрическую грелку на шею ребенка на 10 минут.
- Теплая ванна поможет также расслабить напряженные мышцы и облегчить боль.
- Ребенок может получить некоторое облегчение, растягивая шею в течение дня или получив нежный массаж.
- Нестероидные противовоспалительные препараты (НПВП), такие как ацетаминофен (парацетамол) или ибупрофен, могут облегчить боль.
Следующие позы помогут уменьшить боль в шее:
- лежать на спине, чтобы снять давление на шею;
- удерживать телефон на уровне глаз, сидя или стоя, чтобы держать спину и шею прямо;
- регулярно делать перерывы, чтобы облегчить давление на шею и позволить глазам отдохнуть.
Врачи предлагают следующие упражнения на растяжение, которые выполняются в течение 3 минут каждый день:
- прикосновение подбородком к правому и левому плечу;
- касаться ухом каждого плеча;
- двигать голову вперед и назад.
Ребенок должен медленно выполнять эти растяжки и не применять никакого сопротивления. Если упражнения причиняют боль, то занятие следует прекратить.
Некоторым детям может потребоваться изменить положение во время сна:
- спать на спине или на боку, а не на животе;
- спать на боку с подушкой между коленями;
- спать на небольшой, плоской подушке.
Причины
Травма
Боль в колене может быть вызвана травмой. Это – самая распространенная причина. Травма колена обычно возникает при одном из следующих обстоятельств:
- сильный удар по колену или удар коленом о твердый предмет;
- падение;
- резкий чрезмерный или нехарактерный изгиб сустава.
В результате травмы может произойти перелом кости, вывих, повреждение сухожилий или связок, повреждение менисков (хрящей-амортизаторов, выполняющих роль прокладки между костями в суставе).
В случае травмы наблюдается острая боль, колено отекает. Возможны также возникновение гематомы (кровоподтека), нарушение кровоснабжения (в этом случае кожные покровы бледнеют, колено затекает, возможно возникновение чувства холода и покалывания).
При менископатии (повреждении мениска) острая боль проходит через 2-3 недели. Но последствия травмы могут ощущаться годами, в виде обострений – возвращения боли при нагрузке или неудачном движении.
Чрезмерные нагрузки
Повреждение колена может быть вызвано не только единовременным воздействием (травмой), но и факторами, действующими в течение длительного времени. Ведь коленный сустав – не только один из самых сложных в человеческом организме, но и несёт значительные нагрузки, особенно при ходьбе – тут уж практически вся нагрузка ложится именно на него. Нагрузка может быть чрезмерной. Заболевания коленного сустава возможны у профессиональных спортсменов, а также у людей, чья работа связана с переноской тяжестей или долгой ходьбой.
В результате подобных нагрузок могут развиться бурсит коленного сустава (воспаление слизистой синовиальной сумки), тендинит, тендиоз (заболевания соединительной ткани сустава), а также некоторые другие заболевания.
Артроз
Артроз коленного сустава (остеоартроз коленного сустава, гонатроз) – это дегенеративно-дистрофическое заболевание сустава, то есть патологические изменения, вызванные разрушением (прежде всего, физическим износом) и нарушениями питания тканей сустава. Первичный артроз обычно обусловлен возрастными изменениями и носит двусторонний характер. Возможен также вторичный артроз – следствие других заболеваний сустава, например, таких как артрит, подагра и т.п.
Первыми симптомами гонартроза являются боли в колене, появляющиеся при подъеме по лестнице, вставании из положения на корточках, ходьбе на длинные дистанции. Боль, как правило, сопровождается хрустом и ощущением сдавленности в суставе. На начальной стадии заболевания в покое колено не болит.
Артрит
Артрит коленного сустава – это воспалительное заболевание сустава, которое может быть вызвано различными причинами – и дегенеративными изменениями суставного хряща (то есть в этом случае артриту предшествует остеоартроз), и инфекцией. Существуют различные виды артритов – посттравматический, реактивный, ревматоидный, подагрический. Наиболее часто встречается ревматоидный артрит, вызванный нарушениями иммунной системы.
При артрите боль может наблюдаться и в состоянии покоя (ночью боль усиливается). Физическая нагрузка (ходьба) также ведет к усилению боли. Боль проявляется при полном сгибании или разгибании колена. Наиболее комфортно больной чувствует себя, если его колено полусогнуто.
Боль в колене сопровождается припухлостью (отеком) сустава, покраснением в области сустава. Сустав может быть горячим на ощупь.
Изолированное воспаление коленного сустава наблюдается редко и чаще всего в молодом возрасте. В большинстве случаем артрит коленного сустава – лишь частный случай множественного поражения суставов (полиартрита), и тогда боль в колене сочетается с болью и в других суставах.
Подробнее об артритах
Другие причины боли в колене
Боль в колене может быть вызвана также:
- коксартрозом (артрозом тазобедренного сустава). В этом случае боль в колене носит отраженный характер (иррадиирует в колено из тазобедренного сустава);
- нарушением кровообращения коленного сустава. Такие боли характерны для подростков в период активного роста;
- опухолями костей (доброкачественными и злокачественными);
- некоторыми другими заболеваниями.
Причины боли под левой лопаткой
Боль под левой лопаткой может объясняться следующими причинами:
- неправильным положением во время сна. В этом случае человек просыпается с болью под левой лопаткой и в левом плече. Такая боль, как правило, проходит довольно быстро;
- язвенной болезнью желудка. Язвенная болезнь – довольно частая причина боли под левой лопаткой. При этом боль, как правило, носит ноющий характер, постепенно нарастая, сопровождаясь рвотными позывами, изжогой и отрыжкой. После рвоты обычно наступает облегчение. Как правило, при язвенной болезни возникновение боли связано с приёмом пищи;
- стрессом, паникой и другими психологическими причинами. Психогенная боль описывается как заложенность, сжатие, тяжесть; может сопровождаться жаром или чувством покалывания. Иногда добавляется головокружение или ощущение кома в горле. При этом боль локализуется в груди, а под левую лопатку иррадиирует (в народе говорят «отдаёт»). Боль может распространяться и шире, захватывая саму лопатку, шею, переходя в головную боль;
- заболеваниями сердца, такими как миокардиты, стенокардия, инфаркт миокарда. Проблема с сердцем весьма вероятна, если болит одновременно и под левой лопаткой и за грудиной;
- остеохондроз. При остеохондрозе боль часто возникает к утру, то есть человек просыпается с болью. Больные в этом случае часто говорят, что боль под лопаткой отдаёт в руку или голову;
- межреберная невралгия;
- воспалительные заболевания легких, в частности, пневмония.
Данный список содержит наиболее распространённые причины, полный список причин болей под левой лопаткой гораздо больше.



![Боль в ухе у ребенка – что делать? [причины и лечение]](https://vsedlydetok.ru/wp-content/uploads/5/f/8/5f89d29b5d70acfb239f9962b5560196.jpg)







![Почему болят уши у ребенка? - [решение и лечение]](https://vsedlydetok.ru/wp-content/uploads/d/f/5/df51f2f95b2d90072296dcc015d7b053.jpeg)




















![Почему болят уши у ребенка? - [решение и лечение]](https://vsedlydetok.ru/wp-content/uploads/d/e/3/de33f10c66e2c428e68afeecccdacba2.jpeg)