Симптомы и признаки фебрильных судорог у детей
Выделяют две разновидности судорожных припадков. Обе развиваются на фоне высокой температуры, но проявляются немного по-разному.
Простые судороги
Наиболее распространенный вариант. Обычно проходят спустя две-три минуты, в редких случаях затягиваются до 15 минут. Симптомы простых фебрильных судорог:
Конвульсивные движения конечностями;
Закатывание глаз;
Стоны;
Потеря сознания;
Рвота или мочеиспускание во время конвульсий.
Сложные судороги
Длятся дольше 10 минут, происходят приступообразно, то есть более одного раза в 24 часа. Определить их можно по движениям конечностей – обычно конвульсивно подергивается только одна часть или одна сторона тела. Это так называемые фокальные судороги. В остальном симптомы сложных фебрильных судорог схожи с простыми.
Однако очень важно отличать их от простых, потому что они могут проявляться на фоне более серьезной болезни, чем грипп. В сочетании с высокой температурой (свыше 39 °C) это может говорить о нейроинфекции (менингиты, энцефалиты различной этиологии)
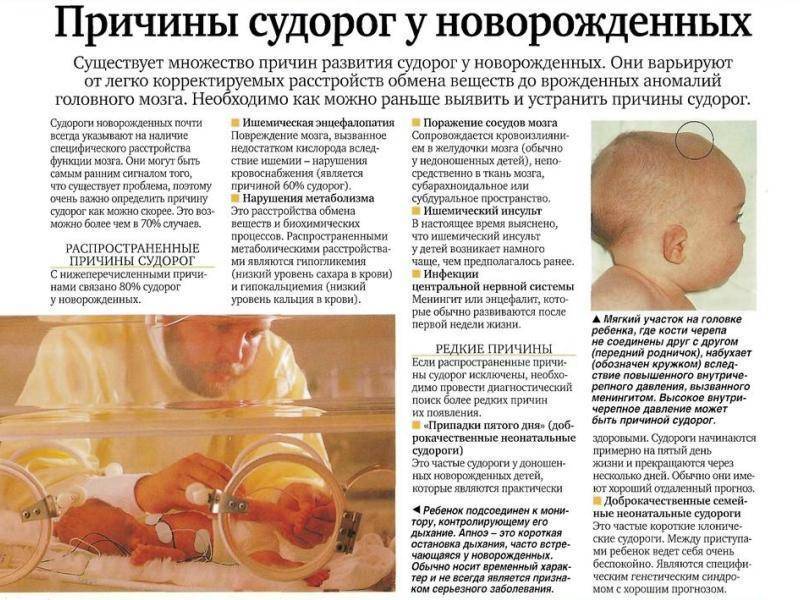
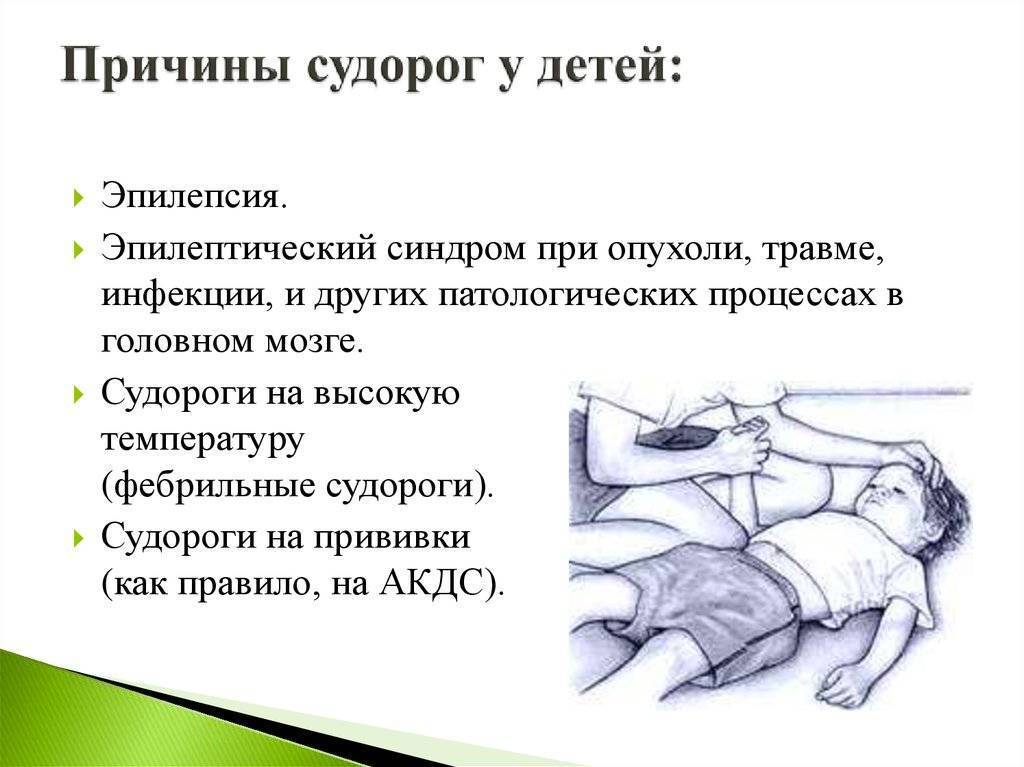
Причинами возникновения судорог у детей могут явиться:
- Перинатальные нарушения – родовая травма, перенесенная гипоксия/ишемия мозга, внутричерепные кровоизлияния, внутриутробные инфекции (внутриутробное инфицирование плода вирусами краснухи, цитомегалии (ЦМВ) или возбудителем токсоплазмоза).
- Инфекции – менингит, энцефалит, абсцесс мозга.
- Травмы головного мозга – ушиб головного мозга, реже сотрясение головного мозга.
- Метаболические нарушения – снижение уровня кальция, натрия, магния, сахара в крови (соответственно, гипокальциемия, гипонатриемия, гипомагниемия, гипогликемия), повышение уровня натрия в крови (гипернатриемия), почечная недостаточность.
- Повышение температуры тела (фебрильные судороги)
- Неврологические заболевания – эпилепсия, врожденные пороки развития ЦНС, наследственные болезни обмена (нарушения аминокислотного обмена, митохондриальные болезни, гликогенозы и др.), факоматозы (нейрофиброматозы, туберозный склероз и др.), опухоли мозга.
- Синдром отмены наркотиков – судороги у новорожденных, родившихся у матерей, употребляющих наркотики.
Разновидности болезни
Наше ухо состоит из трёх областей: наружной, средней и внутренней. Первая — это видимая часть уха, которую мы в повседневной жизни и называем ухом. Средний и внутренний отделы не видны и имеют сложное строение. Появление острого воспаления уха у детей может коснуться каждой из его части, поэтому диагноз подразделяют соответственно на наружный, средний и внутренний отит.
Две трети зафиксированных случаев болезни приходится на острый средний отит. У детей до года – двух лет этот процент ещё выше. Так как болезнетворные микроорганизмы попадают в среднее ухо из носоглотки.
Острое воспаление среднего уха представлено катаральной, экссудативной и гнойной стадиями. Катаральное воспаление считается острым воспалением начальной стадии. В этот период больной начинает ощущать заложенность в ухе и ухудшение слуха. При экссудативной форме образуется вязкий секрет — именно он, накапливаясь, вызывает болевые ощущения. Отличительная особенность острого процесса этого типа воспаления — гноетечение из уха. Это самая тяжёлая разновидность болезни, сопровождаемая высокой температурой.
Если средний острый отит у детей не лечить, начинается развитие отита внутреннего отдела — лабиринтит. Для детей такое состояние крайне опасно и требует правильного лечения. Иначе последствия могут быть очень тяжелыми.
Запишитесь на приём прямо сейчас!
Позвоните нам по телефону +7 (495) 642-45-25 или воспользуйтесь формой обратной связи
Записаться
Исходя из продолжительности заболевания, разделяют отит в острой форме, подострой и хронической. Острое течение болезни характеризуется стремительным началом, длится такое состояние не больше трёх недель. Если болезнь у ребёнка длится от трёх недель до трёх месяцев, мы говорим о подострой форме. Если острое заболевание не лечить или лечить острый воспалительный процесс неправильно, произойдёт хронизация воспалительного процесса. Такое заболевание уже будет длиться более трёх месяцев.
Диагностика фебрильных приступов
Диагноз ФП — исключительно клинический: установление факта наличия эпилептических приступов на фоне повышенной температуры тела у детей в возрасте до 6 лет. Основная сложность, требующая повышенного внимания врачей к данной проблеме, — исключение других заболеваний (прежде всего, интракраниальных инфекций), а также синдромов HHE и DESC.
Большинство неврологов рекомендуют госпитализировать пациентов при первом эпизоде ФП (9). Необходимо проведение диагностических мероприятий, исключающих нейроинфекцию (менингиты, энцефалиты, абсцесс мозга). Известно, например, что герпетический энцефалит может дебютировать генерализованными судорожными приступами при высокой температуре. Малейшее подозрение врача на нейроинфекцию, а также такие признаки как длительный ФП, серийные приступы, коматозное состояние пациента, стойкая гипертермия до высоких цифр — требуют проведения спинномозговой пункции с анализом ликвора.
ЭЭГ исследование, как и длительный видео-ЭЭГ мониторинг с включением сна, играют незначительную роль в диагностике собственно фебрильных приступов. Вместе с тем, они важны для исключения эпилепсии, особенно — исследования в динамике. ЭЭГ исследование в межприступном периоде при типичных ФС не отличается от нормы (8). Некоторые авторы отмечают повышенную частоту обнаружения гипнагогической гиперсинхронизации, что не является достоверным критерием (5).
При атипичных ФП может регистрироваться продолженное региональное замедление (обычно в одном из височных отведений) (11). При синдроме фебрильных судорог плюс нередко определяются короткие диффузные разряды пикволновой активности в фоне.
Болит ухо у грудничка: что предпринять?
С малышами дело обстоит гораздо сложнее. Грудной ребёнок не в состоянии рассказать, что и как у него болит, и родителям остаётся только внимательно наблюдать за изменениями в поведении малыша. Больной малыш становится капризным, вялым, теряет аппетит. Ни с того, ни с сего он начинает пронзительно кричать, особенно во время ночного сна. Грудным детям становится больно сосать или глотать. Больной малыш постоянно держится за больное ухо или пытается лечь на него, чтобы снизить болевые ощущения.
Малыши до года гораздо чаще подвержены воспалению органа слуха, потому что много времени проводят лёжа, а это приводит к скоплению слизистых масс в носоглотке, что является прекрасной средой для размножения бактерий.
В некоторых случаях наблюдаются рвота и диарея.
Во время лечения грудным детям назначают не ушные капли, а капли для носа. В остальном методы лечения болезни совпадают с лечением дошкольников и школьников.
Что такое дисбактериоз новорожденных
Человеческий организм – место проживания огромного числа микроорганизмов, помогающих функционированию многих систем. Полезные и патогенные бактерии находятся в равновесии, пока однажды по каким-то причинам не возникает нарушение баланса. Дисбактериоз – состояние, при котором начинается бурное развитие вредоносных микроорганизмов. Это явление представляет опасность для новорожденных:
- снижаются защитные силы организма;
- ухудшаются обменные процессы;
- повреждается слизистая оболочка кишечника;
- угнетается синтез аминокислот, витаминов.
Плод в утробе матери находится в стерильной обстановке. Во время родов, проходя по половым путям, он получает начальную порцию микроорганизмов. Зарождение микрофлоры кишечника происходит с первого кормления. Грудничок принимает:
- молозиво, содержащее полезные вещества и микроорганизмы, что вызывает рост и размножение лактобактерий, бифидобактерий;
- иммуноглобулины, способствующие образованию иммунитета, нормальному самочувствию.
За несколько дней после рождения происходит формирование микрофлоры. К полезным микроорганизмам добавляются патогенные виды из окружающей среды. Часть бактерий переходит от матери во время контактов – объятий, поцелуев, кормления. К концу первого месяца у грудничка:
- заканчивается колонизация кишечника микроорганизмами;
- формируется здоровая микрофлора;
- отсутствуют предпосылки для возникновения ее дисбаланса.
Причины
Дисбактериоз у младенцев развивается, когда под действием всевозможных факторов происходит ослабление иммунитета. Нередко это случается с недоношенными детьми. Такое состояние у грудничков бывает связано со здоровьем матери в период вынашивания плода. Патологию вызывают:
- тяжелое течение беременности;
- осложнения при родах;
- наличие инфекционных заболеваний;
- применение гормональных препаратов, антибиотиков, противовоспалительных средств.
Педиатры выделяют первичные причины развития дисбактериоза у грудничков. Такое состояние связано с особенностями организма малыша в первые дни жизни, когда наблюдаются:
- недоразвитие внутренних органов, системы ЖКТ;
- первичный иммунодефицит;
- позднее прикладывание к груди;
- стрессовое состояние для ребенка;
- длительное нахождение в роддоме;
- затруднения в работе пищеварительной системы – запор, срыгивание, рвота;
- дисфункция кишечника;
- нарушение всасывания;
- отсутствие лактации у мамы;
- ранний переход на искусственный прикорм.
Причиной появления дисбаланса микроорганизмов становятся неблагоприятные социально-бытовые условия проживания грудничка. Провоцирующими факторами вторичной формы состояния являются:
- развитие инфекций, поражающих полезную микрофлору;
- недостаток выработки ферментов;
- заболевания органов пищеварения;
- лечение малыша антибиотиками;
- аллергический дерматит;
- снижение массы тела;
- заражение паразитами;
- мастит у мамы в период лактации;
- рахит;
- анемия;
- родовые травмы.
Признаки отита
С какими же симптомами отита у малышей сталкиваются родители? Симптоматика непосредственно зависит от места расположения воспаления.
При наружном воспалении видимая часть органа слуха краснеет и отекает, больного беспокоит зуд. Ещё один признак наружного воспаления — боль во время пережёвывания пищи или глотании. Если у ребёнка болит ушная раковина — это нетрудно проверить: слегка потяните за мочку уха, и по реакции малыша всё сразу будет понятно. Заболевание наружного уха бывает очаговым или диффузным. При очаговом воспалении проявляются фурункулы, то есть воспаление точечное. Как только фурункул созревает, и из него выходит гнойное содержимое, болевой синдром проходит. При диффузном типе течения воспаляется слуховой проход полностью или какая-то его область. Кожные покровы слухового прохода при этом шелушатся, зудят, иногда проявляются волдыри.
При остром среднем отите проявления недуга зависят от характера воспаления. При отите у детей с катаральной форме заболевания у ребёнка появляется следующая симптоматика:
- острая боль, которая периодически отдаёт в виски или челюсть (в ухе «стреляет»);
- повышенная температура тела;
- чувство заложенности в ушах;
- сонливость, малыш становится капризным, беспокойным;
- иногда возможна рвота.
Если своевременное лечение острого отита у ребёнка на начальной стадии не проводить, болезнь перейдёт в гнойную стадию. При ней боль становится более нетерпимой, слух заметно снижается. Если произошла перфорация (разрыв) барабанной перепонки, из уха начинается гноетечение.
Если лечение острой формы отита не проходило на должном уровне либо было начато очень поздно, с большой долей вероятности заболевание станет хроническим. При таком заболевании симптомы выражены слабо, болевые ощущения терпимы. Для хронического диагноза характерны гнойные выделения из уха, поскольку барабанная перепонка не успевает зарасти, характерен звон в ушах, а слух постепенно будет ослабевать.
При лабиринтите наблюдаются частые головокружения, тошнота и рвота.
Итак, какова роль жаропонижающих (антипиретиков) в предотвращении фебрильных судорог?
В давнем (1980 год) исследовании супругов Кэмфилдов с соавторами 2 группы детей с однократным эпизодом фебрильных судорог в дополнение к жаропонижающим получали либо плацебо (заведомо неэффективное лекарство), либо противосудорожный препарат (фенобарбитал). Снижение частоты приступов достигнуто только в группе с фенобарбиталом, был сделан вывод о неэффективности жаропонижающих препаратов в предотвращении фебрильных судорог.
Может показаться логичным постоянный прием жаропонижающих при высокой температуре, чтобы не допустить провокации судорог. В 1993 году Schnaiderman с соавторами проверили и эту гипотезу. Дети с историей фебрильных судорог получали парацетамол либо каждые 4 часа в течение лихорадочного периода, либо только при повышении температуры. Разницы в частоте повторных фебрильных судорог не было. Похожие результаты получены позже и другими учеными, в том числе при назначении ибупрофена. Особо отмечена опасность токсического поражения печени, почек, крови при частом приеме антипиретиков. Таким образом, от профилактики судорог с помощью антипиретиков западная медицина отказалась из-за отсутствия пользы и опасности медикаментозных отравлений.
Что касается профилактики фебрильных судорого противосудорожными препаратами, то она может быть эффективной, но какой ценой?
Значимое снижение частоты повторных приступов показано при назначении вальпроатов (известны под торговыми названиями Депакин, Конвулекс) или фенобарбитала, но не карбамазепина. Тем не менее, при назначении этих лекарств, особенно в раннем возрасте (когда фебрильные судороги случаются чаще всего) риск побочных эффектов обычно неприемлемо высок. Эмоциональные, поведенческие нарушения (сонливость, гиперактивность), нарушения сна – явления хоть и не угрожающие, но дискомфортные, а токсические поражения печени, поджелудочной железы, системы кроветворения – уже прямая угроза жизни. Хотя такие страшные последствия случаются редко, все же этот риск при доброкачественном течении простых ФС оправдать трудно.
Антиэпилептические препараты могут быть нужны, если у пациента не простые фебрильные судороги, а эпилепсия. При некоторых нечасто встречающихся формах эпилепсии приступы действительно провоцируются лихорадкой, как раз таким детям целесообразен длительный прием соответствующих препаратов под контролем эпилептолога. То есть, речь идет не об эпизодической профилактике в периоды с высокой температурой, а о настоящем продолжительном приеме антиконвульсантов. Но, повторюсь, эти формы встречаются не так часто и приступы в этих случаях бывают не только при высокой температуре.
Кстати, сам факт повышения температуры тела еще не гарантирует повторение фебрильного приступа. Некоторые инфекции, например, грипп, парагрипп, герпес 6 типа, часто провоцируют судороги, а другие возбудители вызывают только повышение температуры тела без судорог. Многие родители с удивлением отмечают этот факт – один раз ребенок переболел с судорогами, другой – только с высокой температурой, третий – снова с судорогами.
Таким образом, кратко:
Если у ребенка в жизни были только фебрильные судороги, то нет никакого смысла постоянно измерять ему температуру и снижать ее при любом повышении. Это не предотвращает риск повторения судорог и не влияет на долгосрочный прогноз. Попытки превентивного лечения лишь успокаивают родителей иллюзией помощи. Постоянные измерения температуры нервируют всех участников процесса и не дают полезной информации.
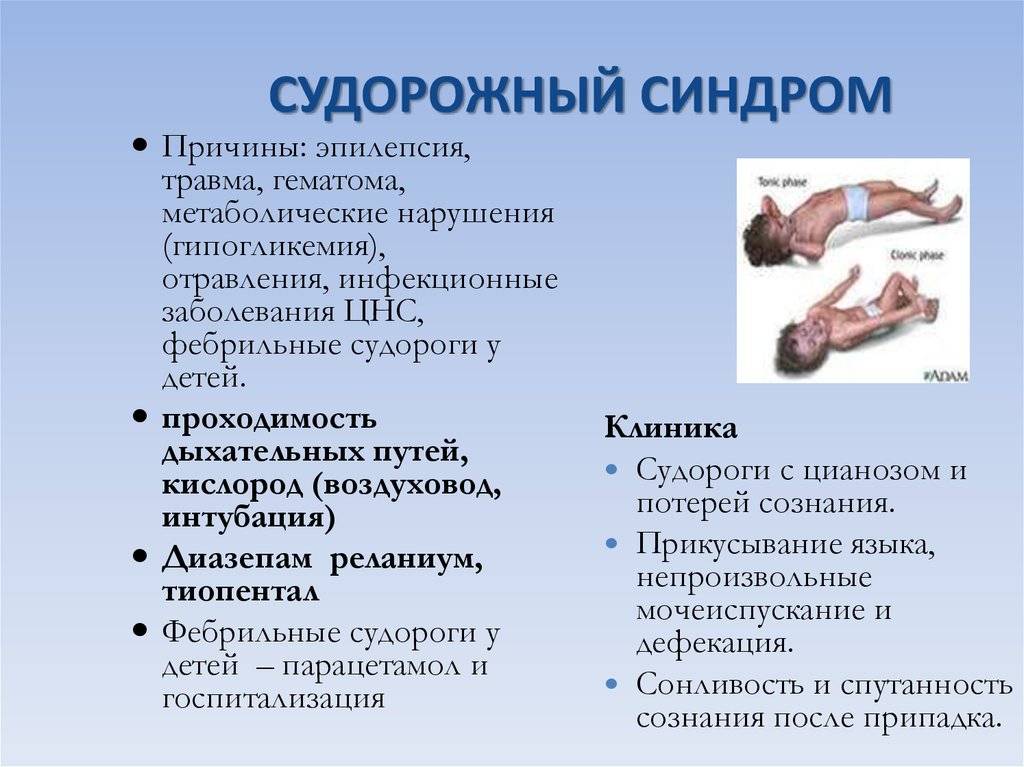
Основные клинические разновидности судорог у детей:
- тонические (синхронное/асинхронное напряжение мышц туловища, конечностей)
- клонические (синхронные/асинхронные ритмичные сокращения всех мышц)
- тонико-клонические (сочетание тонических и клонических судорог с преобладанием того или иного компонента)
- миоклонические (повторные, часто симметричные сокращения отдельных мышц или мышечных групп)
- атонические (внезапное снижение мышечного тонуса)
- инфантильные спазмы (кратковременные следующие друг за другом симметричные сгибательные/разгибательные сокращения мышц шеи, конечностей и туловища)
- абсансы (внезапное кратковременное прекращение двигательной и речевой активности с «замиранием» взора).
Диагностика
Объем необходимого обследования ребенка с судорогами определяется доктором индивидуально, он зависит от характера, условий возникновения, частоты судорожных приступов; общего состояния пациента, особенностей его соматического и неврологического статусов и может включать ЭЭГ, при необходимости ЭЭГ-видеомониторинг, КТ или МРТ головного мозга, люмбальную пункцию, биохимические исследования крови, ликвора, мочи и др. Целью проводимых исследований является выявление возможной причины возникновения судорог и установление диагноза, позволяющих сформировать правильные подходы к лечению ребенка.
Судорожные эпизоды у новорожденных детей и детей раннего возраста в большинстве случаев являются единичными и не требуют дальнейшего лечения. Повторяющиеся судороги, наиболее часто относящиеся к различным видам эпилепсии, требуют тщательно подобранной и длительной терапии противосудорожными препаратами под наблюдением детского невролога (эпилептолога).
Первая помощь при фебрильных судорогах
Главным образом все сводится к тому, чтобы оградить ребенка от травм во время припадка:
Аккуратно уложите его на твердую поверхность (жесткий матрас, коврик);
Удалите все находящиеся поблизости предметы;
Поверните ребенка на бок, чтобы предотвратить удушье;
Ослабьте или снимите лишнюю одежду;
Внимательно наблюдайте за дыханием, цветом лица;
Постарайтесь засечь, сколько длился припадок.
Если фебрильные судороги у ребенка продолжаются дольше 5 минут, он синеет – это симптом более серьезного заболевания. Немедленно звоните в «скорую помощь» (тел. 103)
Чего не следует делать:
Не пытайтесь удерживать малыша;
Не кладите ничего в рот. Вопреки стереотипу во время таких судорог не происходит западения языка, а твердые предметы могут повредить зубы или ротовую полость;
Не давайте жаропонижающие таблетки и воду до окончания приступа;
Не помещайте ребенка в ванну, чтобы остудить.
Как только приступ фебрильных судорог у вашего ребенка закончится, проконсультируйтесь у педиатра. Имеет смысл на всякий случай пройти обследование у невролога. Вполне вероятно, врач назначит дополнительные анализы, особенно если приступ случился впервые, либо ваш ребенок младше 1 года и у него были иные симптомы, например, рвота или диарея.
Стандартным методом лечения считается прием безрецептурных жаропонижающих (ацетаминофен, ибупрофен), лучше всего в форме ректальных свечей. Давать эти лекарства круглосуточно не рекомендуется, кроме того они не предотвращают фебрильные судороги, а лишь сбивают температуру.
Когда звонить в скорую помощь
Припадок длится дольше 5 минут;
Конвульсиями охвачены либо некоторые части, либо одна сторона тела;
Ребенок задыхается и синеет;
Не реагирует на ваши действия и теряет сознание;
Конвульсии повторяются в течение 24 часов;
Температура не сбивается жаропонижающими, или повышается до 39–40 °С.
Имейте в виду, что дети, не прошедшие полный курс вакцинации, находятся в группе риска по менингиту!
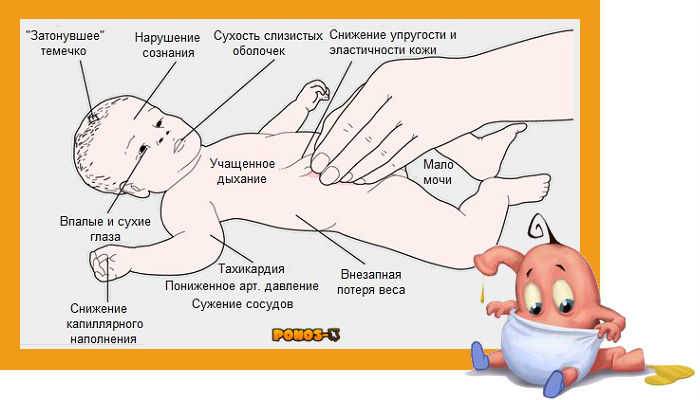
Немедленно обращайтесь за медицинской помощью, если помимо судорог на фоне температуры у вашего ребенка есть эти сопутствующие признаки:
Скованность, напряженность мышц шеи;
Сильная рвота;
Набухание родничка у младенцев.
Помощь при судорогах у детей
Грамотная и своевременная помощь при судорогах поможет снизить риск осложнений, а в некоторых случаях экстренные меры спасают жизнь ребенка.
В качестве профилактической меры при температурных судорогах рекомендуют холодные спирто-водяные компрессы (компоненты — в равных долях) и протирания.
При появлении тяжелых судорог с серьезными нарушениями (потеря сознания, сбой ритма сердца, сбой дыхания и др.) важно, в первую очередь, устранить опасные симптомы. В этом случае вне зависимости от эффективности принятых мер требуется госпитализировать малыша.. Судороги при температуре у ребенка и другие виды судорожных реакций могут быть устранены при помощи лекарственных препаратов
Судороги при температуре у ребенка и другие виды судорожных реакций могут быть устранены при помощи лекарственных препаратов.
- Аминазин с пипольфеном (4–6 грамм с равным содержанием компонентов смеси) вводится внутривенно или внутримышечно,
- Дроперидол обладает аналогичным смеси аминазина и пипольфена действием.
- Эффективно медленное внутривенное введение однопроцентного раствора тиолентала или двухпроцентного раствора гексенала до прекращения судорожной реакции.
- При продолжительных судорогах назначают преднизолон (суточная норма в 2–7 мкг делится на 2–3 дозы) или гидрокортизон (10 мкг на 2–3 приема). Препараты вводятся внутримышечно или внутривенно.
О появлении судорожной реакции обязательно следует проинформировать лечащего врача, который назначит обследование для выявления причин и даст рекомендации для снижения вероятности появления судорог и эффективных действий при судорожных сокращениях.
Фебрильные судороги у детей: возраст
Designed by pxhere
Они часто встречаются во время болезни у детей от полугода до 5 лет. Наиболее распространены среди малышей от 12 до 18 месяцев.
Фебрильные судороги у детей возникают в нескольких случаях:
Генетическая предрасположенность (кто-то из родителей в детстве так же от них страдал);
Они уже встречались ранее. Примерно у каждого третьего ребенка, у которого был припадок при высокой температуре, будет и другой в течение ближайших 1–2 лет;
Первый эпизод был в возрасте до 15 месяцев.
Это эпилепсия?
Среди детей старше 5 лет случаи фебрильных судорог практически не встречаются. При этом не следует путать их с ранней эпилепсией, поскольку предпосылки для ее появления несколько иные.
Почему возникает воспаление среднего уха?
Как мы упоминали, дети подвержены заболеваниям уха намного чаще, нежели взрослые. И это легко объясняется. Главная причина развития болезни напрямую связана с особенностями слуховой трубы ребёнка. Анатомия евстахиевой трубы такова, что она короче и шире, чем слуховая труба взрослого человека. А отсутствие изгибов позволяет инфекции беспрепятственно проникать из носоглотки в полость среднего уха.
Причинами возникновения отита являются:
- переохлаждение или, наоборот, перегревание тела;
- имеющиеся в организме хронические инфекции у детей (например, хронические воспалительные процессы носоглотки, откуда инфекция может легко попасть в ухо);
- аденоиды;
- слабый иммунитет;
- аллергический ринит;
- повреждения уха;
- неправильное кормление грудничков: детей на грудном вскармливании нельзя кормить лёжа на спине – в таком положении молоко может попасть из полости носа и глотки в барабанную полость и запустить там воспалительный процесс.