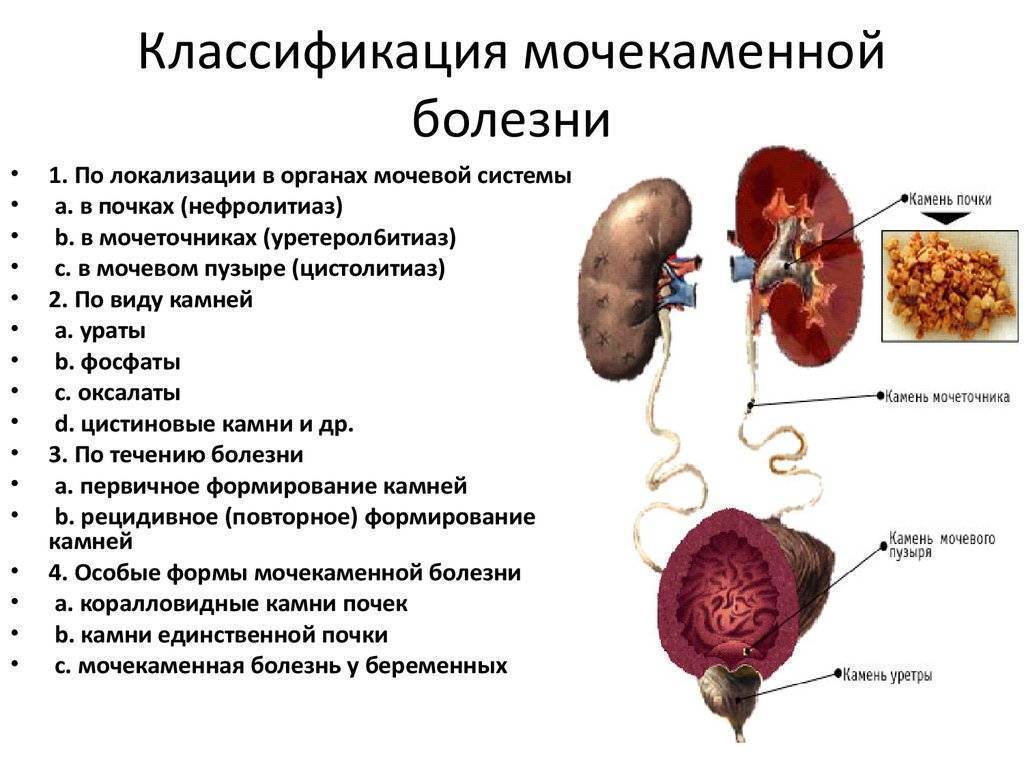
Правда ли, что сдвоенный орган работает лучше, чем обычный
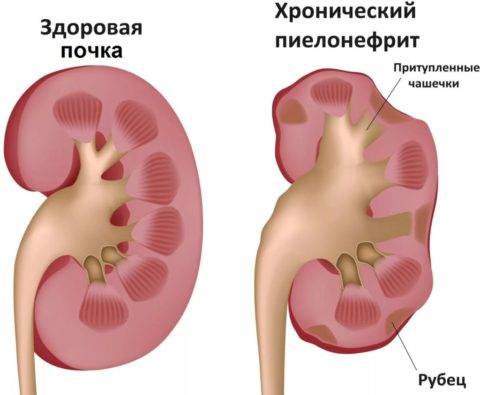
В большом количестве случаев аномалия вообще никак себя не проявляет, являясь случайной находкой при УЗИ-диагностике. Но иногда почки с аномалиями работают хуже здоровых. В них возникают мочекаменная болезнь и воспалительные процессы – нефриты и пиелонефриты. Пациенту, имеющему такую особенность, нужно чаще проверять свою мочевыделительную систему, чтобы не пропустить инфекцию и воспаление.
Неверно мнение, что двойные почки лучше фильтруют спиртное или выводят солёную пищу. Метаболизм затрагивает не только мочевыделительную систему, но и весь организм, поэтому быстрее избавиться от выпитого, имея сдвоенные почки, невозможно.
Какие могут быть последствия неправильного диагноза?
Ошибка в диагнозе влечет за собой неоправданные операции и создает дополнительные проблемы. Обычно предполагается более простая аномалия и принимается решение об операции. Обнаруженная во время операции ситуация всегда бывает сложнее ожидаемой, поэтому операция решает лишь задачу восстановления проходимости кишечника и не решает более сложную задачу восстановления проходимости влагалища. Обычно при этом не выполняется пластика влагалища, а лишь проводятся операции на кишечнике. Подобные операции не решают самой сложной задачи – восстановления влагалища и соответственно влекут за собой увеличение гинекологических и урологических проблем.
В чем причины подобного порока?
Вредные привычки родителей и их влияние на плод
Особенно это актуально для матери, но влияние на отцовский организм также важно. Курение, прием алкоголя и психотропных препаратов влияет на правильность закладки тканей и органов, особенно на ранних сроках беременности
В связи с этим, отказ от подобных привычек в период планирования устраняет хотя бы часть факторов риска.
токсические соединения, проникающие в организм разными путями. Особенно это важно при работе на вредных производствах, контакте с химикатами и ядами в быту.
высокие дозы радиации, влияющие на ткани плода. Особенно опасны рентгеновские лучи, проведение КТ или частые рентгенографии в ранние периоды беременности. Не менее опасно лучевое лечение определенных заболеваний незадолго до беременности.
прием медикаментов, обладающих тератогенным и эмбриотоксическим эффектом. Наибольшую опасность такие препараты представляют в период зачатия и до 12-ти недель беременности. Принятие решения о назначении медикаментов беременным в этот период формирует только врач, чтобы не навредить зародышу.
резкий и выраженный дефицит витаминов, минеральных компонентов, нутриентов. Нередко так бывает при очень плохом питании женщины, голодании и диетах, как лечебных, так и похудательных.
влияние наследственности. Часто выявляется связь между наличием удвоенной почки у родителей или близкой родни и выявлением ее у ребенка. Если оба родителя имеют подобную аномалию, шансы получить ее у ребенка значительно возрастают.
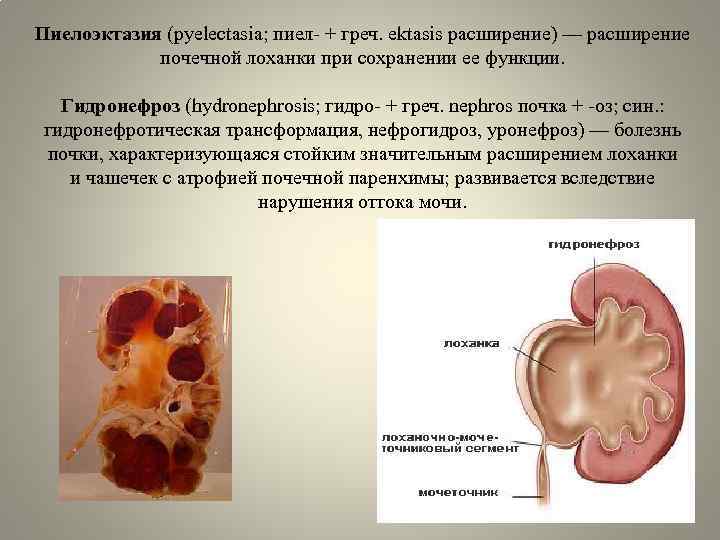
Что такое пиелоэктазия
Пиелоэктазия представляет собой расширение почечных лоханок. Пиелоэктазия в 3-5 раз чаще встречается у мальчиков, чем у девочек. Встречается как односторонняя, так и двухсторонняя пиелоэктазия. Легкие формы пиелоэктазии проходят чаще самостоятельно, а тяжелые иногда требуют хирургического лечения.
Причина пиелоэктазии почек у плода
Если на пути естественного оттока мочи встречается препятствие, то моча будет накапливаться выше данного препятствия, что будет приводить к расширению лоханок почек. Пиелоэктазия у плода устанавливается при обычном ультразвуковом исследовании в 18-22 недели беременности.
Как устанавливается окончательный диагноз?
Первый шаг на пути диагностики гидронефроза это УЗИ плода. Собирательная система почки видна при ультразвуковом исследовании уже с 15 недели внутриутробного периода. Первый признак при УЗИ это расширение лоханки. Если после рождения ребенка расширение лоханки сохраняется, то детский уролог решает вопрос о необходимости более углубленного урологического обследования. При подозрении на наличие гидронефроза ребенок должен пройти следующие обследования:
- УЗИ почек и мочевого пузыря до и после мочеиспускания. Специалист по УЗИ может увидеть признаки повреждения почечной паренхимы, отличить слабую, среднюю и выраженную степени гидронефроза. При сомнительных результатах может быть выполнено УЗИ с водной нагрузкой и мочегонными средствами, позволяющее более точно оценить степень обструкции лоханочно-мочеточникового сегмента.
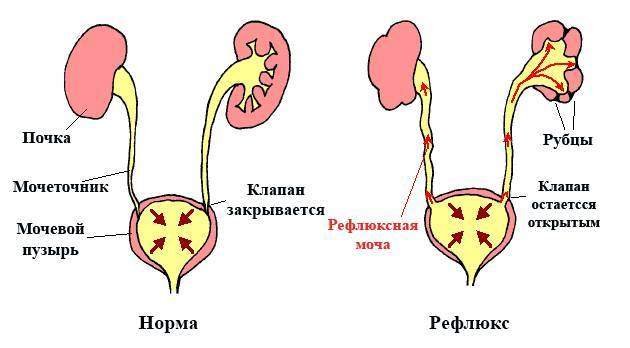
- Микционная цистоуретрография – рентгеноконтрастное исследование мочевого пузыря и уретры выполняется при подозрении на пузырно-мочеточниковый рефлюкс или затрудненный отток мочи из мочевого пузыря.
- Экскреторная (внутривенная) урография – после внутривенного введения рентгеноконтрастное вещество выводится почками, и их собирательные системы становятся видны на рентгеновских снимках. Исследование позволяет оценить степень обструкции.
- Нефросцинтиграфия – радиоизотопное исследование почек. Используется для оценки функции почек и степени нарушения оттока мочи.
На основании приведенных исследований специалист должен решить, насколько серьезна обструкция лоханочно-мочеточникового сегмента, представляет ли она угрозу для почки или может разрешиться самостоятельно. У новорожденных диагноз становится очевидным часто лишь спустя 3-4 недели после рождения. В течение первых 3 недель после рождения водный обмен в организме новорожденного и функция почек значительно меняются, и с ними меняются размеры лоханок.
Как выполняется операция при гидронефрозе?
Операция при гидронефрозе заключается в иссечении узкого участка мочеточника и формировании нового широкого соединения (анастомоза, соустья) между мочеточником и лоханкой почки. Называется операция – пиелопластика.
Наиболее распространенная методика операции – пиелопластика по Хайнсу-Андерсену. Суженное место мочеточника обычно расположено непосредственно около почечной лоханки. После отсечения мочеточника, его ближайший к почке участок рассекается продольно, после чего края разреза мочеточника сшиваются с краями симметричного (конгруэнтного) продольного разреза на лоханке. Обычно после операции оставляют трубочку, проведенную через место соединения мочеточника и лоханки, чтобы обеспечить равномерный просвет соустья и избежать его слипания и деформации. Второй конец трубочки может быть выведен в мочевой пузырь (стент внутреннего дренирования ) или через ткань почки (катетер-болванка).
Какие задачи должна решить хирургическая реконструкция клоаки?
Задачи полной реконструкции – восстановление нормальных анатомических взаимоотношений тазовых органов и формирование вместо одного – клоакального канала трех каналов – уретры влагалища и прямой кишки, восстановление удержания кала и мочи и возможности в последующем вести нормальную половую жизнь. Хотя все задачи могут быть решены в большинстве случаев, однако иногда решение всех задач весьма проблематично. Препятствиями для достижения хороших результатов могут быть аномалии крестца и позвоночника, сопровождающиеся патологией корешков спинного мозга, недоразвитие мышц тазового дна, ответственных за удержание мочи и кала, а также большая длина общего канала клоаки.
Чем мамы могут помочь своим детям?
Роль мамы в процессе лечения трудно переоценить. Выполнить все назначения в послеоперационном периоде в больнице и в последующем – дома, а также во-время сообщить хирургу о проблемах можно только вникнув в объяснения хирурга и задавая вопросы. Этапы и возможные проблемы лечения. По моему убеждению мама ребенка не просто союзница, а сотрудник и самый заинтересованный помощник в процессе лечения, без которого правильное ведение и лечение бывает подчас невозможно. Ведь многое в процессе лечения и зависит от своевременности сообщения врачу сведений об изменениях происходящих с ребенком и, конечно, от точности выполнения рекомендаций врача в домашних условиях. Поскольку рядом с домом, как правило, нет врачей разбирающихся в редких и сложных заболеваниях то контактировать приходится по электронной почте с лечащим врачем, находящимся подчас за тысячи километров.
Какие анализы нужно сдать для лагеря ребенку, как подготовиться к процедурам?
Отдых в лагере – наиболее популярный способ оздоровления детей во время каникул. Однако для оформления ребенка в оздоровительное учреждение необходимо получить справку о состоянии здоровья отдыхающего и сдать ряд анализов. Справку выдают за 3 дня до начала лагерной смены. В нее вписывают результаты обследования ребенка. Какие сдают анализы для поездки в лагерь?
Зачем перед поездкой в лагерь сдавать анализы и какие?
Многим родителям необходимость посещения больницы с ребенком для осмотра и сдачи анализов доставляет массу неудобств. Зачем лишний раз идти в больницу, если дети здоровы?
Родители знают только о состоянии здоровья своего ребенка, а руководство оздоровительного учреждения должно отвечать за жизнь множества самых разных детей. В лагере отдыхающие тесно контактируют, дышат одним воздухом, дотрагиваются до одних и тех же предметов, поэтому если в коллективе есть больной человек, инфекция быстро распространяется среди других людей.
Обследование позволяет исключить у ребенка наличие инфекционных заболеваний, паразитов, заболеваний, требующих специального ухода, который не может обеспечить лагерь. Для безопасности детей следует сдать следующие анализы:
- общее исследование крови;
- клинический анализ мочи;
- кал для обследования на яйца глист, простейших и энтеробиоз.
Как правильно подготовиться к сдаче анализов
Для сбора мочи и кала следует приобрести специальные стерильные емкости, для сдачи крови необходим одноразовый скарификатор.
Кровь на общий анализ
Кровь берется из пальца в лаборатории поликлиники. Исследование проводится утром натощак. Перед посещением больницы необходимо предпринять следующее:
- ограничить ребенка от физических и эмоциональных нагрузок;
- исключить прием пищи за 8–12 часов до процедуры;
- в течение суток перед исследованием исключить из рациона ребенка жирную и острую пищу, не давать ему лекарственные препараты.
Если состояние здоровья обследуемого требует систематического приема лекарств, необходимо сообщить лаборанту, какие медикаменты были приняты накануне. Эта информация поможет исключить искажения результатов.
Моча на общий анализ
Процесс подготовки к сдаче мочи включает:
- за 24 часа до сбора материала отказ от употребления продуктов, влияющих на цвет материала (яркие фрукты и овощи) и лекарственных средств;
- исключение из рациона в течение последних суток острых и жирных блюд;
- умеренное потребление жидкости накануне.
Собирают первую утреннюю мочу. Перед забором необходимо вымыть половые органы ребенка детским мылом. Привезти материал в лабораторию необходимо в течение 2-х часов после сбора.
Кал на яйца глистов, простейших и энтеробиоз
Материал на проверку наличия яйца глистов и простейших собирают в стерильную емкость после утреннего опорожнения кишечника (или накануне вечером).
Перед тем, как ребенок сходит в туалет, следует его помыть. Чтобы в материал не попали посторонние примеси, следует предложить ребенку предварительно вымытый горшок.
Из унитаза собирать кал крайне нежелательно. Забор нужно делать из разных мест каловой массы.
Соскоб на энтеробиоз проводится в специальной лаборатории в поликлинике. Перед посещением нужно, чтобы ребенок воздержался от опорожнения. Мыть область анального отверстия не нужно. Соскоб берется при помощи специальной липкой ленты. Ее на несколько секунд прикладывают к анальному отверстию.
Материал можно собрать и дома. Для этого необходимо предварительно взять в лаборатории специальный тампон в стерильном контейнере. После пробуждения ребенка нужно аккуратно протереть тампоном складки вокруг анального отверстия. Собранный материал запаковывается в емкость и отвозится в лабораторию.
Сколько времени годен результат анализов?
Для того чтобы родителям не пришлось спешно обращаться в поликлинику и посещать лабораторию в неудобное время, необходимо учитывать сроки действия результатов. Согласно нормам общие исследования крови и мочи, а также обследование кала и соскоб на энтеробиоз действительны на протяжении 10 суток.
Таким образом, следует рассчитать день сдачи анализов так, чтобы до отъезда в лагерь с даты исследования проходило не более 10 дней. Однако врачи советуют не откладывать посещение лаборатории на последний момент. Следует подобрать время так, чтобы в случае обнаружения паразитов или некорректности данных была возможность исправить ситуацию.
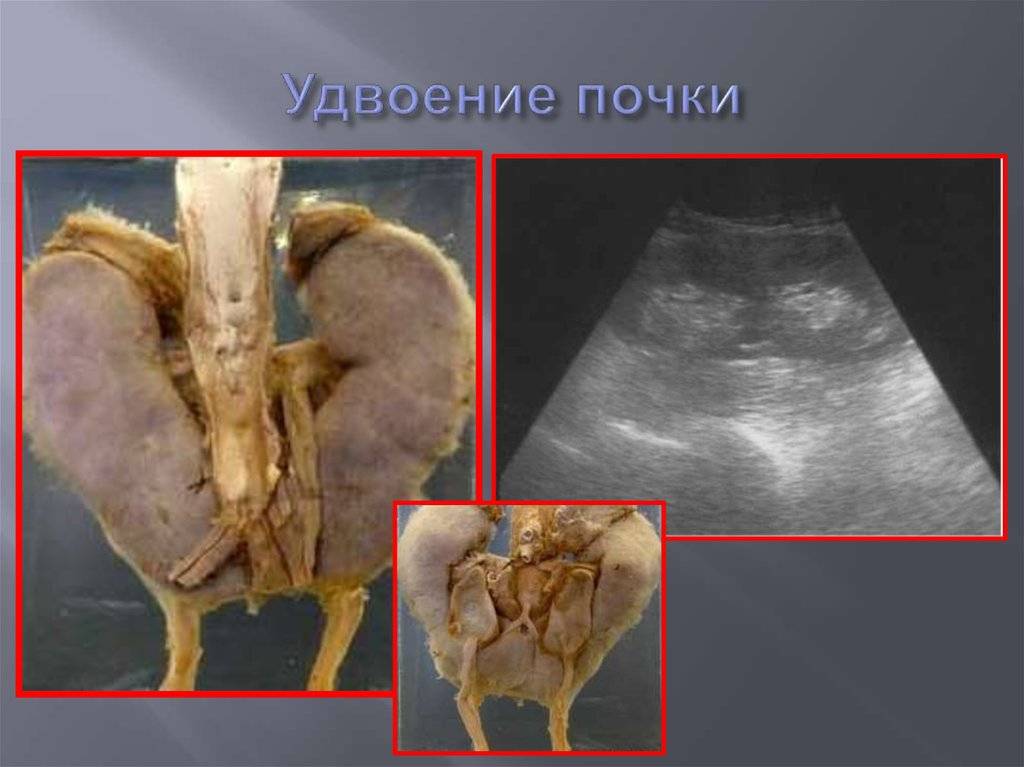
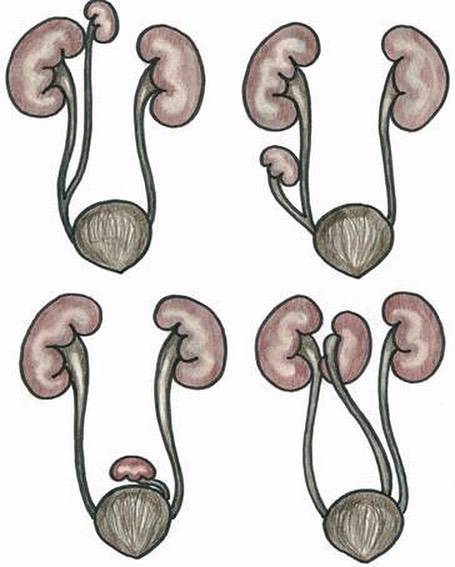
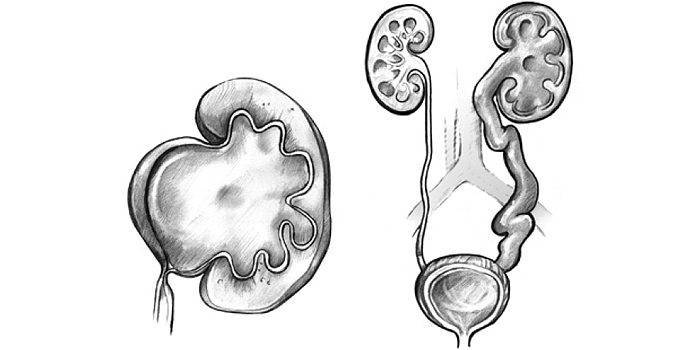
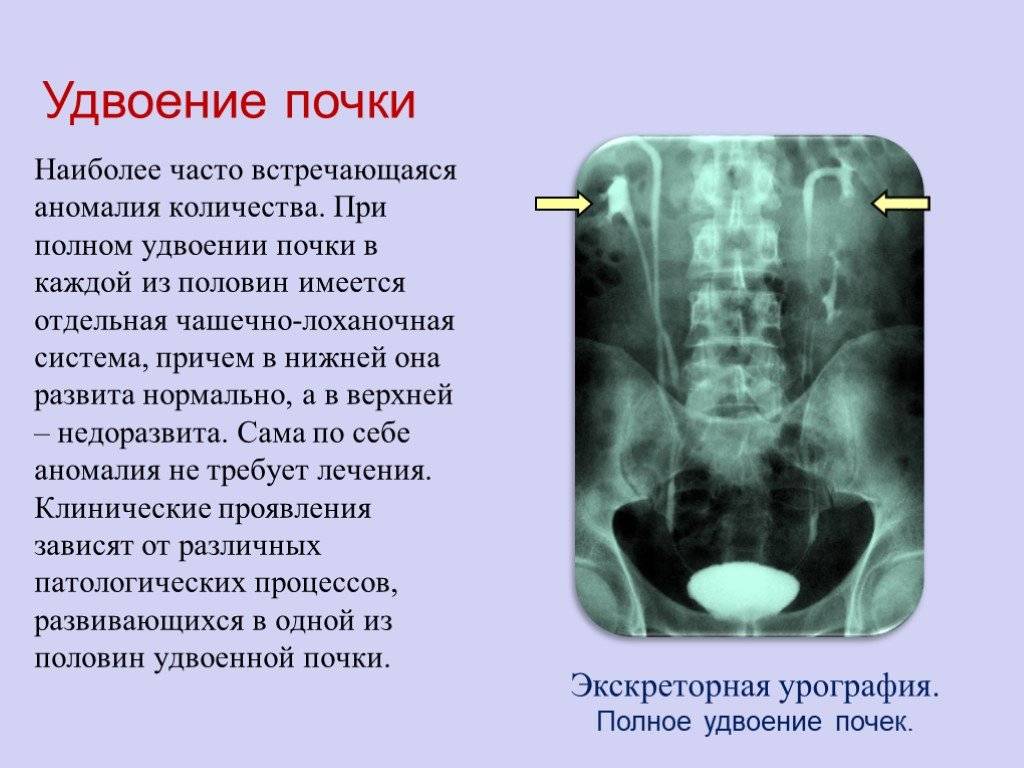
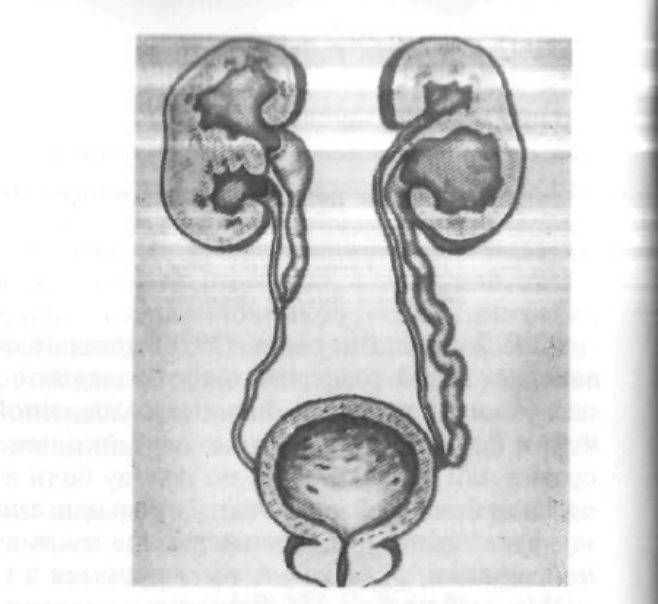
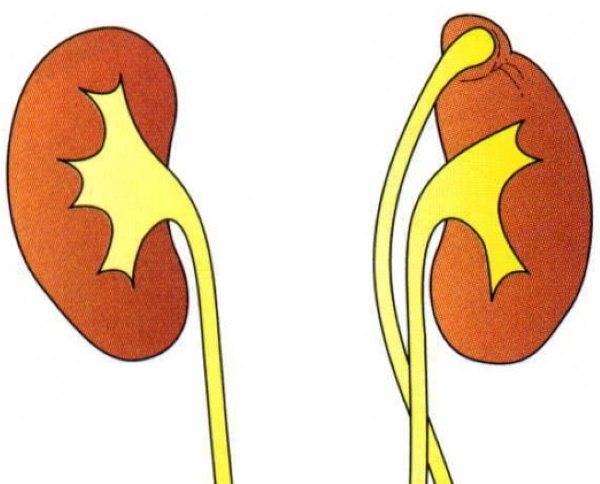
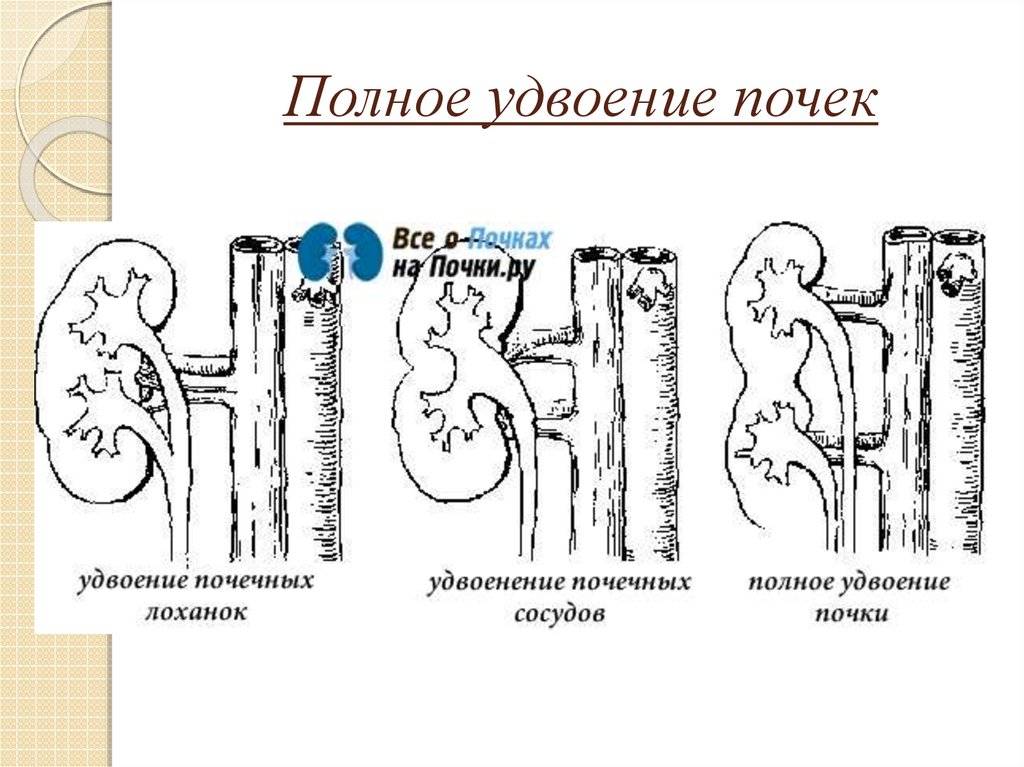
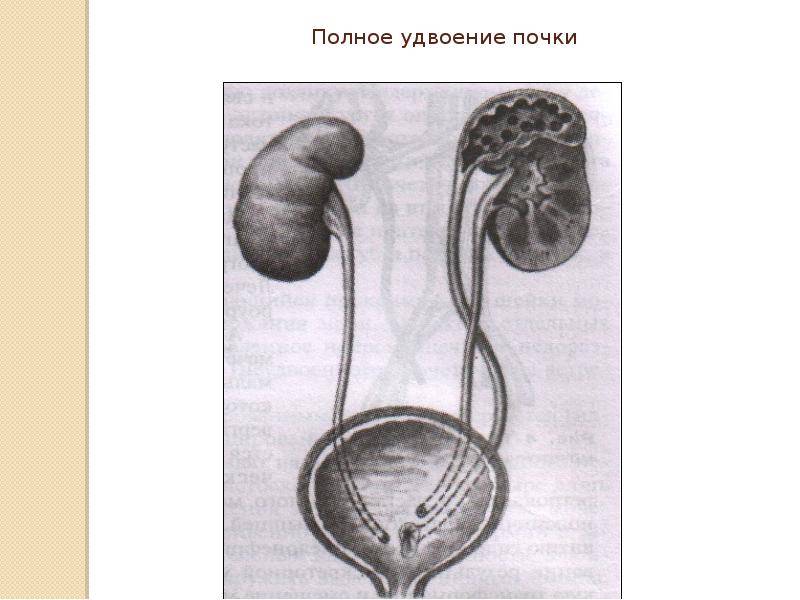
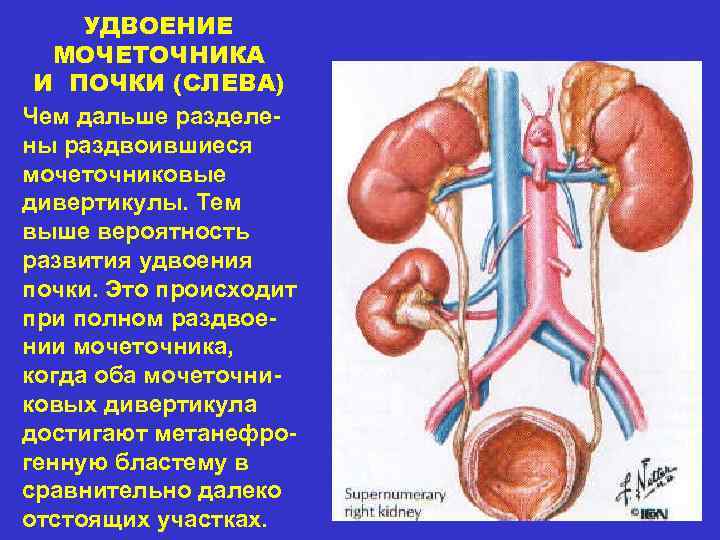
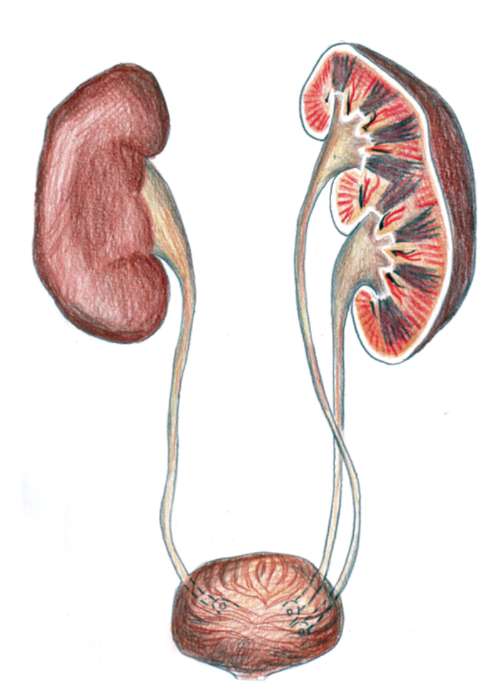
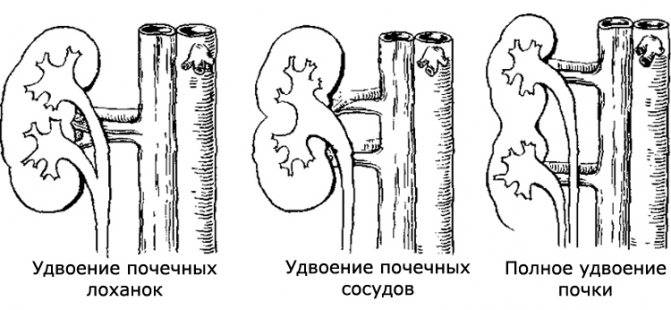
Удвоение почки и обмен веществ: функциональность органа
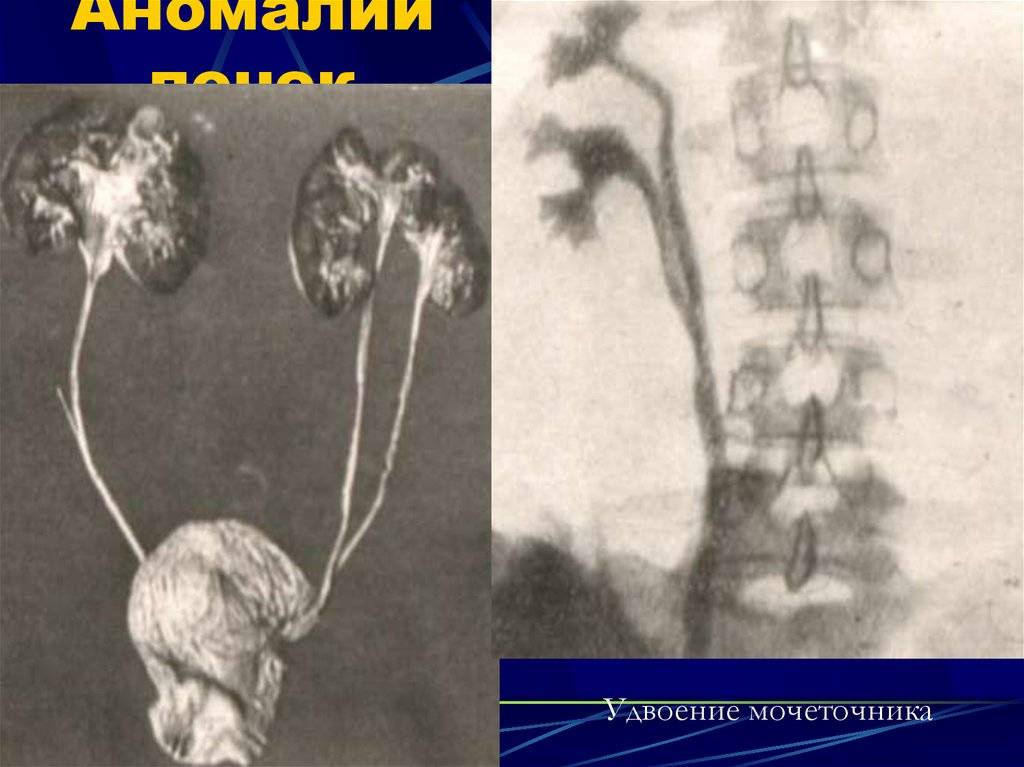
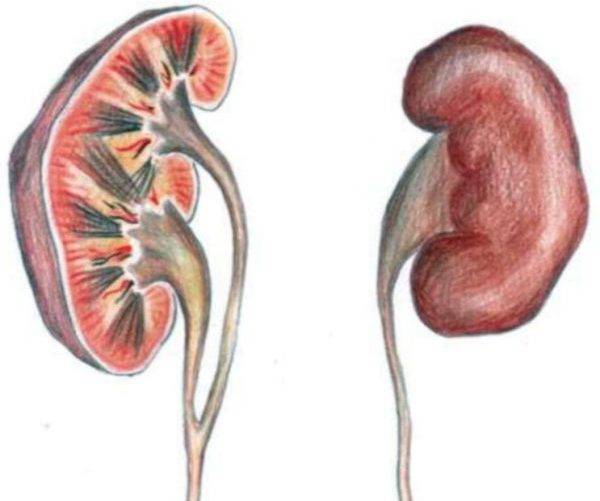
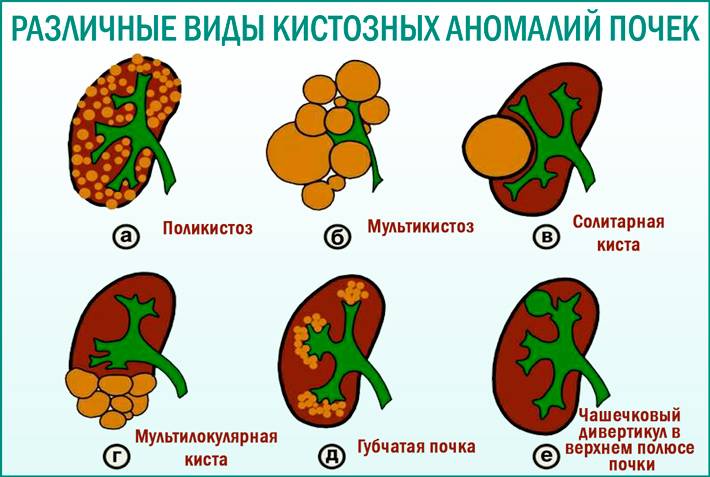
Удвоение почки — это внутриутробное разделение на две половинки, которые обычно срастаются в области своих полюсов. Каждая из частей имеет свою систему кровоснабжения и оттока мочи. По данным УЗИ почек, такой орган выглядит крупнее обычного, вполне функционально активен и не представляет опасности для обмена веществ и жизни человека. В некоторых случаях такая удвоенная почка может быть предрасполагающим фактором для формирования возрастных нарушений обмена веществ (например, мочекаменной болезни) и воспалительных процессов.
Сама по себе функционирующая удвоенная почка опасности для жизни и здоровья не представляет, но в области аномальной добавочной зоны могут возникать предрасполагающие условия для микробной инфекции (пиелонефрит), аномалий строения (поликистоз) или камнеобразования. Если мочеточник такого органа впадает в здоровый или в мочевой пузырь, тогда обмен веществ организма не страдает. А вот если устье мочеточника открывается в область половых органов или кишечника — это большая проблема. Такое обычно выявляют уже в детском возрасте, и при этом требуется удаление почки с мочеточником.
Неполное удвоение почки вообще никак не влияет на здоровье, многие люди живут с такой аномалией до глубокой старости, и обмен веществ, осуществляемый почками, совершенно не страдает.
Опасна ли пиелоэктазия?
Умеренное расширение почечных лоханок, как правило, не влияет на здоровье будущего ребенка. В большинстве случаев при беременности наблюдается самопроизвольное исчезновение умеренной пиелоэктазии. Выраженная пиелоэктазия (более 10мм) свидетельствует о значительном затруднении оттока мочи из почки. Затруднение оттока мочи из почки может нарастать, вызывая сдавление, атрофию почечной ткани и снижение функции почки. Кроме того, нарушение оттока мочи нередко сопровождается присоединением пиелонефрита – воспаления почки, ухудшающего ее состояние.
Несколько чаще расширение лоханок почек выявляется у плодов с синдромом Дауна. Однако этот маркер относится к «малым» маркерам синдрома Дауна, поэтому выявление только расширения почечных лоханок не повышает риск наличия синдрома Дауна и не является показанием к проведению других диагностических процедур. Единственное, что нужно сделать до родов – пройти контрольное УЗИ в 32 недели и еще раз оценить размеры почечных лоханок.
К каким докторам обращаться, если у Вас удвоение почки
- Нефролог
- Уролог
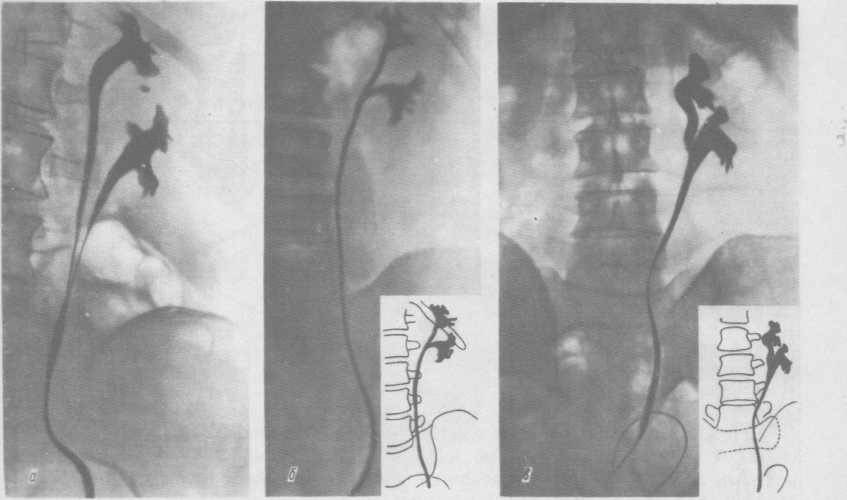
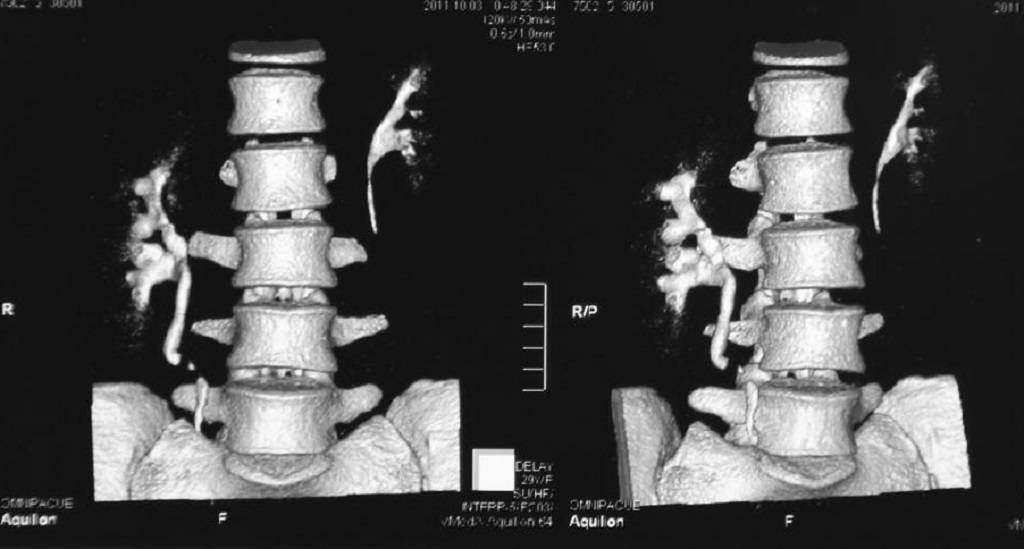
Диагноз удвоения почки устанавливается на основании результатов цистоскопии, экскреторной урографии и ультразвукового исследования. В связи с гипоплазией паренхимы верхней почки для ее исследования часто приходится вводить двойную дозу рентгеноконтрастного вещества.
Экскреторная урография позволяет оценить функциональное состояние каждой половины удвоенной почки, структурные и анатомические изменения в них
Важное место в диагностике в последние годы занимает ультразвуковое исследование и компьютерная томография
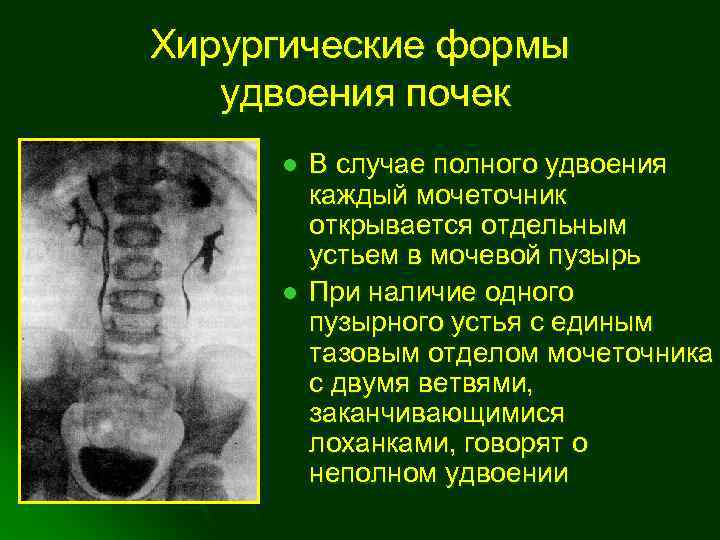
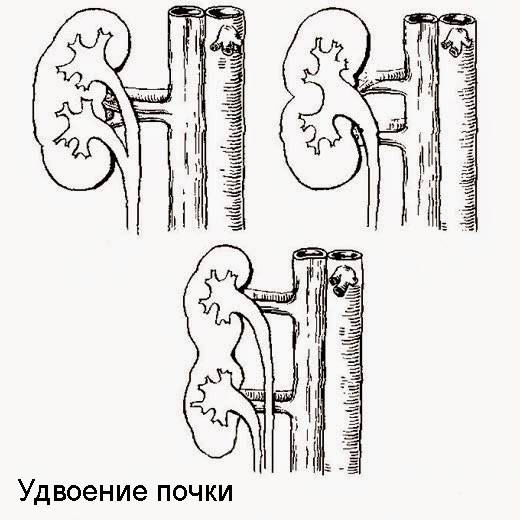
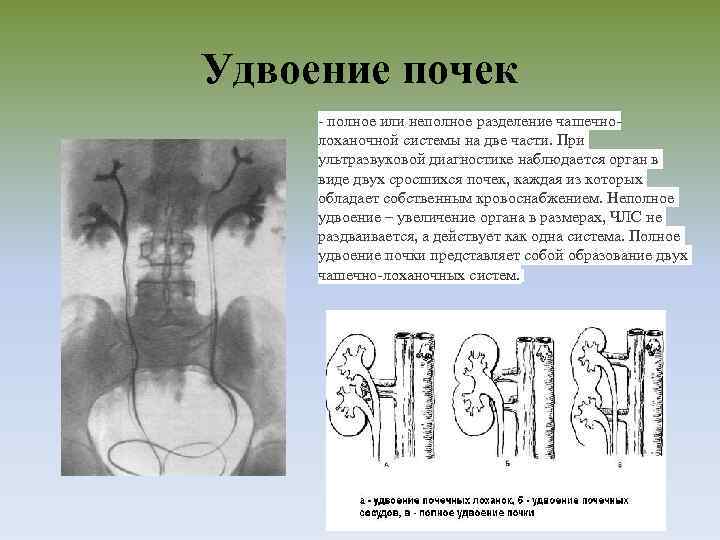
Как правило, диагностика удвоения лоханок и мочеточников не представляет больших трудностей. При полном удвоении мочеточников и размещении их отверстий в мочевом пузыре достаточно цистоскопии. Если интерпретация ее результатов затруднена, рекомендуют хромоцистоскопию.
В случае эктопии дополнительного отверстия мочеточника диагноз нередко устанавливают на основании жалоб о характерном недержании мочи. Для уточнения диагноза выполняют ретроградную уретеропиелографию.
Значительно сложнее выявить удвоение почечной лоханки и мочеточника при слиянии мочеточников до впадения их в мочевой пузырь. Диагноз можно установить только при рентгенологическом исследовании. Экскреторная урография с отсроченными снимками позволяет сделать вывод о структурных изменениях, анатомическом положении и функционировании каждой половины почки.
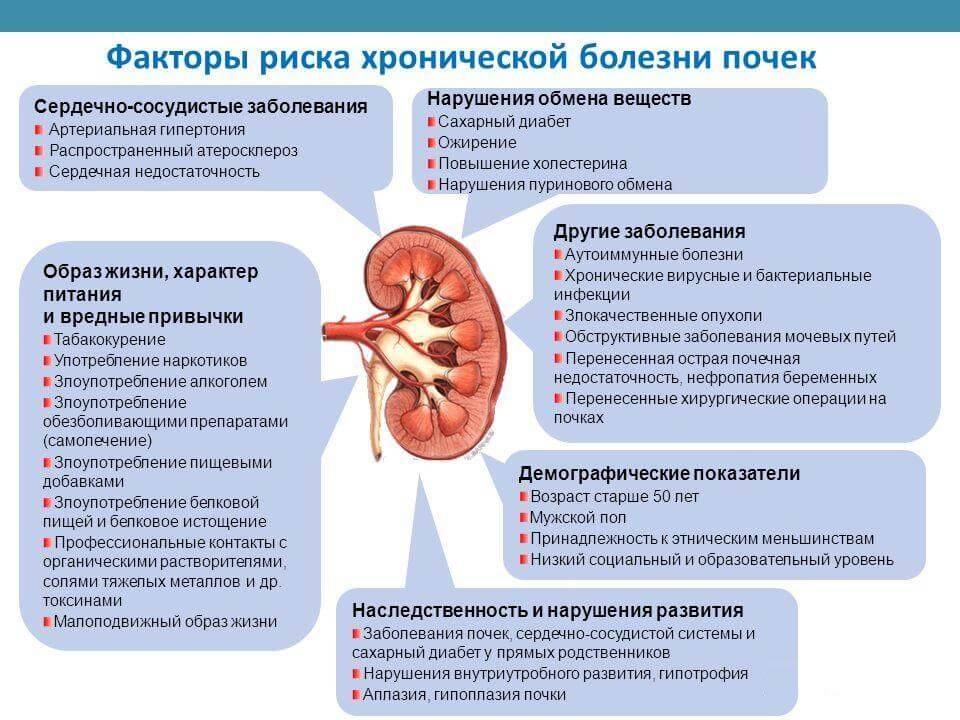
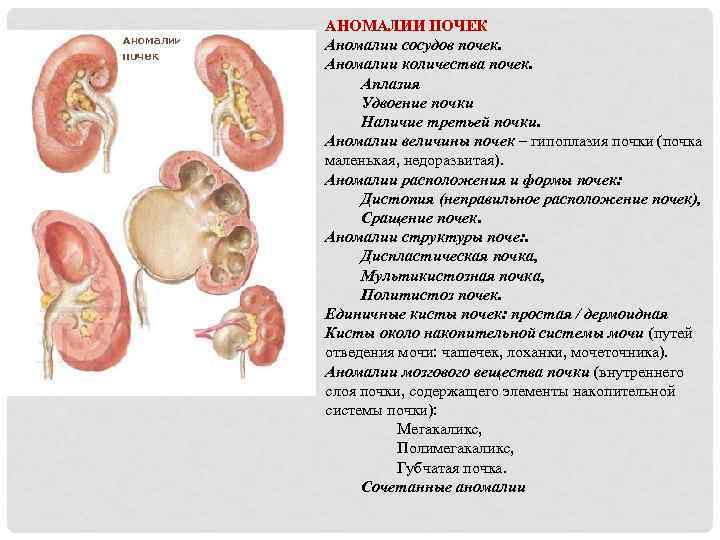
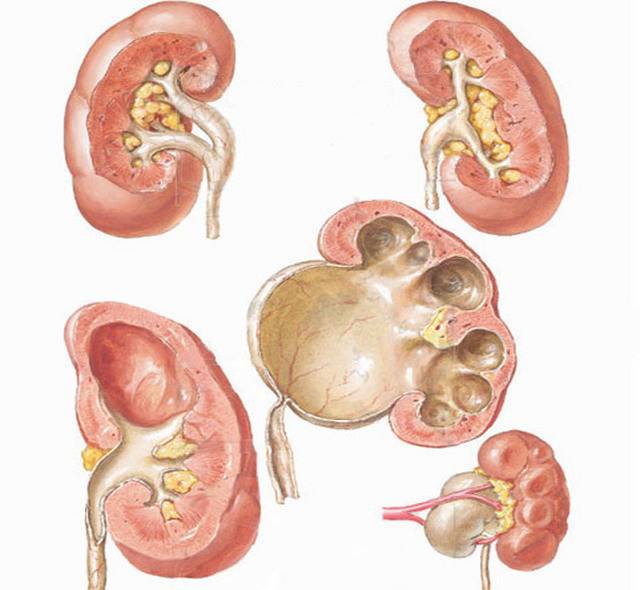
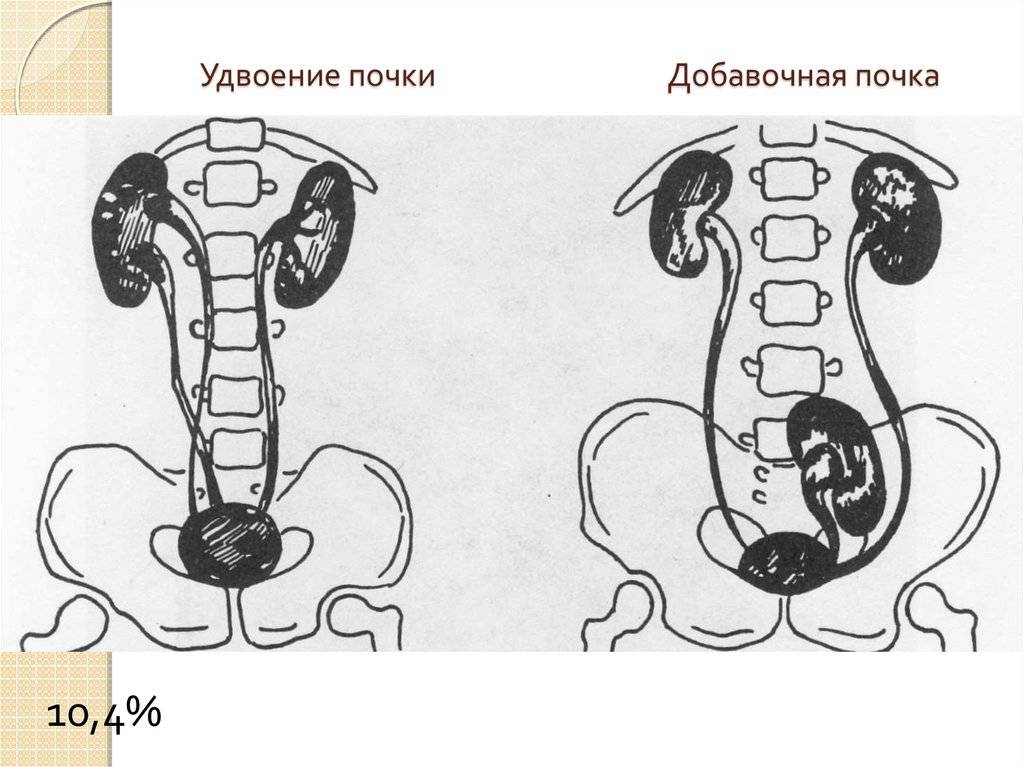
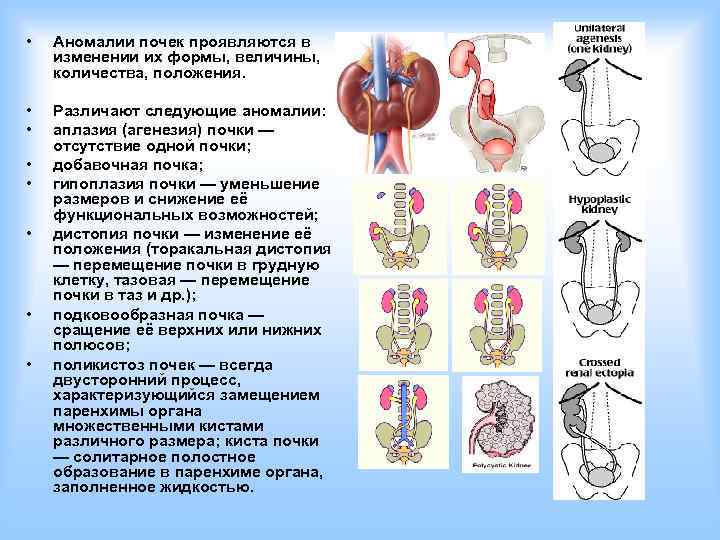
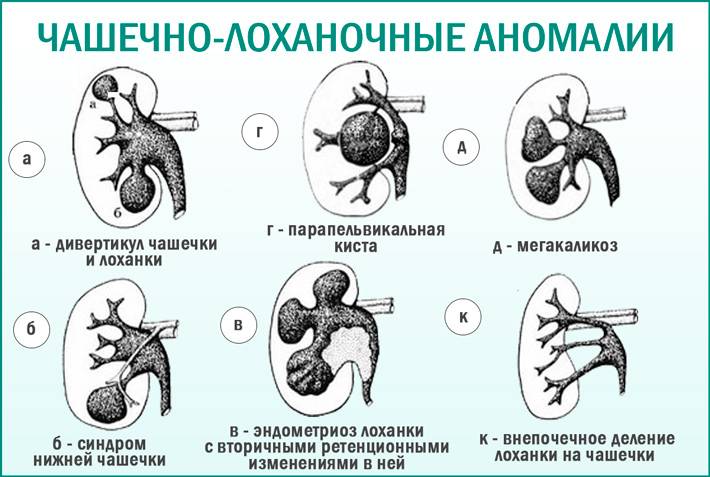
Виды аномалий почек у детей
Врожденные пороки развития почек у детей принято разделять на несколько основных видов:
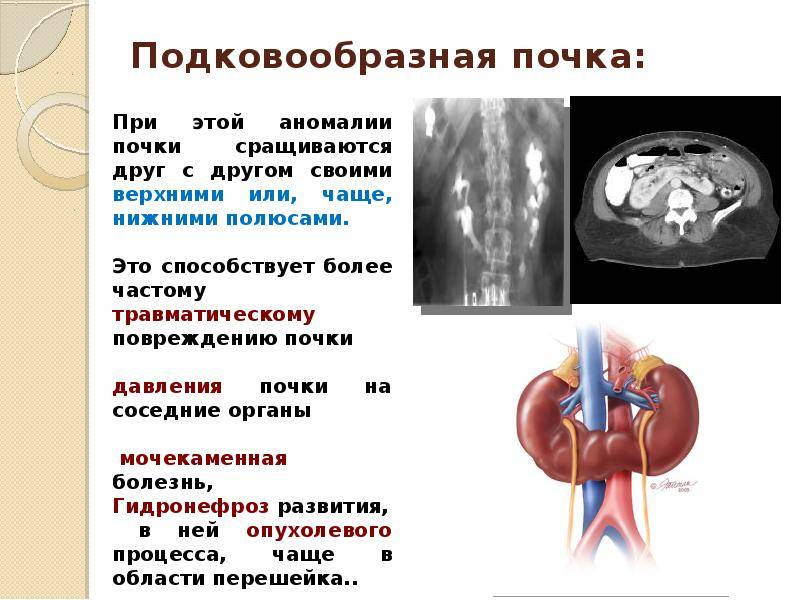
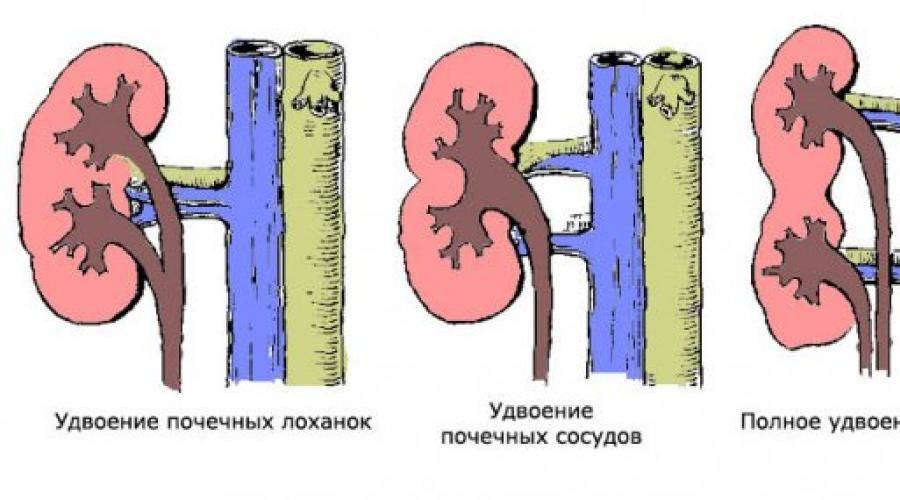
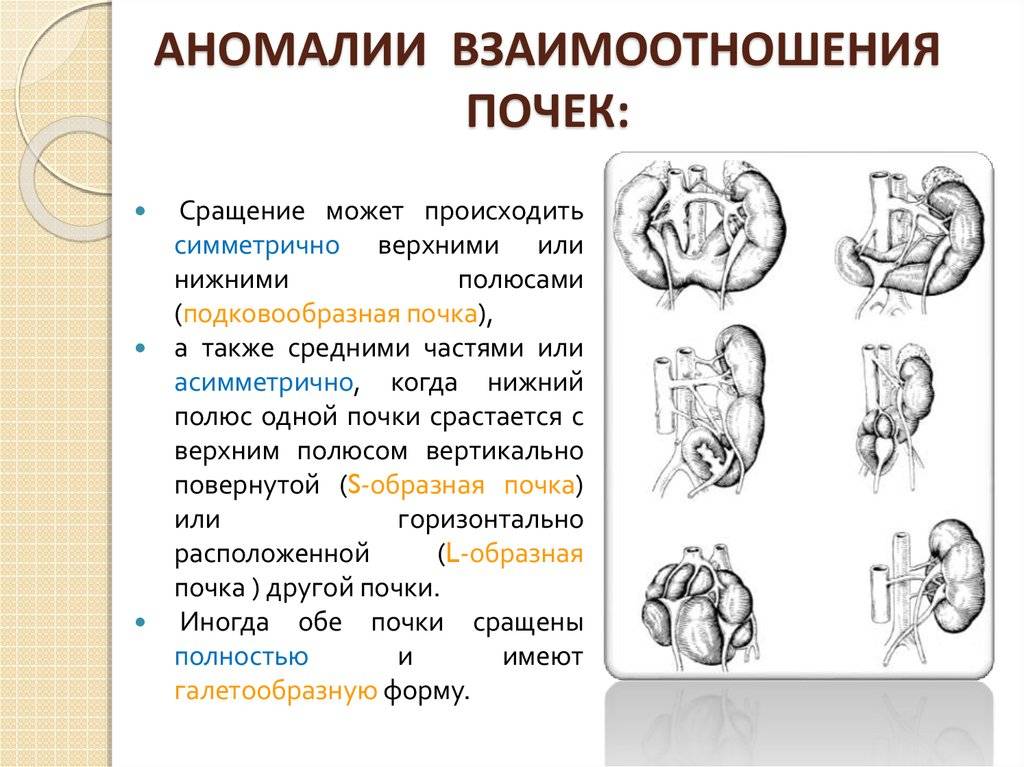
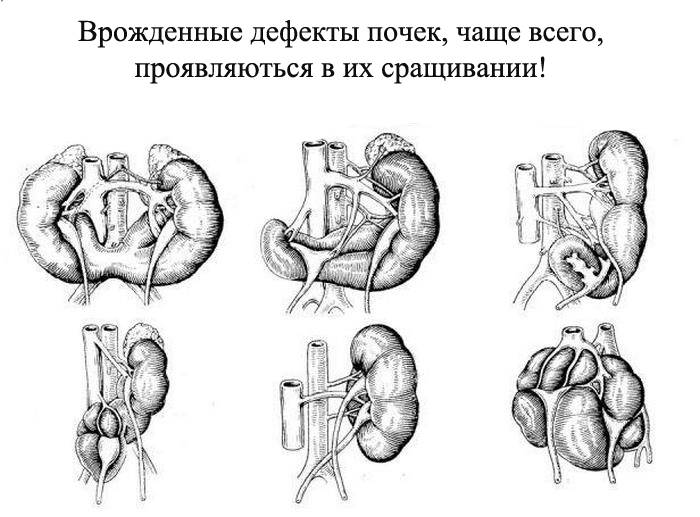
- количественные пороки: может иметь место как отсутствие или недоразвитие одной из почек, так и удвоение одного или обоих органов. Возможно сращение почек между собой в виде подковы (подковообразная почка) или под углом (L-образная почка),
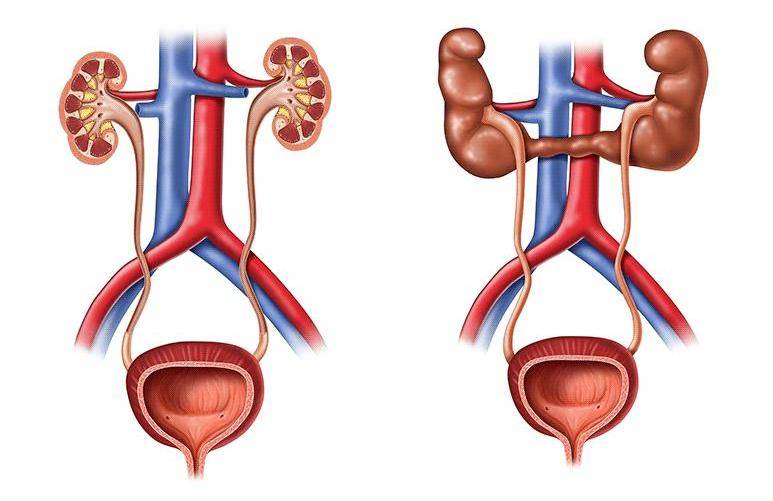
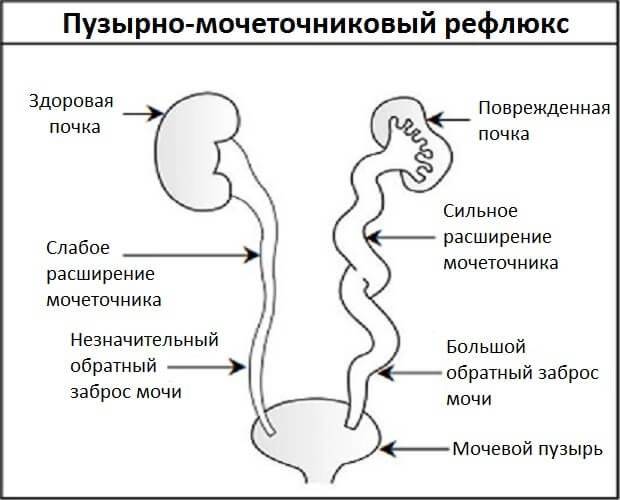
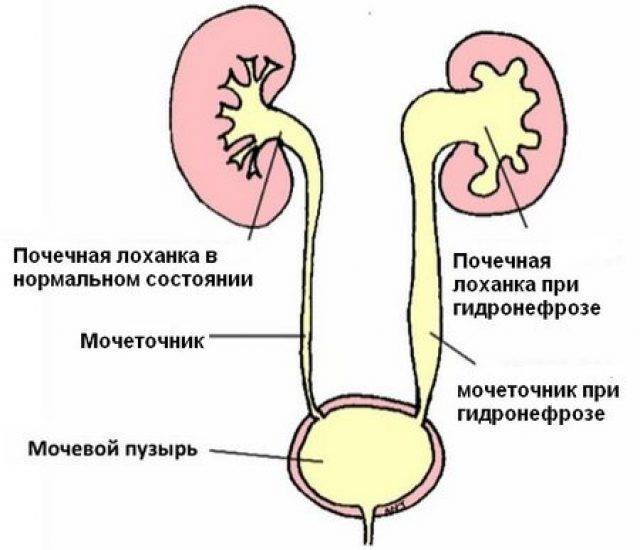
- пороки развития почек, связанные с нарушением оттока мочи, – гидронефроз почки или пузырно-мочеточниковый рефлюкс у ребенка.
Гидронефроз у ребенка проявляется как аномальное увеличение почки, возникающее по причине нарушения оттока мочи: моча скапливается в почечной лоханке из-за препятствия оттоку мочи, чаще на уровне мочеточников. Может быть одно- и двухсторонним. Подразделяется на пять степеней тяжести, причем последняя предполагает полное прекращение оттока мочи из почки с гибелью почечной паренхимы.
Пузырно-мочеточниковый рефлюкс у детей, в свою очередь, возникает по причине недоразвития клапанов, что приводит к обратному току мочи и возвращению ее в почку ребенка, к нарушению функций всей мочевыводящей системы и развитию вторичных инфекционных осложнений.
Аномалии развития почек у детей: симптомы
Ряд почечных аномалий, таких как удвоенная почка, например, могут быть диагностированы уже на стадии внутриутробного развития. Чаще всего после этого за матерью и ребенком ведется тщательное наблюдение — в период до и после родов.
Аномалии почек у младенцев и детей младшего возраста, не выявленные на стадии плода, обычно дают о себе знать:
- болями в пояснице с одной или обеих сторон;
- воспалительными изменениями в анализах мочи;
- беспричинными повышениями температуры тела, которые могут объяснять прорезыванием зубов;
- проблемами с мочеиспусканием: учащением или урежением;
- изменение цвета мочи, появление в моче крови;
- проблемы с сердечно-сосудистой системой: высокое давление, учащенное сердцебиение и т. д.
Как делится мегауретер по степени тяжести?
После оценки функции почек по данным радиоизотопного исследования и биохимии крови доктор может оценить тяжесть поражения почки, ее ресурс и прогнозировать перспективы лечения и угрозы для дальнейшей жизни (при двухсторонней аномалии).
Легкая степень: небольшое расширение мочеточника (уретерэктазия). Чаще сопровождается умеренным расширением лоханки (пиелоэктазия) Иногда бывает расширен только нижний отдел мочеточника (ахалазия).
Средняя степень – мегауретер. Расширение мочеточника обычно сопровождается умеренным расширением почечных лоханки и чашечек.
Тяжелая степень – резко выраженное расширение лоханки и мочеточника носит название уретерогидронефроз или гидроуретеронефроз. Уретерогидронефроз почти всегда сопровождается снижением функции почки.
Нужно ли это лечить, показано ли удаление почки?
Если такая аномалия много лет ничем себя не проявляла и в данный момент, кроме удивления и интереса, никаких симптомов не вызывает, никакие действия не проводятся. Человек наблюдается у врача и живет своей привычной жизнью, а почки работают в своем прежнем режиме. Если же удвоение почки выявилось при обращении с определенными жалобами, тактика лечения исходит из того, какой диагноз выставлен, насколько вероятны осложнения и нарушение функциональности такой аномальной почки. Просто так, потому что выявлена аномалия, удаление почки не показано, орган вполне нормально работает, функционально активен и показаний к операции нет. Если же добавочная почка поражена патологическим процессом, от которого страдает работа всей мочевой системы, имеются камни в лоханке, дающие тяжелые клинические симптомы, то вопрос об удалении почки или консервативном лечении решается индивидуально.
Опасными для здоровья и жизни будут артериальная гипертензия, вызванная наличием добавочной почки, мочекаменная болезнь ее или микробные поражения, иммуновоспалительные процессы, врожденные деформации или травмы. В этом случае консилиум врачей оценивает степень негативного влияния добавочной почки на пациента и, если принимается решение об удалении почки, направляет пациента на операцию.
Удвоение почки у детей: признаки проблемы
Для самой аномалии типично бессимптомное течение, но порок развития предрасполагает к формированию более частых заболеваний мочевыделительной системы в целом. Обычно симптомы возникают при развитии вторичных (на фоне имеющегося удвоения) поражений почки, но это бывает не у всех детей и не во всех случаях. Обычно симптомы различных патологий типичны уже для взрослого возраста, порой преклонного.
Если говорить о симптоматике в целом, можно ожидать:
- Воспалительные процессы в области почек и мочевых путей
- Нарушение мочеотделения в лоханках (задержка в них мочи)
- Расстройства мочеиспускания разных видов, но обычно без болезненности
- Потеря контроля за мочеиспусканием, в случае, если аномальный мочеточник дублирующей почки срастается с уретрой или влагалищем
- Развитие мочекаменной болезни (соли в моче у детей, мелкие конкременты)
- Периоды развития отечности
- Эпизоды повышения давления.
Зачастую все этим симптомы выражены слабо, проявляются только периодически, незначительными симптомами.
При формировании воспалительного процесса в области удвоенной почки может быть типичным:
- Головные боли длительного мучительного характера
- Боли в сердце и головокружения, тахикардия
- Нарушения аппетита, вплоть до полного отказа от еды
- Лихорадочные реакции
- Тошнота и рвота
- Отеки
- Проблемы с психо-эмоциональным развитием, памятью и воспроизведением информации.
При распространении микробов на область мочевого пузыря и уретры присоединяются симптомы цистита или уретрита.
УЗИ почек – как проводится и что обнаруживает
При проведении почечного ультразвукового обследования больных осматривают в положении лежа на спине, боку, а при подозрении на опущение (птоз) органов – стоя. На кожу наносится специальный гель, улучшающий прохождение УЗ-волн.
Ультразвук, попадая в организм, отражается его тканями. Отраженный сигнал принимается датчиком и передается в компьютер. Полученные данные обрабатываются специальной программой и выдаются на экран в виде черно-белого изображения.
Оттенок различных почечных структур зависит от их плотности. Плотная ткань лучше отражает ультразвуковые волны, поэтому выглядит светлой. Более рыхлые участки и структуры, наполненные жидкостью, имеют темный или даже черный цвет.
Почки находятся на уровне 1–2 поясничного позвонка и имеют бобовидную форму. Правая расположена ниже левой. Каждый из двух органов состоит из плотной капсулы и находящихся под ней мягких тканей. Внутри располагается система сбора мочи, состоящая из пирамидок, чашечек и лоханок. В почечных тканях пролегают сосуды и нервы, окруженные жиром. Самые нижние и верхние почечные точки называются полюсами.
Во время УЗИ обнаруживаются отклонения от нормы:
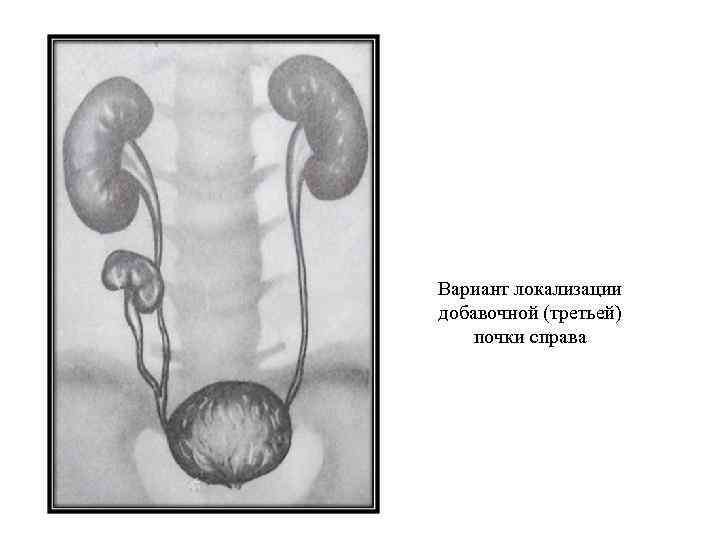
Удвоение – существует несколько вариантов такой аномалии – четыре почки и четыре мочеточника, два крупных сросшихся органа с отдельными или разными мочевыделительными путями и т.д.
Поворот (ротация) в сторону. Такое состояние бывает врожденным и приобретенным, связанным с тяжелыми нагрузками, травмами поясницы, вибрациями, понижением мышечного тонуса.
Птоз – опущение, которое возникает на фоне похудения, ослабления мышечного тонуса, а также во время беременности. К птозу предрасположены астеничные мужчины и женщины, имеющие высокий рост, худощавое телосложение, узкую грудную клетку и тонкие кости.
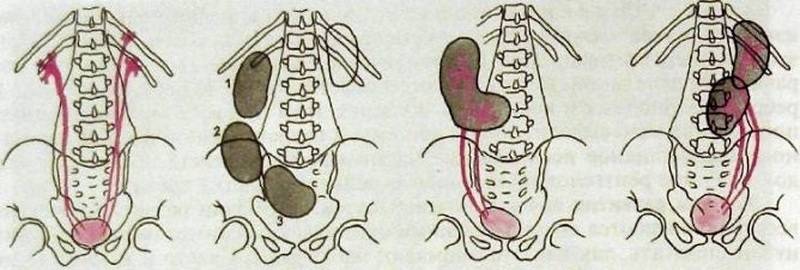
Дистопия – нетипичное расположение. Существует несколько вариантов неправильно расположенных почек:
- Торакальная – находящаяся в грудной клетке.
- Тазовая, расположенная в малом тазу.
- Подвздошная – обнаруживаемая в брюшной полости.
- Сращение – в этом случае органы срастаются. Существует несколько таких вариантов:
- подковообразное – сращение нижними полюсами;
- L- образное – соединение под углом в виде латинской буквы L.
- I-образное – состояние, при котором органы находятся друг над другом, образуя единую линию.
Зачастую пациенты узнают о своих особенностях, только получив результаты УЗИ, где указываются все аномалии развития и расположение органов. С возрастом неправильное расположение органов часто дает о себе знать, вызывая нарушения почечной функции.
Во время УЗИ врач определяет почечные размеры. Средние показатели:
- толщина – 4,4-5,5 см;
- ширина – 5,5-6,5 см;
- длина – 10-12,5 см.
Данные варьируются в зависимости от пола пациента и его возраста. Прослеживается закономерность:
- Ширина почки составляет половину от ее длины.
- Толщина органа составляет 80% от ширины.
Очень часто одна из почек бывает больше или меньше. Если разница небольшая и не нарушено соотношение параметров, такая особенность считается вариантом нормы.
Увеличение размеров возникает при воспалении – нефрите, опухолях, кистах, переполнении чашечно-лоханочной системы, вызванном нарушением отхождения мочи.
Уменьшение размеров – признак склеротического поражения. Его причины – хронические заболевания, почечнокаменная болезнь и сахарный диабет. «Усохший» орган постепенно перестает выполнять свои функции и атрофируется.
Какими методами определяется?
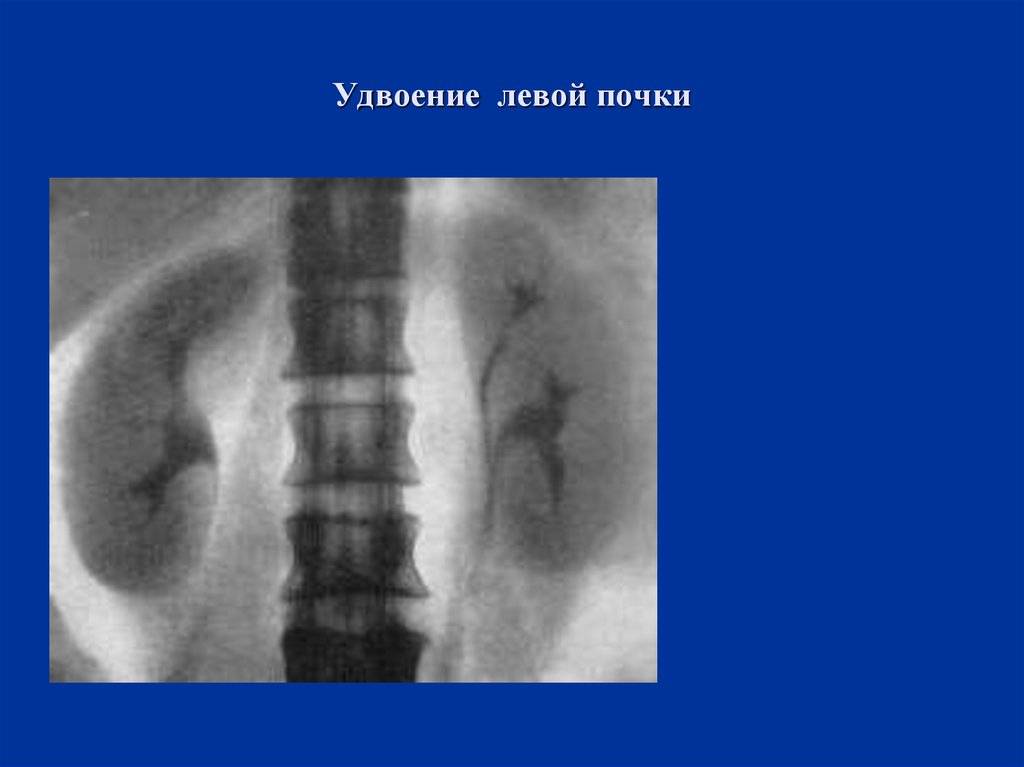
 Сегодня, наряду с другими странами, у нас на первом году жизни применяют УЗИ-скрининг для определения работы почек, поэтому аномалии развития выявляют быстро и рано. После выявления удвоения почек принимается решение о тактике дальнейшего наблюдения или лечения. Обычно назначаются дополнительные обследования в виде рентгенографии с контрастированием, КТ или МРТ, урографии и дуплексное сканирование сосудов почек, чтобы определить сосуды почек, также показана цистоскопия.
Сегодня, наряду с другими странами, у нас на первом году жизни применяют УЗИ-скрининг для определения работы почек, поэтому аномалии развития выявляют быстро и рано. После выявления удвоения почек принимается решение о тактике дальнейшего наблюдения или лечения. Обычно назначаются дополнительные обследования в виде рентгенографии с контрастированием, КТ или МРТ, урографии и дуплексное сканирование сосудов почек, чтобы определить сосуды почек, также показана цистоскопия.
Не менее важно проведение целого ряда анализов, которые отражают функционирование почек и наличие инфекции. К ним относят клинические анализы мочи, мазки с уретрального канала и бакпосев мочи, биохимию мочи
По мере роста и развития малыша ему проводят обследования для оценки функций почек в динамике или же контрольные исследования, чтобы определить эффективность лечебных мероприятий.
О враче
Запишитесь на прием к врачу урологу-андрологу высшей категории – Клокову Андрею Николаевичу уже сегодня. Мы сделаем все, чтобы принять вас как можно быстрее. Клиника Радуга расположена в Выборгском районе Санкт-Петербурга, всего в нескольких минутах ходьбы от станций метро Озерки, Проспект Просвещения и Парнас. Смотрите карту проезда.
Можно доверять! Данная статья проверена врачом и носит общий информационный характер, не заменяет консультацию специалиста. Для рекомендаций по диагностике и лечению необходима консультация врача.
Автор статьи: Клоков Андрей Николаевич
Уролог-андролог, врач высшей категории
Стаж: 20 лет
Консультация уролога — 1200 руб.
или звоните
Все ли виды удвоения видны на УЗИ
Иногда расширенные чашечки и лоханки не видны, а об имеющемся удвоении можно догадаться по увеличенному органу. Размер почки в норме составляет в длину 11-12 см, в ширину – 5-6 см и в толщину – 3-4 см. Двойные органы, как правило, больше.
Иногда об аномалии свидетельствует наличие перемычки между двумя сегментами, но такая особенность бывает не всегда. На УЗИ позволяет хорошо разглядеть почки наполненный мочевой пузырь. В этом случае врачу удается увидеть две лоханки, что свидетельствует о почечном удвоении.
Поэтому само по себе наличие лишних почек без нарушения функции ничем не грозит. Пациенту нужно понять, что у него есть определенные особенности, практически не влияющие на качество жизни.
При появлении отклонений от нормы в биохимическом анализе крови или обследовании мочи, а также при наличии жалоб нужно обратиться к урологу, обследоваться и лечиться. Терапия почечных патологий в этом случае проводится по общей схеме.