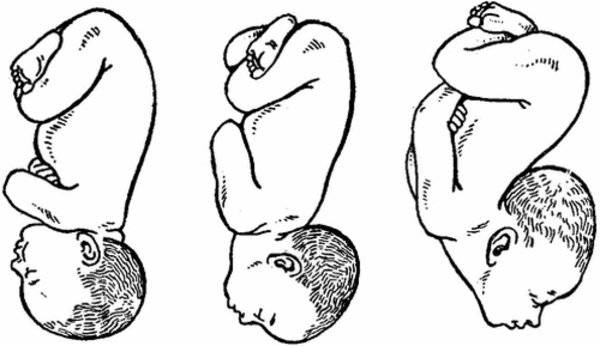
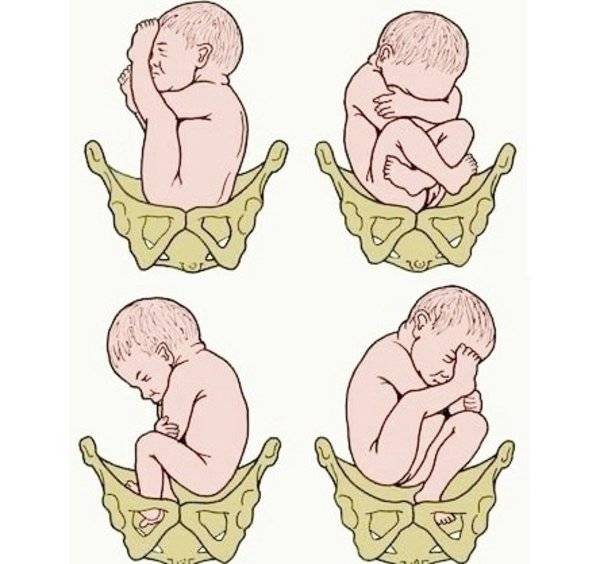
Чем особенно
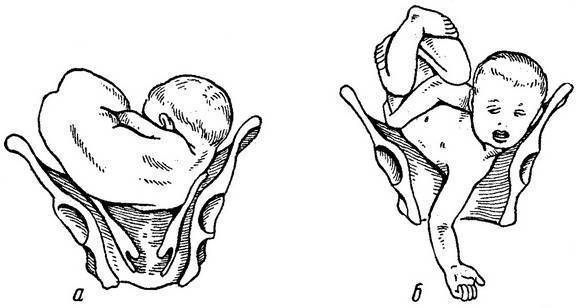
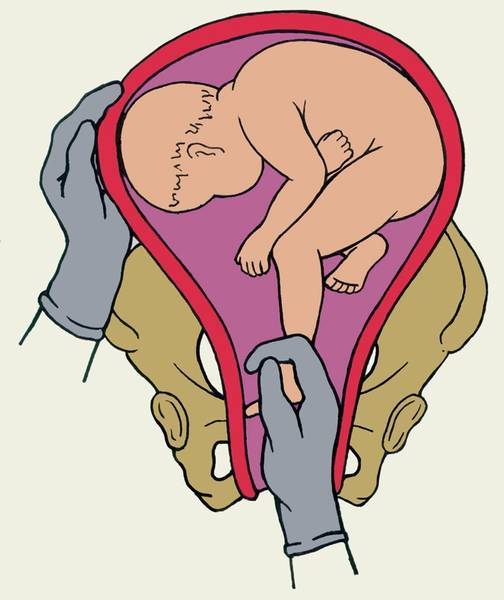
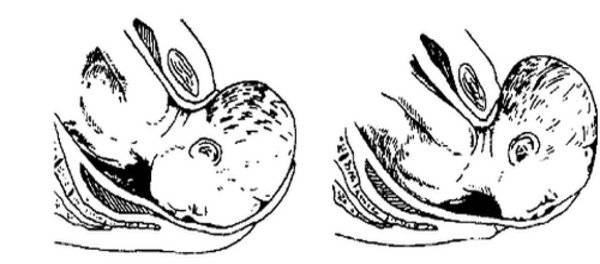
Под определением «тазовое предлежание» понимается неправильное расположение ребенка в полости матки, при котором тазовая часть тела малыша предлежит ко входу в матку.
В зависимости от части тела, которая предлежит данная патология подразделяется на виды:
- частично ягодичное;
- ножное;
- смешанное.
Ребенок может изменить свое положение внутри матки до 32 недели беременности. На более позднем сроке малышу становится трудно поворачиваться из-за крупных размеров.
Причин для возникновения данной патологии достаточно много. К ним относятся:
- несколько плодов в матке;
- недостаточное количество амниотической жидкости;
- многоводие;
- внутриутробные пороки развития ребенка;
- патологии и аномалии строения матки и половых путей женщины;
- разнообразные плацентарные патологии;
- наличие кесарева сечения в прошлом.
Диагностика
Перед началом проведения наружного акушерского поворота необходимо пройти комплексное обследование. Оно включает в себя следующие процедуры:
- ультразвуковое исследование;
- КТГ;
- общий клинический анализ крови;
- анализ крови на групповую и резусную совместимость.
Ультразвуковое исследование позволяет определить следующие параметры:
- внутриутробное положение ребенка;
- количество амниотической жидкости;
- место прикрепления и локализация плаценты.
В случае, когда оба родителя ребенка имеют отрицательный резус-фактор женщине необходимо сделать инъекцию иммуноглобулина.
На протяжении всей процедуры врачи ведут контроль за состоянием сердечного ритма ребенка.
Перед процедурой обязательно необходимо опорожнить кишечник и мочевой пузырь. Накануне процедуры отказаться от избыточного количества еды.
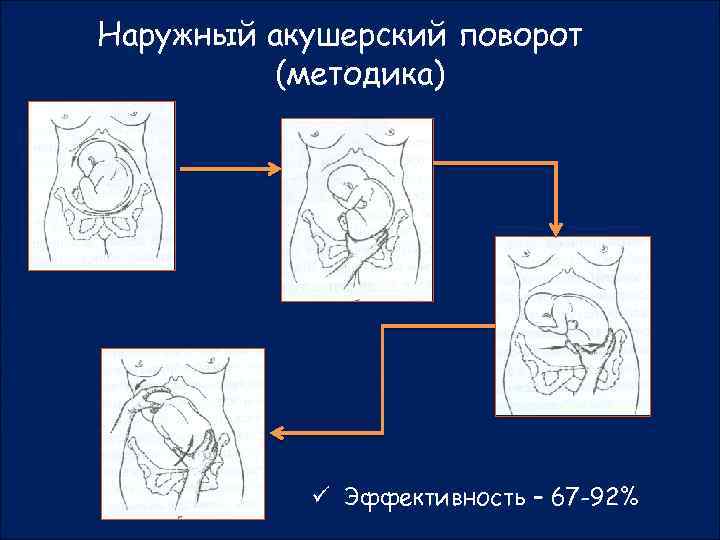
Когда проводят наружный акушерский поворот?
Если на УЗИ было установлено неправильное положение плода, существует ряд мер, которые могут перевести его в головное предлежание без медицинского вмешательства. Беременной рекомендуют выполнение специальной гимнастики, упражнения на фитболе, занятия плаванием или аквааэробикой. Полноценная физическая активность стимулирует ребенка занять благоприятное для родов положение.
Среди рекомендуемых упражнений можно выделить нахождение в течение 15 минут в коленно-локтевой позиции по несколько раз в день и быстрые перевороты с боку на бок с промежутками в 10 минут. Однако, как показывает практика, подобные упражнения не отличаются очень высокой эффективностью.
Следует учитывать противопоказания к корригирующей гимнастике – угроза преждевременных родов, низкое прикрепление плаценты, узкий таз, поздний токсикоз, повышенное артериальное давление.
Корригирующая гимнастика при тазовом предлежании плода
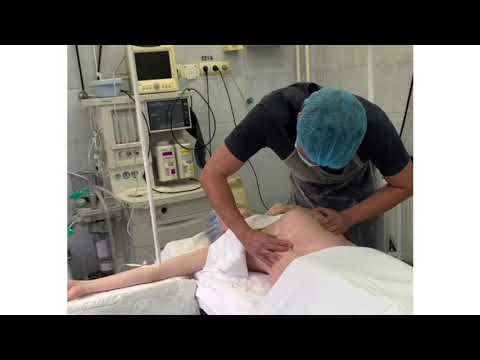
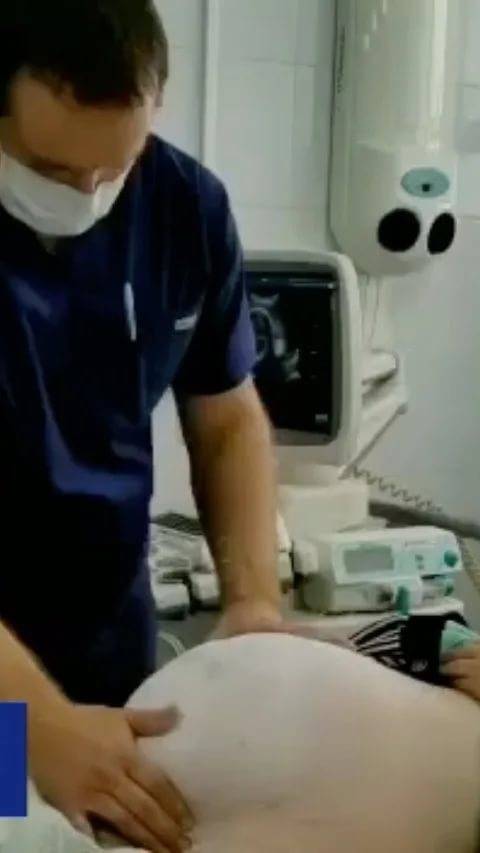
Если предлежание к 34-35-й неделе осталось неизменным, один из выходов в сложившейся ситуации – это применение наружного акушерского поворота. Данная техника известна давно, но на протяжении многих лет применялась довольно редко, поскольку, не желая рисковать, многие врачи предпочитали проводить кесарево сечение. Современное оборудование сделало возможным контроль и наблюдение за состоянием матери и плода во время проведения поворота, что стало причиной того, что медики все чаще возвращаются к данном методу и отказываются от проведения оперативного вмешательства.
Наружный акушерский поворот должен осуществляться врачом в условиях стационара.
Процедура может быть осуществлена только при наличии следующих условий:
- один плод массой не более 3700 г;
- целостность плодного пузыря;
- нормальное количество околоплодных вод;
- отсутствие повышенного или пониженного тонуса матки;
- размер таза женщины соответствует норме;
- удовлетворительное состояние женщины и отсутствие аномалий внутриутробного развития плода.
Процедуру проводят только при оснащении операционной УЗИ-аппаратурой и при наличии возможности оказать экстренную медицинскую помощь в случае непредвиденных обстоятельств.
Возможные осложнения
При производстве наружного акушерского поворота возможны следующие осложнения:
1. Начавшаяся асфиксия плода. Операцию следует прекратить. Провести лечение внутриутробной асфиксии плода.
2. Преждевременная отслойка нормально расположенной плаценты. Акушерский поврот следует прекратить, тщательно следить за состоянием беременной и плода. При нарастании явлений — срочное кесарево сечение.
3. Появление признаков разрыва матки. Манипуляции следует прекратить. При установлении диагноза разрыва матки показано срочное чревосечение.
При выполнении наружно-внутреннего (комбинированного) поворота плода также возможны осложнения:
1. При вскрытии плодного пузыря может выпасть петля пуповины. При этом осложнении поворот продолжают, стараясь не прижать пуповину. Вслед за поворотом (при полном раскрытии зева) тут же извлекают плод.
2. Введению руки в полость матки препятствует спазм внутреннего зева. Это осложнение может возникнуть и после того, как рука введена в матку. В данном случае необходимо руку оставить в матке без движения, углубить наркоз и ввести под кожу роженицы 1 мл 0,1% раствора сульфата атропина. Если эти мероприятия не помогают и спазм продолжается, акушер должен вывести руку из матки и отказаться от дальнейших попыток произвести поворот.
3. Вместо ножки выведена ручка. В таком случае на выпавшую ручку надевают петлю из марлевого бинта. Помощник отводит ручку с петлей в сторону головки, а акушер вторично вводит руку в матку, разыскивает и захватывает ножку и производит поворот.
4. Поворот не совершается вследствие недостаточной подвижности плода. В таком случае прекращают все манипуляции во избежание разрыва матки и роды ведут в дальнейшем в зависимости от особенностей их течения.
5. Самым опасным осложнением во время производства акушерским поворотом является разрыв матки (см. Роды), который обычно наступает, когда операцию совершают при недостаточной подвижности плода или извлечение его производят при неполном раскрытии наружного зева шейки матки. Профилактика этого тяжелого осложнения должна заключаться в точном соблюдении условий, необходимых для производства операции поворота.
См. также Акушерские операции, Беременность, Роды.
ИСКУССТВЕННЫЙ АБОРТ
Искусственный
аборт – прерывание беременности по желанию женщины – разрешен до 12 нед
беременности. Осложнения, связанные с абортом, в эти сроки меньше, чем в
большие, но и они не исключены. После аборта возможно: бесплодие,
гормональные нарушения, осложненное течение последующих родов.
В более поздние сроки беременности (с 13 до 22 нед) так называемые поздние аборты осуществляются только по медицинским или социальным показаниям.
Медицинские показания
заключаются в психических заболеваниях матери или отца, при которых
беременность противопоказана. При других заболеваниях медицинские
показания к прерыванию беременности устанавливаются комиссией в составе
акушера-гинеколога, врача той специальности, к которой относится
заболевание беременной, и руководителя амбулаторно-поликлинического или
стационарного учреждения.
Социальные показания для искусственного прерывания беременности:
• беременность в результате изнасилования;
• пребывание женщины в местах лишения свободы;
• инвалидность мужа I-II группы или смерть мужа во время беременности.
В
ранние сроки беременности (до 12 нед) можно удалить плодное яйцо
одномоментно. При позднем аборте (после 13 нед) используются другие
методы прерывания беременности (см. операции прерывания беременности).
Чем меньше срок беременности, на котором она прерывается, тем менее
выражены последующие гормональные нарушения. Однако прерывание
беременности в любом сроке может сопровождаться осложнениями, которые
трудно предвидеть и избежать (к ним, помимо указанных, относятся
воспалительные заболевания, бесплодие, нарушение менструального цикла и
т.д.). Всем пациенткам, особенно нерожавшим, имеющим резус-отрицательную
кровь, следует разъяснять вред аборта.
КЕСАРЕВО СЕЧЕНИЕ
Кесарево
сечение (caesarean section) – хирургическая операция, при которой
рассекают беременную матку и извлекают плод и послед. Кесарево сечение
долго представляло чрезвычайно большую опасность для жизни и здоровья
матери, так как часто сопровождалось кровотечением и инфекционными
осложнениями вплоть до сепсиса и смерти женщины. Эту операцию
производили только по жизненным показаниям со стороны матери.
Кесарево
сечение небезопасно и в настоящее время, но материнская смертность и
заболеваемость стали гораздо ниже благодаря усовершенствованию техники
операции, использованию синтетического шовного материала, адекватного
обезболивания и применения антибиотиков широкого спектра действия.
Хирургический
доступ при кесаревом сечении чаще всего абдоминальный, т.е.
брюшностеночный и крайне редко при малых сроках беременности –
влагалищный.
АБДОМИНАЛЬНОЕ КЕСАРЕВО СЕЧЕНИЕ
Абдоминальное кесарево сечение,
как правило, применяют для родоразрешения при жизнеспособном плоде.
Иногда его производят с целью прерывания беременности по медицинским
показаниям в малые сроки (17-22 нед), и тогда его называют малым
кесаревым сечением.
Что чувствует малыш и не опасна ли для него процедура?
Отвечая на этот вопрос, стоит обратить внимание, что сам по себе наружный акушерский поворот в первую очередь и проводится для малыша – чтобы он избежал операции кесарева сечения или родов в нефизиологичном тазовом предлежании. Во время наружного акушерского поворота у ребёнка может быть замедление пульса (брадикардия) – в этом случае врачи прервут процедуру
В крайне редких случаях могут произойти и другие не совсем приятные явления – например, излитие околоплодных вод или отслойка плаценты. Тогда немедленно будет проведено кесарево сечение – именно поэтому наружный акушерский поворот считается исключительно стационарной процедурой, чтобы рядом всегда была готова операционная
Во время наружного акушерского поворота у ребёнка может быть замедление пульса (брадикардия) – в этом случае врачи прервут процедуру. В крайне редких случаях могут произойти и другие не совсем приятные явления – например, излитие околоплодных вод или отслойка плаценты. Тогда немедленно будет проведено кесарево сечение – именно поэтому наружный акушерский поворот считается исключительно стационарной процедурой, чтобы рядом всегда была готова операционная.

А при сомнениях будущей маме важно подумать вот на чем:
– частота экстренных кесаревых сечений после наружного акушерского поворота составляет не больше 0,5%,
– проводится наружный акушерский поворот в те сроки беременности, когда ребёнок в любом случае уже родится доношенным,
– наружный акушерский поворот в определённых случаях – это единственный способ для малыша появиться на свет максимально физиологичным путём и снизить риск родовых или операционных осложнений, которые после родов придётся компенсировать долгие месяцы и иногда даже годы.
АКУШЕРСКИЕ ЩИПЦЫ
Акушерские щипцы (forcepsobstetrician)
предназначены для извлечения живого доношенного или почти доношенного
плода за головку при необходимости срочно закончить второй период родов.
Акушерские
щипцы были изобретены П. Чемберленом (P. Chamberlen, Англия) в конце
XVI столетия. Изобретение долго держалось в большом секрете. Спустя 125
лет (1723), щипцы были созданы вторично Пальфином (J. Palfyn, Франция) и
немедленно обнародованы Парижской медицинской академией, поэтому
изобретателем щипцов справедливо считается Пальфин.
В
России щипцы впервые применил в Москве И.В. Эразмус в 1765 г. В
повседневную практику наложение акушерских щипцов внедрил основоположник
русского научного акушерства Нестор Максимович Максимович-Амбодик.
Русский
акушер Н.Н. Феноменов внес принципиальные изменения в английские щипцы
Симпсона, благодаря чему их ветви стали более по-движными (щипцы
Симпсона-Феноменова). Эти щипцы используются до настоящего времени.
В течение почти двух столетий наложение акушерских щипцов во всех развитых странах мира было широко распространенным.
В
России в конце XX века резко снизилась частота наложения акушерских
щипцов и в настоящее время она составляет 0,56-0,40%. Эта операция более
травматична для плода, чем своевременно проведенное кесарево сечение.
Нужно ли учить ребенка переворачиваться?

Мнения педиатров по этому вопросу разделились. Одни доктора утверждают, что грудничка обязательно нужно учить новым навыкам, иначе он будет отставать в развитии. Особенно это касается пухлых детей, которым не слишком комфортно переворачиваться на живот самостоятельно. Другие врачи успокаивают мам и пап, говоря что здоровый ребенок рано или поздно освоит новый навык. Это заложено в его природе, так стоит ли переживать?
Но если медицинская карта пестрит диагнозами, стоит попытаться помочь ребенку в освоении этой непростой задачи.
Тревожные факторы:
- перинатальное поражение нервной системы;
- заболевания позвоночника, мышечного аппарата, суставов;
- задержка физического развития, установленная педиатром
Если присутствует один или несколько указанных факторов, стоит начать заниматься с ребенком – и тем самым помочь ему в исследовании мира. При наличии любых сомнений нелишним будет посоветоваться с доктором.
В основе помощи малышу лежат два момента – массаж и гимнастика. Медикаментозная терапия назначается только при наличии показаний и после обследования у профильного специалиста.
Как научить ребенка переворачиваться с помощью массажа:
- Акцент на мышцы спины. Положите малыша животом на твердую и ровную поверхность. Начинайте поглаживать спинку легкими движениями, после чего постепенно переходите к растиранию ладонями и вибрациям (постукиванию). Не делайте резких и сильных движений – грудничку может быть больно.
- Массаж живота. Расположите малыша на спине. Большой палец поставьте выше пупка и начинайте описывать круги вокруг него. Постепенно увеличивайте радиус движения. В заключение сделайте несколько дугообразных движений от пупка к реберным дугам.
Массаж проводится только в том случае, если малыш здоров, доволен жизнью и не слишком сыт. Не делается массаж сразу после еды, в плохом настроении, во время болезни. Для облегчения скольжения рук нужно использовать массажное масло или детский крем. Продолжительность процедуры – 15 минут или до того момента, как ребенок начнет капризничать.
Как научить ребенка переворачиваться с помощью лечебной гимнастики:
- Подведите поочередно левую и правую ножку младенца к животу.
- Подведя вверх левую ногу, аккуратно переверните младенца на правый бок. Повторите с другой стороны.
- Предложите ребенку подержать вас за пальцы, слегка потяните вверх и в сторону.
- Положите малыша на бок и аккуратно подтолкните так, чтобы он перевернулся на живот.
Чтобы заинтересовать ребенка, можно поставить перед ним игрушку – рядом, но так, чтобы он не сразу дотянулся. Желание поймать яркий предмет заставит младенца совершать активные движения и научит переворачиваться.
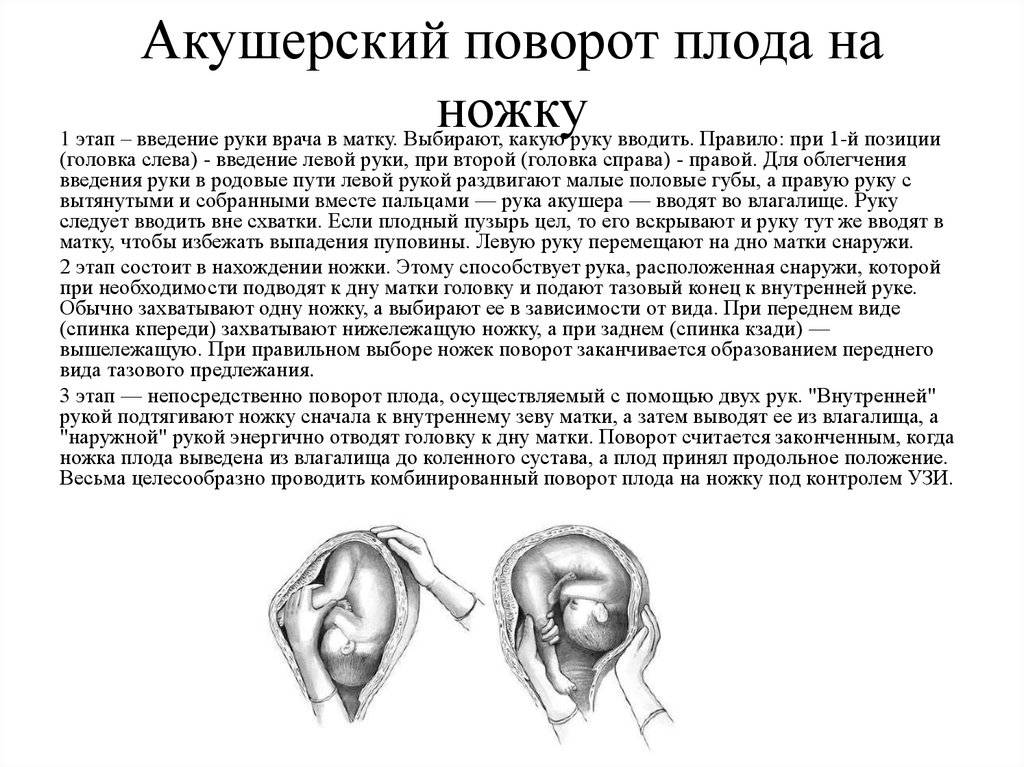
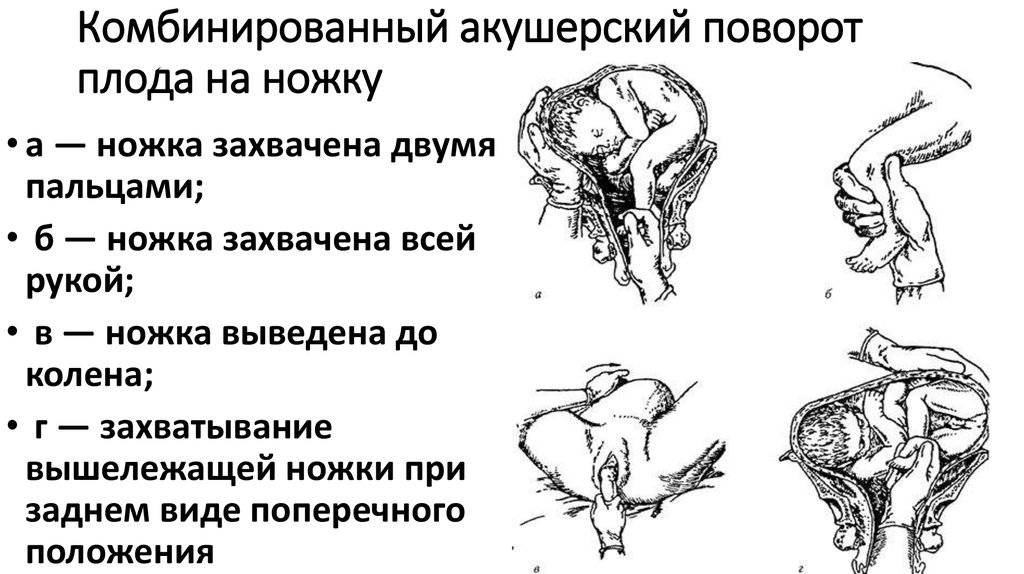
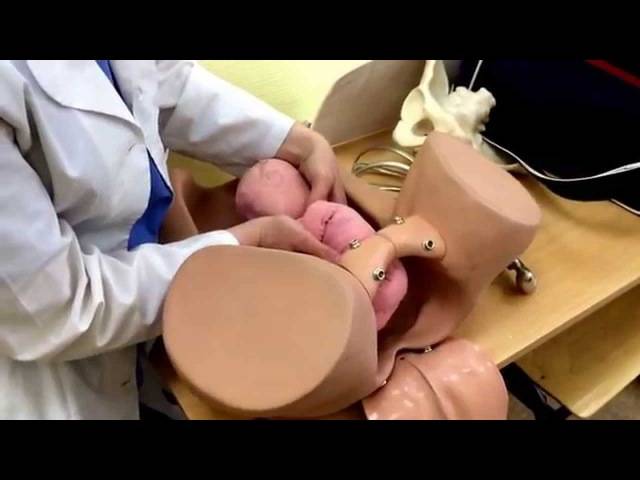
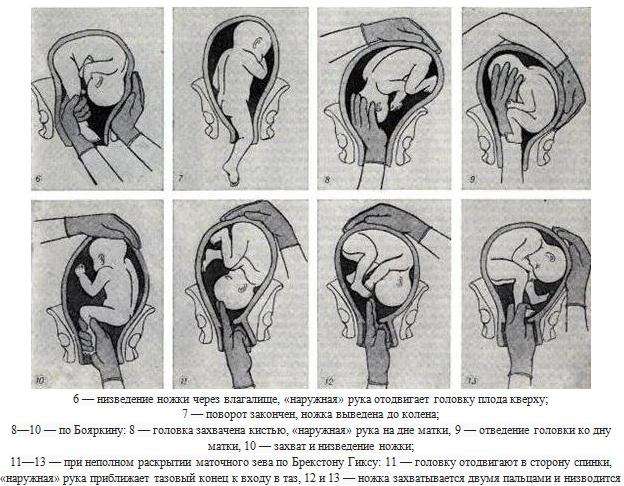
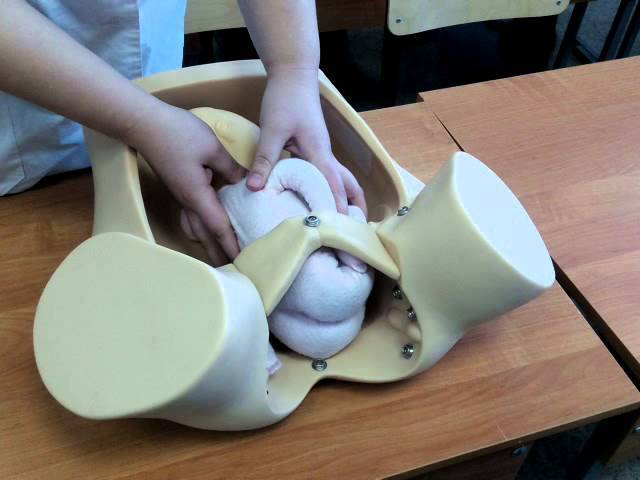
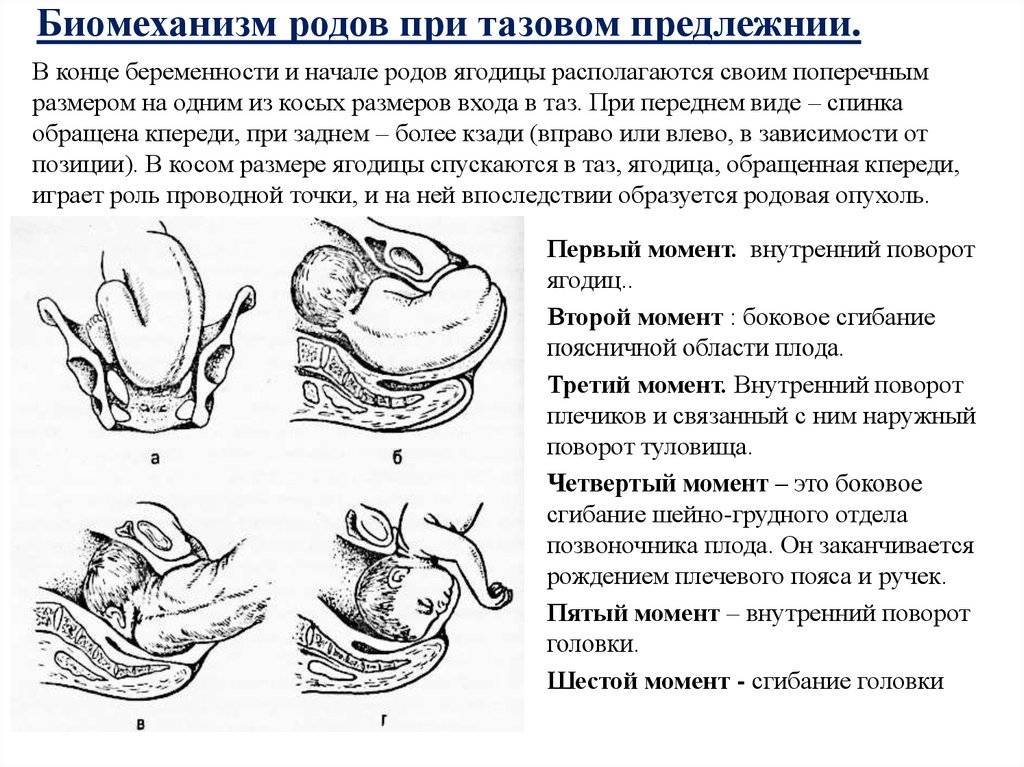
ОПЕРАЦИИ, ИСПРАВЛЯЮЩИЕ НЕПРАВИЛЬНЫЕ ПОЛОЖЕНИЯ ПЛОДА (АКУШЕРСКИЙ ПОВОРОТ)
Акушерский поворот (versioobstetrica) направлен на изменение неправильного положения плода на продольное.
Различают
наружный поворот и комбинированный наружно-внутренний поворот, который в
свою очередь делится на поворот на ножку при полном раскрытии шейки
матки – классический и поворот на ножку при неполном раскрытии шейки
матки – поворот по Брекстон-Гиксу.
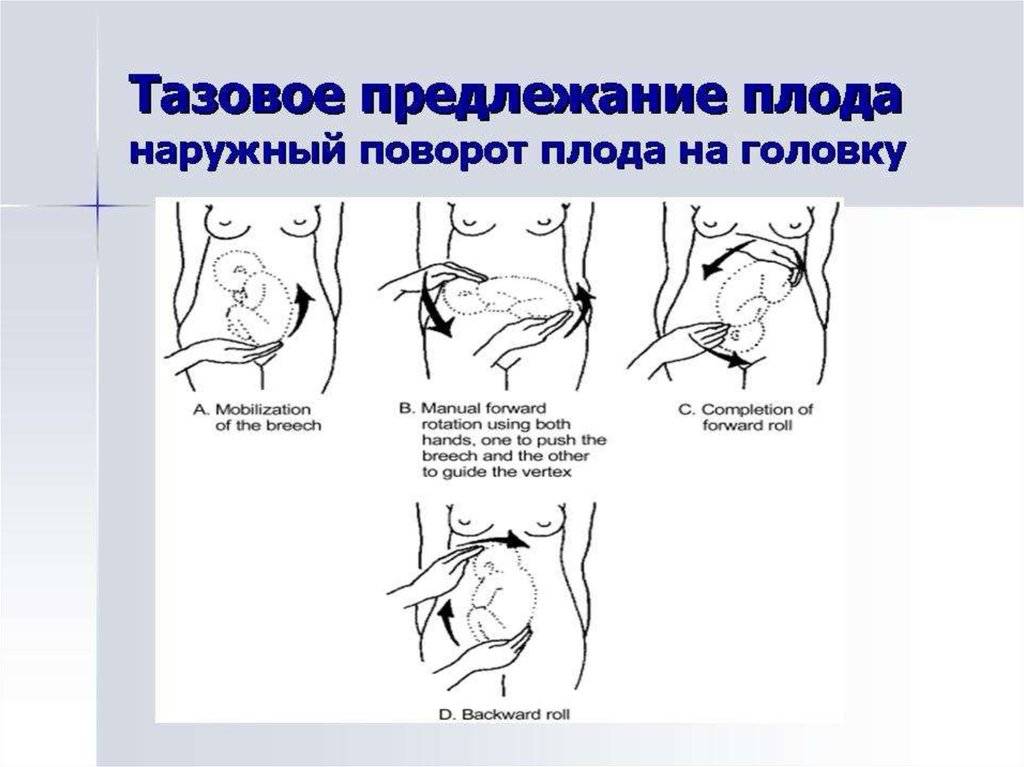
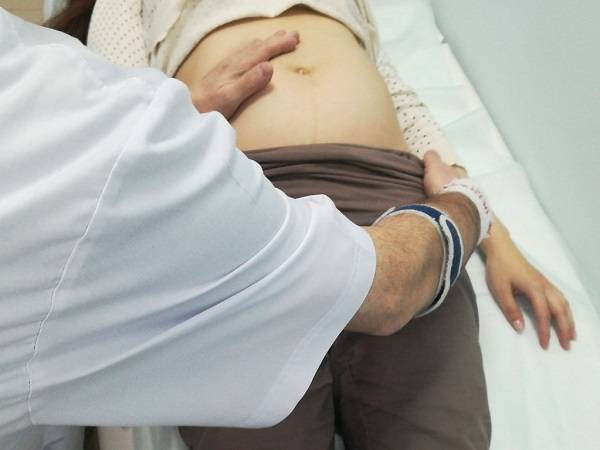
Наружный акушерский поворот
плода производится при поперечном или косом его положении на головку
или тазовый конец. При тазовом предлежании поворот производится на
головку.
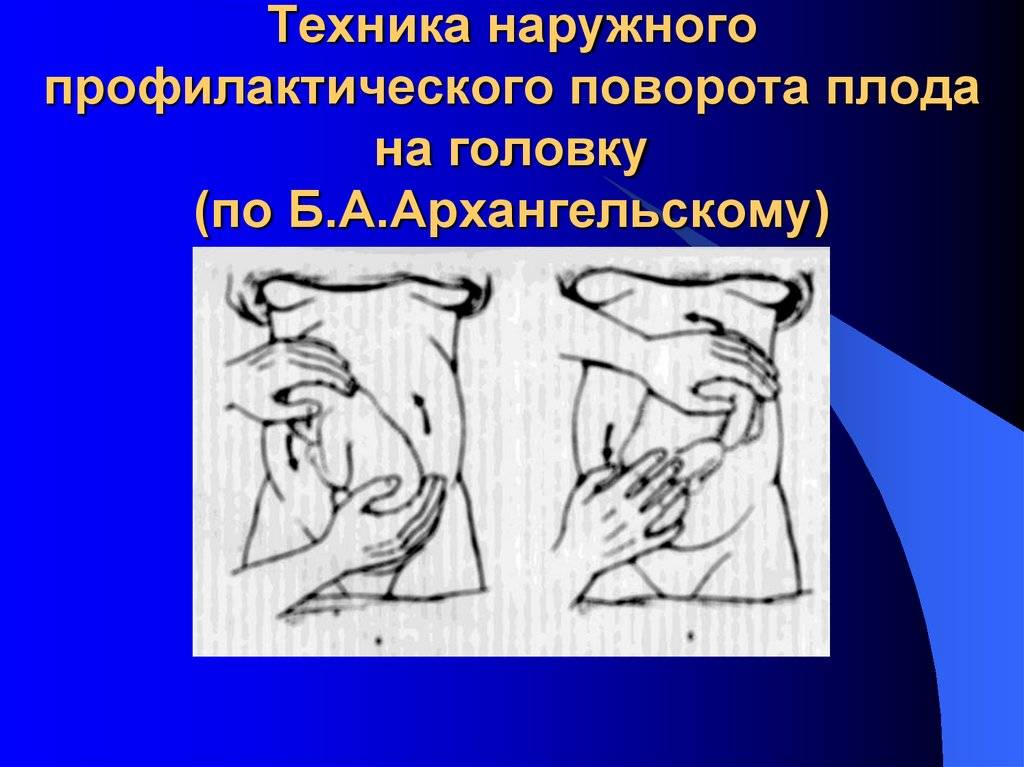
Наружный акушерский поворот на головку при
тазовом предлежании предложен Б.А Архангельским (1941) и обрел сначала
сторонников, а затем противников, так как при этом наблюдались
осложнения – преждевременная отслойка нормально расположенной плаценты,
преждевременные роды.
В последние годы в связи с
внедрением в практику УЗИ и b-адреномиметиков возродился интерес к
наружному акушерскому повороту на головку. УЗИ дает возможность
проследить за перемещением плода, а введение b-адреномиметиков
способствует расслаблению мускулатуры матки.
При
выполнении наружного акушерского поворота необходимо четко определить
расположение плода в матке с помощью УЗИ и убедиться в:
– удовлетворительном состоянии беременной и плода;
– подвижности плода в матке;
– наличии одного плода;
– нормальном расположении плаценты;
– нормальных размерах таза.
Наружный акушерский поворот
Наружный акушерский поворот производится при отсутствии эффекта от дородового исправления аномалий положения и предлежания плода методом физических упражнений, предложенным И. И. Грищенко, А. Е. Шулешовой и И. Ф. Диканем.
Наружный акушерский поворот на головку
производят с учетом позиции плода по методике Б. А. Архангельского или без учета позиции, считаясь лишь с легкостью перемещения плода – по Виганду. По мнению большинства акушеров, уточнение вида и позиции плода является одним из непременных условий для наружного акушерского поворота.
Показания: поперечное или косое положение плода, тазовое предлежание. Условия: беременность 35-36 недель, хорошая подвижность плода, податливость брюшной стенки, нормальные размеры таза или отсутствие значительного сужения его, благоприятное состояние матери и плода.
Противопоказания: преждевременные роды и мертворождения в анамнезе, послеоперационные рубцы на матке, токсикозы и кровотечения при данной беременности, аномалии развития и опухоли матки, сужения таза (второй степени и ниже), маловодие, многоводие, крупный плод, многоплодная беременность.
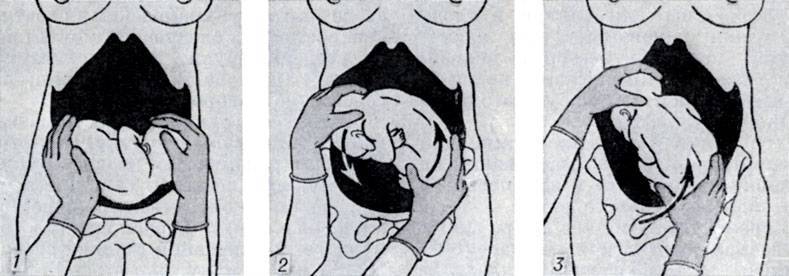
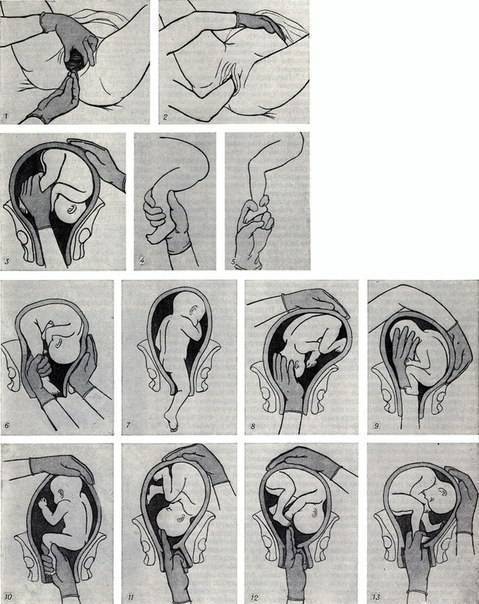
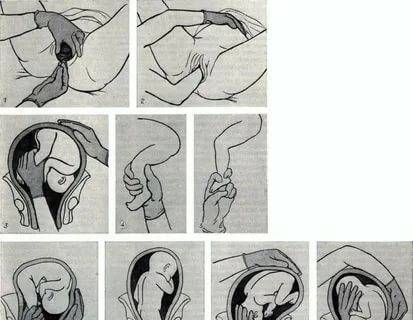
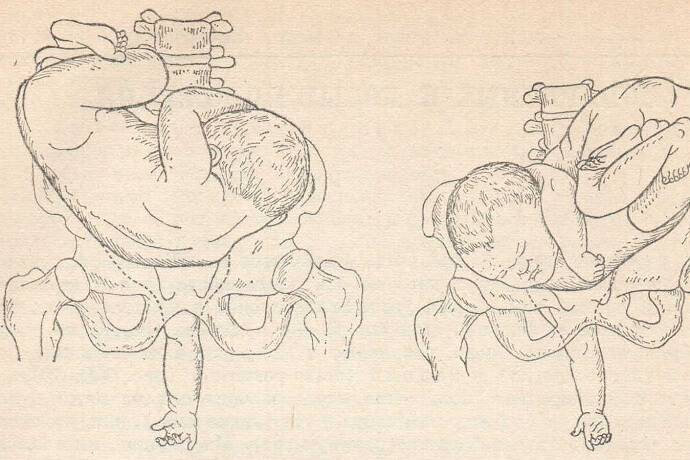
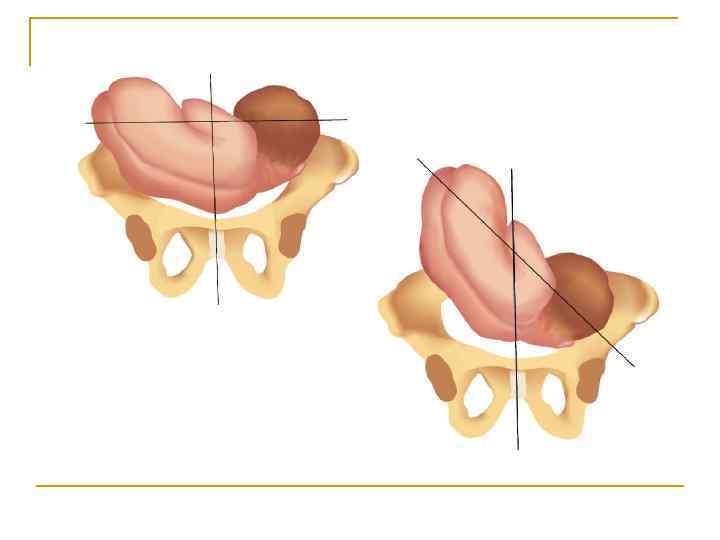
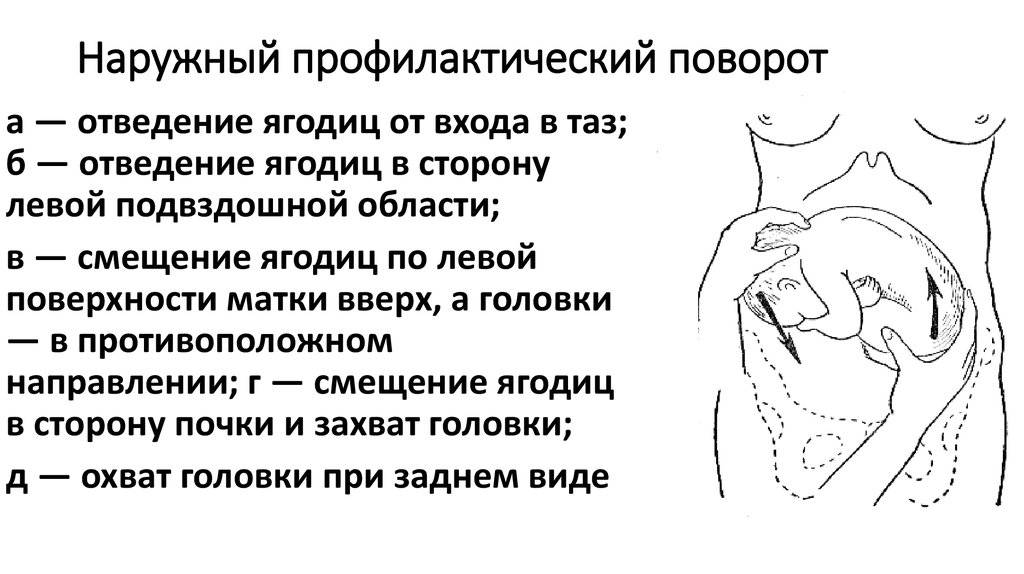
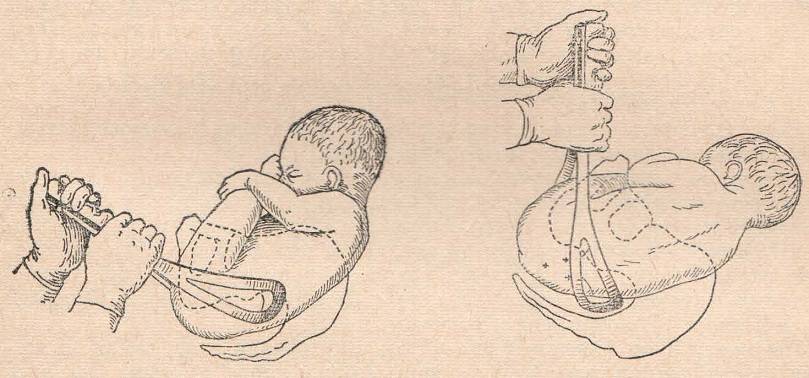
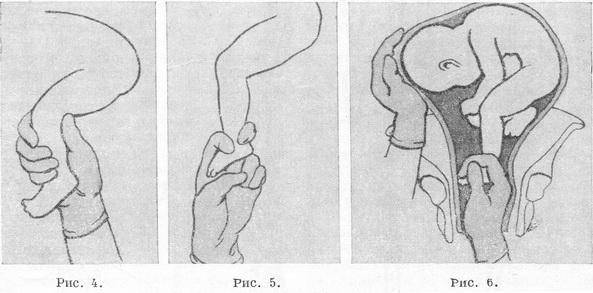
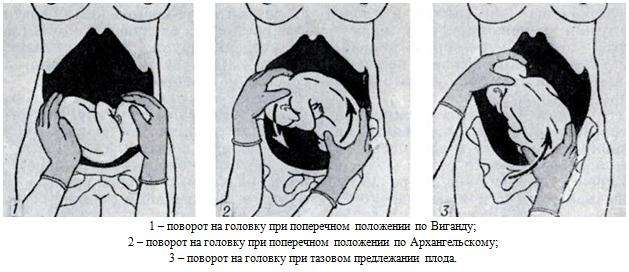
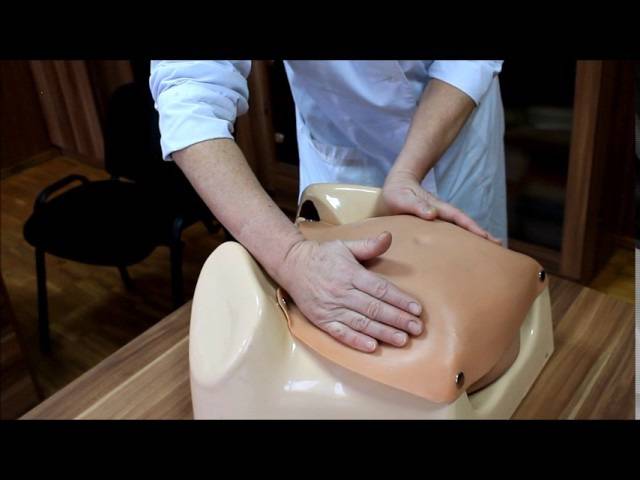
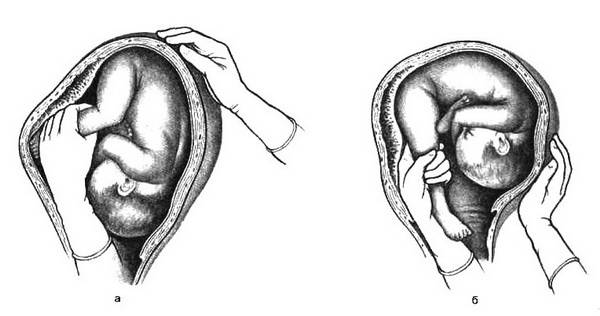
Наружный (профилактический) поворот по Виганду при поперечном и косом положении плода. Беременной опорожняют мочевой пузырь и укладывают ее на жесткую кушетку на спину с согнутыми в коленях ногами. Акушер кладет обе руки плашмя на живот беременной таким образом, чтобы одна рука обхватывала головку плода, другая – ягодицы (рис. 1, 1). Одновременным воздействием на головку и ягодицы, руководствуясь исключительно легкостью перемещения, без учета позиции плода, последний постепенно переводят в продольное положение. Головку оттесняют ко входу в малый таз, а ягодицы – ко дну матки.
Наружный (профилактический) поворот по Архангельскому
при поперечном и косом положении плода. Беременной женщине под кожу вводят 1 мл 1% раствора промедола, опорожняют мочевой пузырь, укладывают на твердую кушетку, предлагают согнуть ноги. Врач садится справа лицом к беременной, точно определяет позицию плода, после чего одной рукой обхватывает головку сверху, другой – тазовый конец плода снизу. При переднем виде поперечного положения плода, когда спинка его обращена ко дну матки, осторожными движениями головку смещают ко входу в малый таз, тазовый конец плода – ко дну матки (рис. 1, 2). В случае, когда спинка плода обращена ко входу в малый таз, поворот производят на 270°, для этого сначала смещают ягодицы ко входу в малый таз, а головку – ко дну матки. Затем из ягодичного предлежания плод переводят в головное.
Общим правилом наружного поворота по Архангельскому при всех видах и позициях (при косых и поперечных положениях) плода является смещение ягодиц в сторону спинки, спинки – в сторону головки, головки – к брюшной стенке плода.
При выполнении указанных технических приемов плод после поворота оказывается в переднем виде. Архангельский считает, что при такой технике плод, сохраняя правильное членорасположение и форму овоида, остается в положении сгибания, что наиболее благоприятно для вращения его в полости матки.
Наружный профилактический поворот плода на головку при тазовых предлежаниях.
Неблагоприятный прогноз при тазовых предлежаниях для матери и плода послужил основанием для применения профилактического исправления тазового, предлежания во время беременности путем наружного поворота на головку.
Условия и противопоказания для поворота из тазового предлежания на головку те же, что и для поворота при поперечном положении.
Беременной женщине опорожняют кишечник, непосредственно перед операцией – мочевой пузырь и укладывают ее на мягкую кушетку на спину. Врач садится справа от нее. Детально определяет позицию и вид плода.
Техника поворота: очень бережно манипулируя одновременно обеими руками, отодвигают ягодицы от входа в малый таз ко дну матки, в сторону спинки плода, а головку – ко входу в таз, в сторону брюшной стенки плода (рис. 1, 5).
После операции наружного поворота не исключена возможность рецидива, поэтому необходимо закрепить продольное положение плода. С этой целью Архангельский предложил особый бандаж в виде ленты шириной 10 см, который фиксируют на животе беременной на уровне пупка или несколько ниже него; это способствует увеличению вертикального и уменьшению горизонтального диаметра матки. Бандаж не следует снимать в течение 1-2 недель для исключения возможности перехода плода в поперечное положение.
Удержание продольного положения плода после наружного поворота на головку можно произвести при помощи двух валиков, скатанных из простынь, положенных по обеим сторонам плода, с последующим бинтованием живота.
Комплекс упражнений при тазовом предлежании
Существует большое количество упражнений, которые могут помочь перевернуть плод в тазовом предлежании таким образом, чтобы он занял правильное положение, позволяющее женщине рожать без каких-либо осложнений. Чтобы делать их правильно, нужно руководствоваться видео-уроками. Такая мера является обязательной. Если сделать хотя бы одно неверное движение, можно серьезно навредить малышу.
Методика И. Ф. Диканя
Для переворота ребенка из тазового предлежания в правильную позу хорошо зарекомендовали себя простые в исполнении упражнения Диканя. Начинать выполнять их нужно незадолго до родов, а именно с 29 недели гестации. Данная методика предполагает попеременное нахождение в лежачем положении в течение 10 минут на твердой поверхности на каждом боку. При этом рекомендуется делать не менее 3-4 подходов. Гимнастику следует выполнять на протяжении полутора недель по 4 раза в день на голодный желудок.
Метод В. В. Фомичевой
Для переворота малыша в головное положение беременным женщинам рекомендуется методика Фомичевой. Эти упражнения следует делать 2 раза в день в течение 20-25 минут. Прежде чем начать заниматься, необходимо размяться, походив на носках и пятках по комнате.
В таблице представлена подробная информация о том, как выполнять данный тип гимнастики.
Название упражнения
Описание
Количество повторов, раз
Наклоны
Стоя прямо с расставленными ногами на вдохе прогнуться назад, на выдохе наклониться вперед.
5
Разведение рук
Расставив ноги на ширине плеч и уперев руки в бока, глубоко вдохнув развести их в стороны. При повороте корпуса влево и вправо на выдохе свести их.
3-4
Подъем ног
Опираясь на спинку стула поочередно поднимать согнутые в коленях ноги, немного отводя их в стороны. При этом нужно коснуться руки.
2-3
Наклоны
Стоя прямо, одним коленом опереться на стул, разведя руки в стороны
Медленно вдохнув, повернуть таз влево и вправо, на выдохе осторожно наклониться.
3
Сгибание ног
Лежа на правом боку, на вдохе согнуть левую ногу сбоку живота. На выдохе разогнуть ее
Повторить то же самое на другом боку.
4-5
Выгибание спины
Встав на четвереньки и округлив спину, на вдохе прижать подбородок к груди. На выдохе выпрямиться.
10
Поднятие таза
Лежа на спине и оперевшись на стопы и затылок, на вдохе приподнять ягодицы, на выдохе опустить.
3-5
Комплекс упражнений по Блохиной
Чтобы перед родами ребенок успел занять в утробе матери головное положение, выполнять эти упражнения необходимо с 32-недельного срока гестации. Заниматься рекомендуется не раньше чем через 1,5 часа после еды. Все упражнения данного комплекса выполняются в коленно-локтевой позе: (подробнее в статье: коленно-локтевая позиция для беременных)
- Глубоко вдыхать воздух и медленно выдыхать. Повторить 5 раз.
- Поднять и отвести в сторону выпрямленную в колене ногу. Дотронувшись ее носком до пола, занять исходную позицию. Сделать то же самое с другой ногой. Повторить 3 раза.
- Медленно наклонить корпус вниз, на выдохе прикасаясь к кистям рук подбородком. Повторить 5 раз.
- Выдохнув, опустить голову и округлить спину. На вдохе прогнуть ее в поясничной области, подняв голову вверх. Сделать 4 повтора.
Метод Е. В. Брюхиной
Из тазового предлежания плод переворачивается в правильное положение всего за 2-3 недели регулярного выполнения упражнений по методике Брюхиной. К данному комплексу рекомендуется приступать с 32 недели гестации. При этом прекращать занятия следует до наступления 38-недельного срока. В таблице представлена подробная информация о том, что собой представляет этот вид гимнастики.
| Наименование упражнения | Описание | Продолжительность упражнения, минуты | Особые указания |
| Повороты | Лежать на том боку, куда смещена головка плода, разместив для удобства между коленями небольшую подушку. Затем сменить положение. | 10 | Выполнять упражнения рекомендуется 2-3 раза в день перед приемом пищи или не ранее, чем через 1,5 часа после еды. Движения должны быть плавными. При появлении дискомфорта немедленно прекратить занятие. |
| Поднятие таза | Лежать на спине, подложив свернутое полотенце под поясницу таким образом, чтобы таз возвышался над головой на 20-30 см. | 15 | |
| Выгибание спины | Опираясь на колени и локти, прижать подбородок к груди и выгнуть спину, зафиксировать это положение. |
Исходы операции наложения акушерских щипцов
Примененная своевременно, технически правильно, по установленным показаниям, с соблюдением надлежащих условий, правил асептики и антисептики и при отсутствии противопоказаний, операция наложения полостных и выходных акушерских щипцов дает обычно возможность родоразрешения живым плодом без ущерба для здоровья роженицы. В отдельных случаях эта операция может быть причиной ряда осложнений: повреждений родового канала (разрывы шейки матки, стенок влагалища и промежности), травм плода (повреждения кожных покровов, вдавления костей черепа, парез лицевого нерва, внутричерепные кровоизлияния), послеродовых заболеваний инфекционного происхождения. Указанные осложнения могут быть обусловлены несоблюдением условий и техническими погрешностями при выполнении операции, но нередко они являются результатом того патологического состояния роженицы или плода, которое послужило показанием для наложения акушерских щипцов Редкие случаи мочеполового свища (см.) после операции наложения акушерских щипцов следует объяснять чрезмерной длительностью родового акта и запоздалым наложением их.
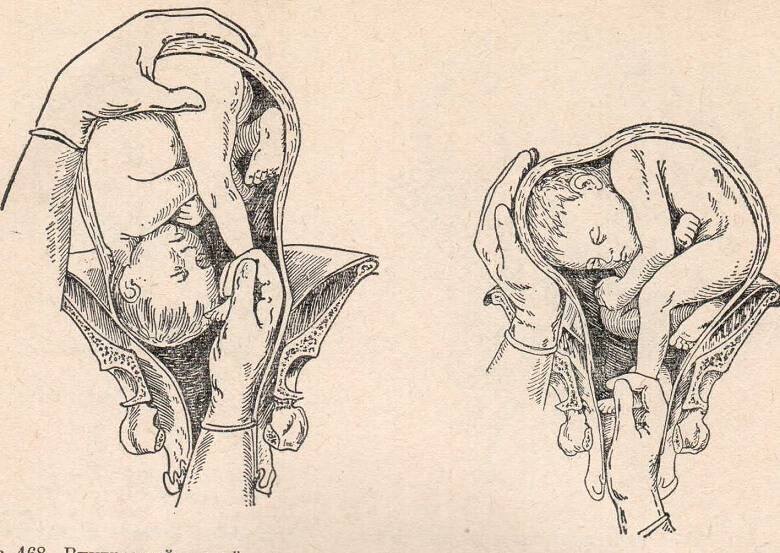
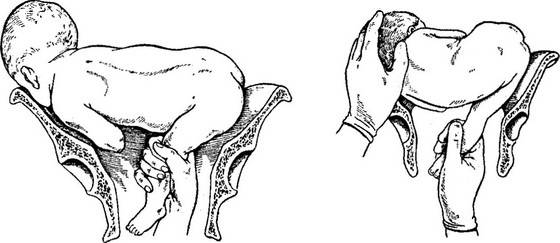
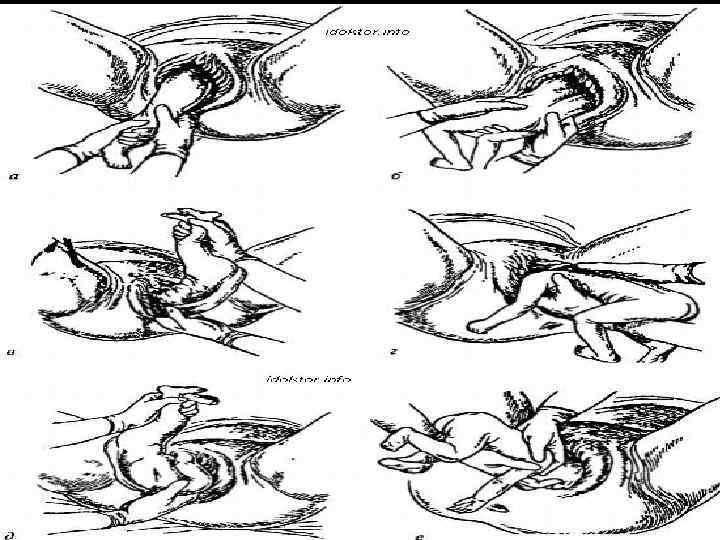
ИЗВЛЕЧЕНИЕ ПЛОДА ЗА ТАЗОВЫЙ КОНЕЦ
Извлечение
плода за тазовый конец производится при любом варианте тазового
предлежания в случае необходимости быстро закончить второй период родов,
когда упущена возможность для проведения кесарева сечения или после
комбинированного поворота плода на ножку. В зависимости от варианта
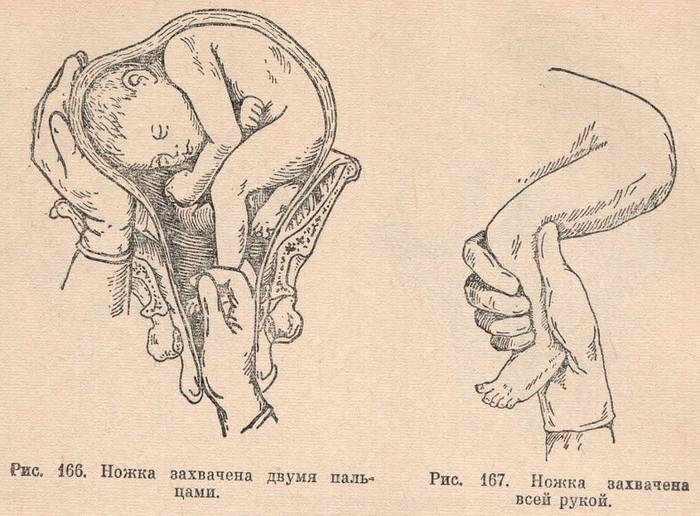
предлежания плода извлечение может быть проведено за ножку или две ножки
(ножное или ягодично-ножное), за паховой сгиб (чисто ягодичное).
Показания к операции:
•
преждевременная отслойка нормально расположенной плаценты и преили
эклампсия во втором периоде родов (тазовый конец в узкой части полости
малого таза);
• острая гипоксия плода во втором периоде родов (тазовый конец в узкой части малого таза);
• после классического поворота плода на ножку.
Условия для операции:
• полное раскрытие шейки матки;
• отсутствие плодного пузыря;
• соответствие размеров таза и последующей головки.
Нередко
извлечение плода за тазовый конец предпринимается на погибшем плоде.
При этом возможно высокое расположению предлежащей части –
ягодиц (над входом, во входе в малый таз).
Подготовка
к операции обычная для любой влагалищной операции: выпускается
катетером моча; наружные половые органы, внутренние поверхности бедер,
низ живота, влагалище обрабатываются дезинфицирующим раствором.
Обезболивание – ингаляционный наркоз или продолжающаяся регионарная анастезия.
Перед
операцией внутривенно роженице вводят один из спазмолитических
препаратов (1 мл 0,1% раствора атропина сульфата; 2 мл 2% раствора
но-шпы и т.д. с тем, чтобы не наступило спазма шейки матки вокруг шеи
плода после рождения туловища плода.
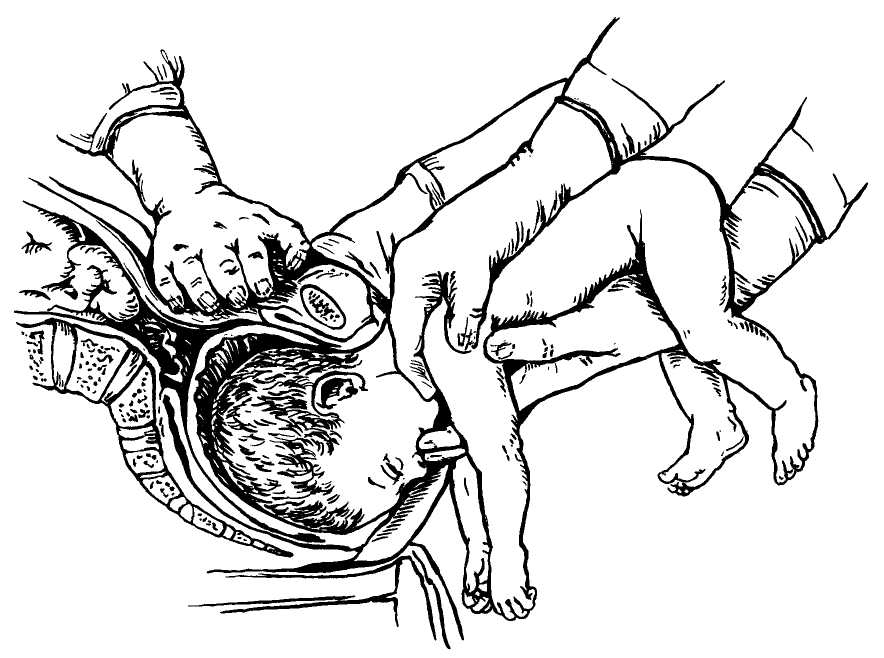
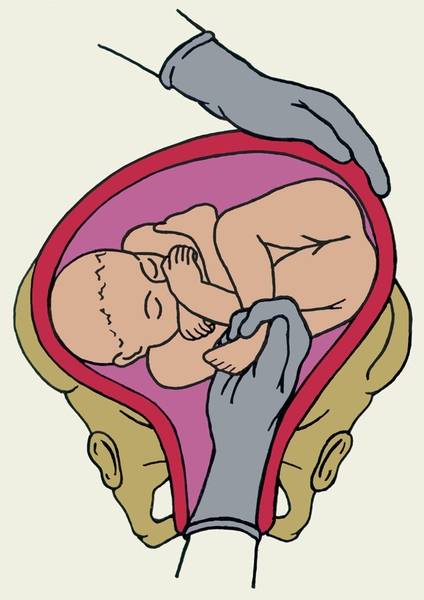
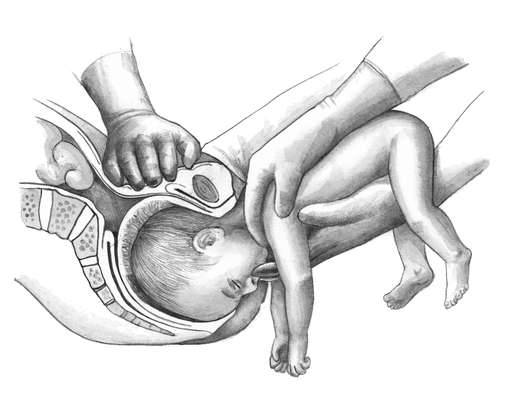
При извлечении плода за тазовый конец выделяют четыре этапа:
• захват ножки и извлечение плода до пупка;
• извлечение плода до угла лопаток;
• выведение плечевого пояса;
• выведение последуюшеи головки.
ПЛОДОРАЗРУШАЮЩИЕ ОПЕРАЦИИ
Плодоразрушающие
операции (эмбриотомия) направлены на искусственное уменьшение размеров
плода или его части для обеспечения рождения внутриутробно погибшего
плода. Операцию можно производить и на живом плоде при уродстве,
несовместимом с жизнью, или в экстремальных ситуациях для спасения жизни
матери.
Типичные плодоразрушающие операции:
– краниотомия предлежащей и последующей головки – рассечение черепа с целью уменьшения его размера;
– декапитация – отделение головки от туловища;
– клейдотомия – пересечение ключиц;
– эвисцерация – удаление внутренних органов;
– спондилотомия – рассечение позвоночника.
Любой
вид эмбриотомии весьма травматичен для матери. Все варианты
плодоразрушающих операций применяют только при крайней необходимости
(роды мертвым плодом представляют угрозу здоровью матери).
Наименее
травматична краниотомия, которую используют до настоящего времени. Все
остальные плодоразрушающие операции имеют больше историческое значение
или применяются при малых размерах мертвого плода.
Краниотомия. Операция
при головном предлежании состоит из трех этапов: прободение головки
(перфорация), разрушение и удаление мозга (эксцеребрация) и извлечение
плода при помощи краниокласта (краниоклазия). При тазовом предлежании
производятся краниотомия и экцеребрация.
В настоящее время операцию проводят только тогда, когда возникают дополнительные осложнения при мертвом плоде.
Показания к краниотомии:
– несоразмерность таза и головки;
– тяжелое состояние матери (сердечная, легочная недостаточность);
– невозможность извлечь последующую головку плода при тазовом предлежании;
– гидроцефалия.
Условия для краниотомии:
– раскрытие маточного зева не менее чем на 5-6 см;
– таз женщины не должен быть абсолютно узким;
АМНИОТОМИЯ
Основные показания для амниотомии (искусственного разрыва оболочек плодного пузыря) во время беременности:
• необходимость родовозбуждения;
• чрезмерное перерастяжение матки при многоводии.
Показания к разрыву оболочек плодного пузыря во время родов:
• многоводие;
• плотные плодные оболочки, которые не вскрываются при полном раскрытии шейки матки;
• краевое предлежание плаценты, не сопровождающееся кровотечением.
Условия в зависимости от показаний: шеечный канал пропускает 1-2 пальца; или почти полное раскрытие шейки матки.
Плодный пузырь вскрывают либо пальцем, либо, что более бережно, браншей пулевых щипцов.
При
использовании бранши пулевых щипцов необходимо два пальца правой руки
ввести во влагалище и подвести острый крючок к плодным оболочкам, а
затем рассечь их под контролем пальцев. Во время излития околоплодных
вод руки акушера должны оставаться во влагалище с целью контроля за
возможным выпадением пуповины или мелких частей плода (ручки, ножки).
Почему ребенок не поворачивается сам?
В каком именно возрасте ребенок освоит перевороты, зависит от его психологического и физического развития. На это влияют:
- Врожденные недуги. Различные отклонения от нормы физического здоровья, серьёзные врожденные заболевания – это те факторы, которые серьезно тормозят двигательную активность малыша. Как правило, подобные отклонения в физическом развитии ребенка обнаруживают уже в роддоме.
- Гипертонус мышц. Это нарушение, выражающееся в постоянном перенапряжении мышц. Гипертонус есть у всех новорожденных, но к 3-м месяцам это проходит, движений малыша больше ничего не сковывает и он начинает переворачиваться. Если тонус сохраняется, то необходима консультация педиатра или невролога. Скорее всего ребенку назначат комплекс процедур: массаж, плавание, электрофорез или медикаментозное лечение.
- Вес ребенка. Если малыш родился крупным (выше 4 кг), как правило, он начнет переворачиваться позже, чем его сверстники. И наоборот, маленькие детки осваивают навык быстрее.
- Состояние центральной нервной системы. Часто патологии беременности и родовые травмы могут стать препятствием к освоению определенных навыков в срок.
- Пеленание. О вреде и пользе пеленания до сих пор ведутся споры среди специалистов. И разумное решение, которое принимают большинство современных мам: пеленание только ночью и только до двух-трех месяцев, когда движения малыша еще хаотичны. Во время бодрствования нужно дать полную свободу малышу уже с рождения.
Катя, мама 2-х летнего Игоря:«Игорек родился маленьким, всего 2,8 кг. У него была родовая травма. Не очень серьезная, но на учёте невропатолога стояли до года. Мы прошли все возможные виды лечения уже с рождения. Делали массаж в 2 месяца, потом в 6 и в год. И я перестала его пеленать по совету массажиста, то есть в 2 месяца. Результат: Игорек начал держать голову в 2,5 месяца, перевернулся со спины на бочок в 3,5, а в 4 уже пополз!».
Осложнения II периода родов:
Запрокидывание ручек – это нарушение типичного членорасположения ручек, когда ручки отходят вверх к головке. Такое осложнение возникает при преждевременном потягивании за ножки. Различают три степени запрокидывания ручек:
I степень – располагается спереди лица плода.
II степень – по бокам головки.
III степень – запрокинуты за затылок.
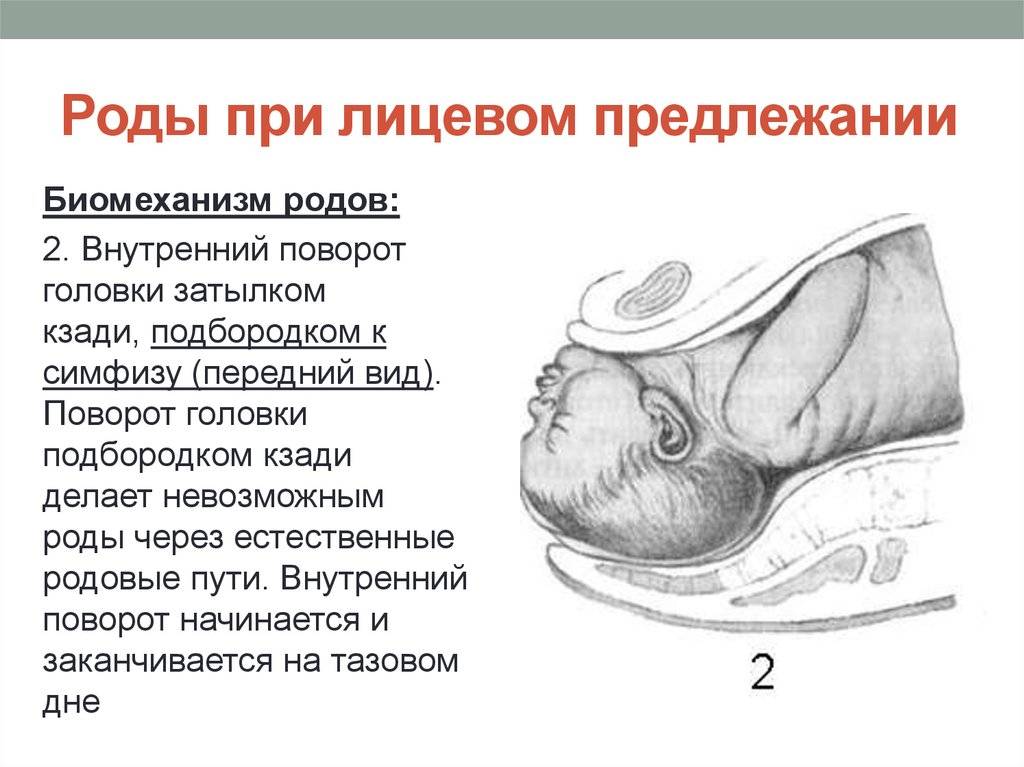
Рождение туловища в задней позиции – происходит поворот туловища спинкой кзади. Ситуация чревата осложнением – разгибание головки, когда подбородок застревает поверх лона. Однако если головка сохраняет свое максимально согнутое положение, то роды заканчивают благополучно по механизму: область корня носа упирается в лонную дугу, а затылок ротируется над промежностью.
Во всех перечисленных случаях могут быть использованы акушерские приемы (уровень доказательности IV С) :
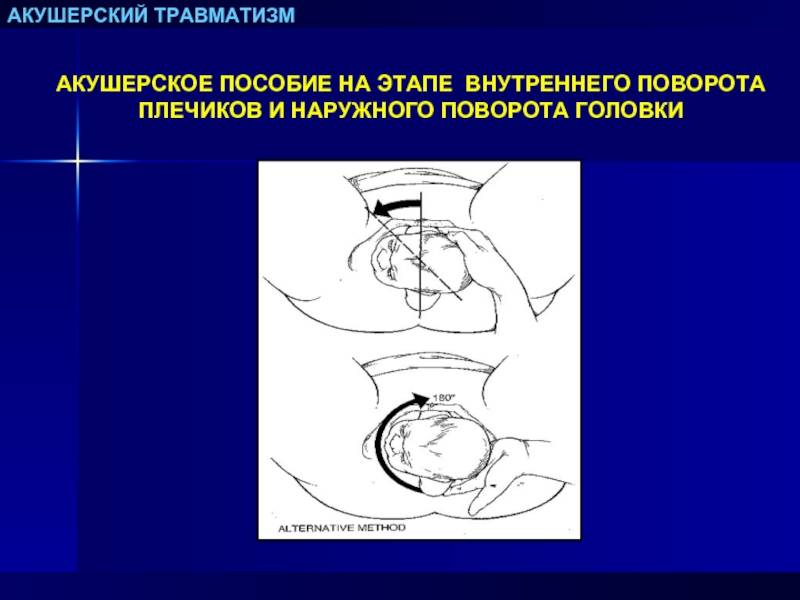
- При задержке вставления последующей головки – давление выше лобка ассистентом для сгибания головки. Также может быть использован прием Морисо-Смелли-Вейта (продвижение головки выше и поворот в косой размер для облегчения вставления).
- При запрокидывании ручек выполняется пособие низведения ручек или используется прием Ловсета.
- Возможно освобождение последующей головки при помощи акушерских щипцов, проведения прием Морисо-Смелли-Вейта I или II, метода Бернс-Маршала.
- При необходимости тракций при приеме Морисо-Смелли-Вейта, целесообразно наложение акушерских щипцов.
- При разгибании головки оптимален прием Виганд-Мартин-Винкеля: врач вводит в таз пальцы руки, потягиванием за нижнюю челюсть пытается восстановить сгибание головки в поперечном положении, а другой рукой нажимает на переднюю брюшную стенку с целью вытолкнуть головку.