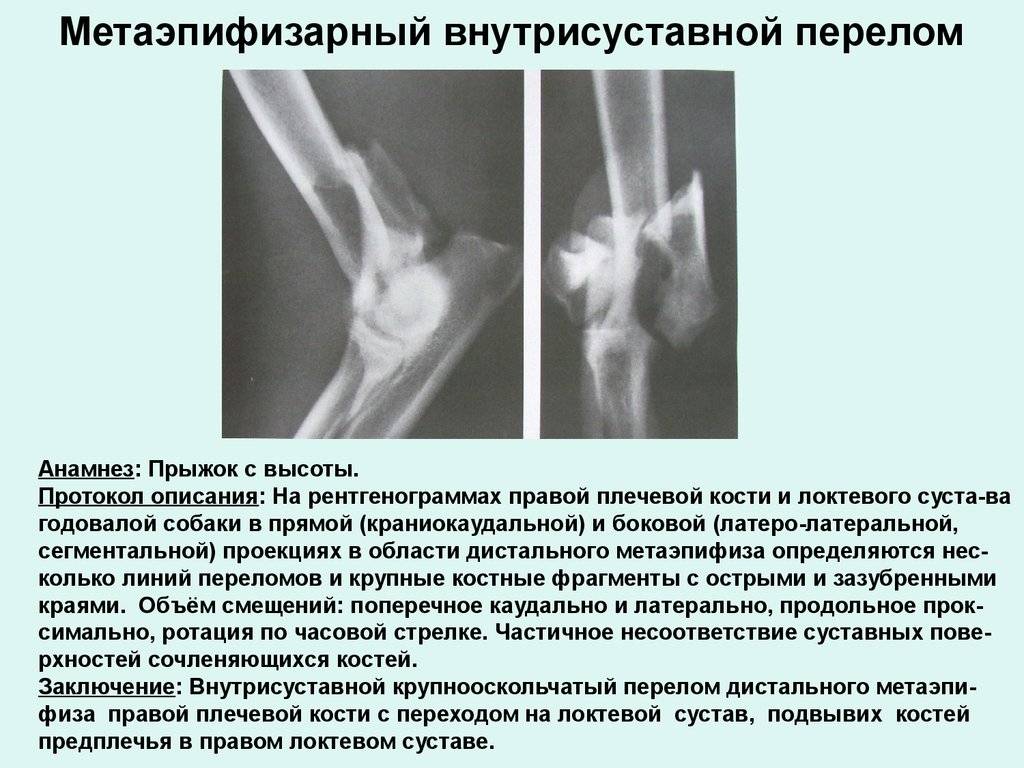
Профилактика
Профилактика боли в плече – это, в первую очередь, профилактика заболеваний опорно-двигательного аппарата. Она включает:
- дозированные физические нагрузки без стремления к рекордам;
- исключение или минимизация профессиональных вредностей;
- ношение правильной обуви;
- коррекцию осанки;
- сон на ортопедическом матрасе и ортопедической подушке;
- нормализацию массы тела;
- правильное питание с минимумом вредных продуктов (алкоголь, газированные напитки, чрезмерно жирная или острая пища и т.п.).
При первых признаках неблагополучия необходимо срочно обратиться к специалисту для диагностики и подбора лечения.
Диагностика
Чтобы определить причину, по которой у человека болит плечо, врач использует следующие методы:
- опрос: выявление характера и интенсивности боли, обстоятельств ее возникновения, наличия сопутствующих заболеваний и т.п.;
- осмотр: врач оценивает объем движений в суставе, цвет и температуру кожных покровов, наличие отека, ограничений движения и т.п.; невролог оценивает чувствительность тканей, мышечную силу, качество рефлексов;
- рентгенография и КТ: снимки и томограммы дают возможность оценить состоянии костной ткани и частично хряща; это незаменимый метод диагностики артроза, вывихов, трещин и переломов костей, остеохондроза позвоночника;
- МРТ: магнитно-резонансная томография позволяет увидеть состояние не только костей, но и мягких тканей, сделав виртуальные срезы в заданных плоскостях;
- УЗИ: ультразвуковое обследование области плечевого сустава позволяет увидеть очаги воспаления, скопление жидкости в суставной сумке, абсцессы и новообразования;
- лабораторная диагностика: общий анализ крови дает информацию о наличии воспаления или аллергии; при подозрении на ревматоидный артрит берется анализ на С-реактивный белок и т.п.;
- пункция сустава: диагностический прокол суставной сумки, через который берут анализ синовиальной жидкости или проводят артроскопию (осмотр сустава изнутри с помощью миниатюрной камеры);
- электромиография: оценка эффективности работы мышечных волокон.
При необходимости назначаются консультации узких специалистов и дополнительные методы обследования: электрокардиограмма, УЗИ органов брюшной полости и т.п.
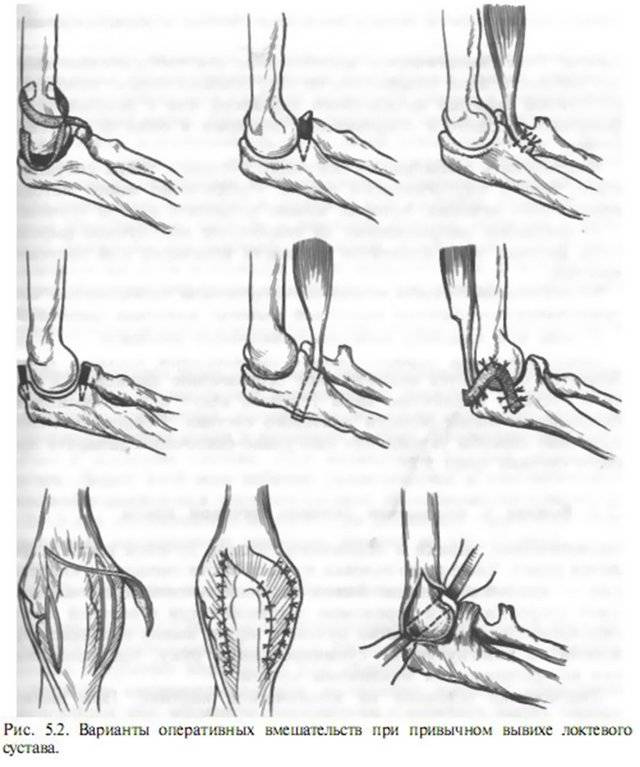
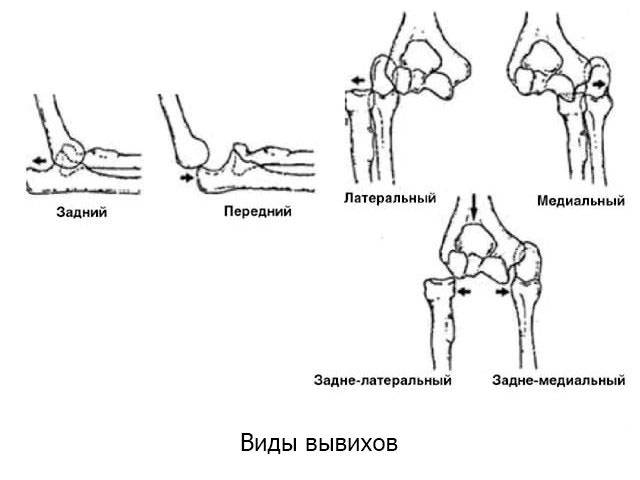
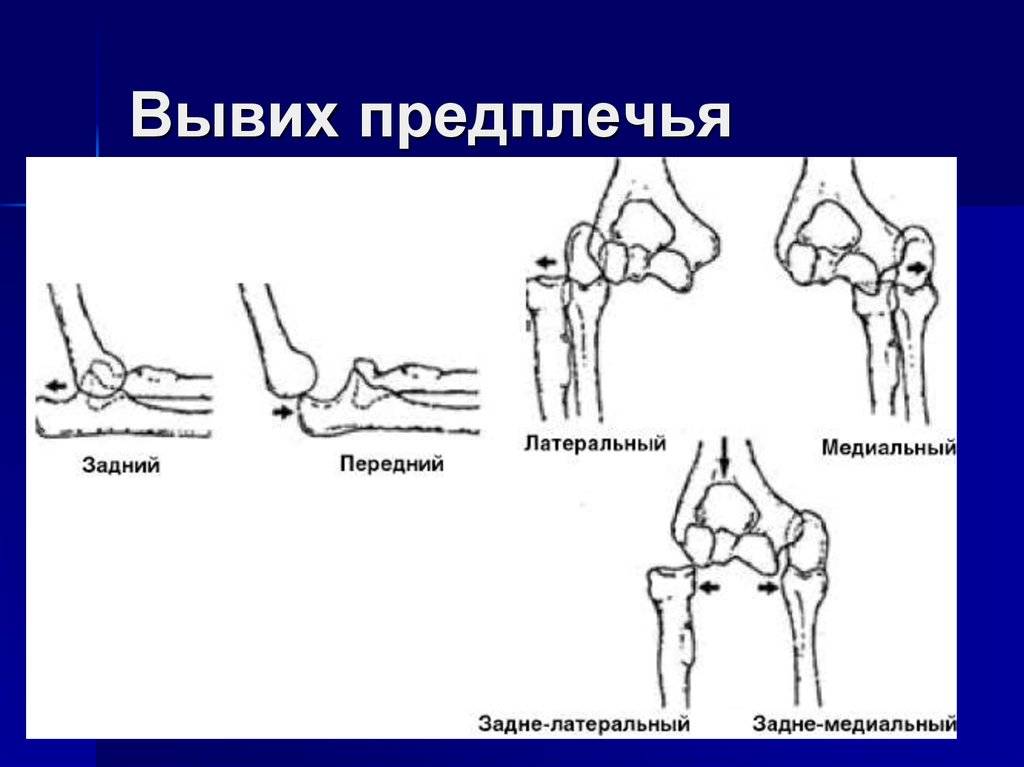
Вывих локтевого сустава
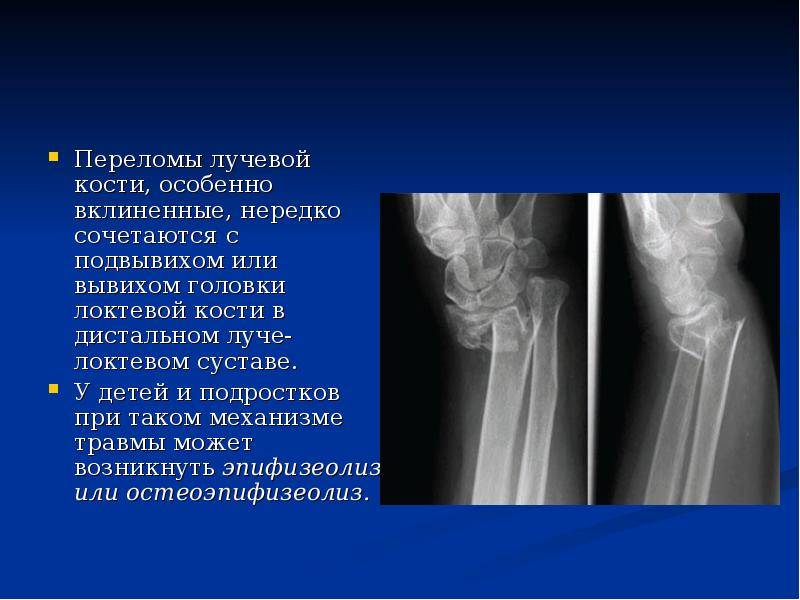
Локтевой сустав утрачивает стабильность вследствие падений на вытянутые руки, ударов. Чаще всего это происходит в результате автомобильных аварий, в ходе спортивных нагрузок, которые сопровождаются рывками, чрезмерными движениями в суставе. Вывих локтевого сочленения может сопровождаться нарушением целостности суставной капсулы, разрывом плечевой артерии. Характерные симптомы – утрата чувствительности, ослабление или отсутствие пульсации на лучезапястных сосудах.
Вывихи локтя требуют детальной диагностики с целью исключения тяжелых повреждений. Пациенту назначают рентгенографию, УЗИ, артериографию. В ряде случаев требуется консультация невролога.
Симптомы вывиха
Среди суставов конечностей наиболее подвержен вывихам плечевой сустав. Повреждения артерий и нервов при вывихах нехарактерны, но риск их возникновения существует (например, при вывихах в коленном, локтевом суставах или вывихе тазобедренного сустава), особенно при отсроченном вправлении вывиха.
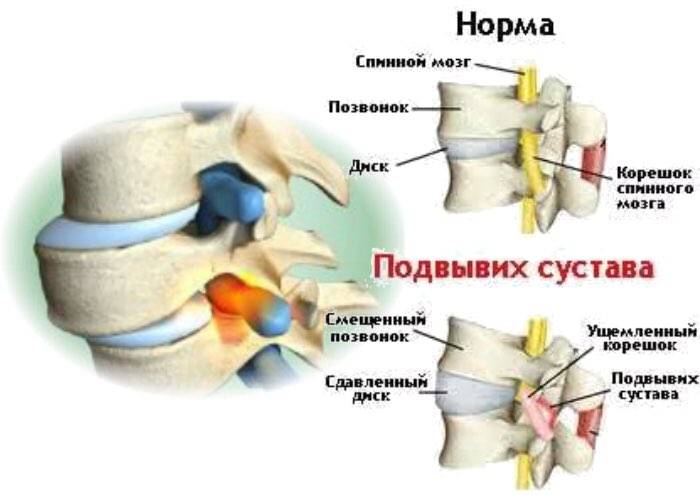
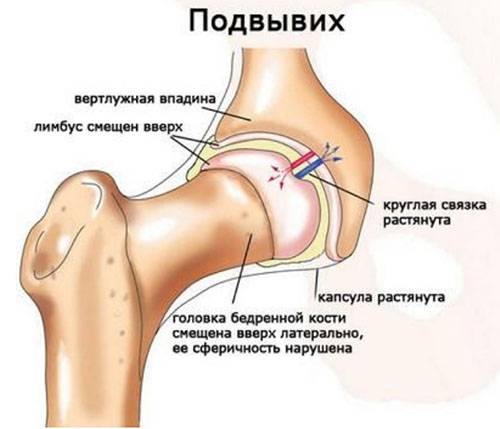
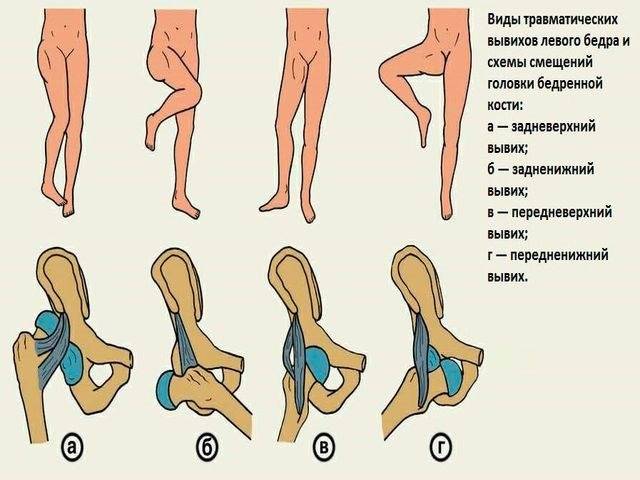
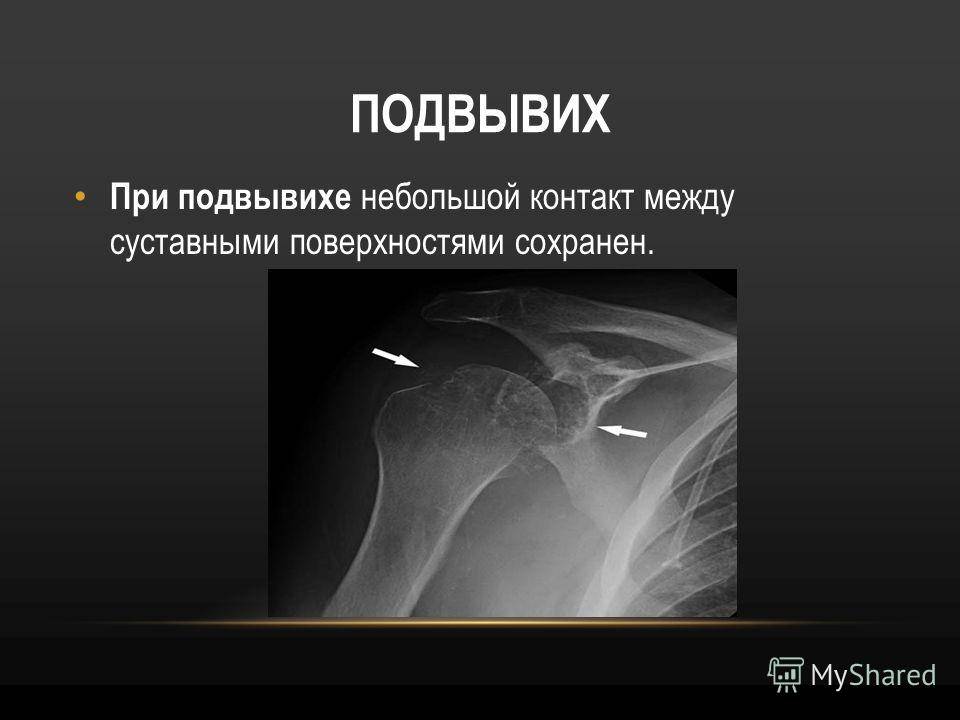
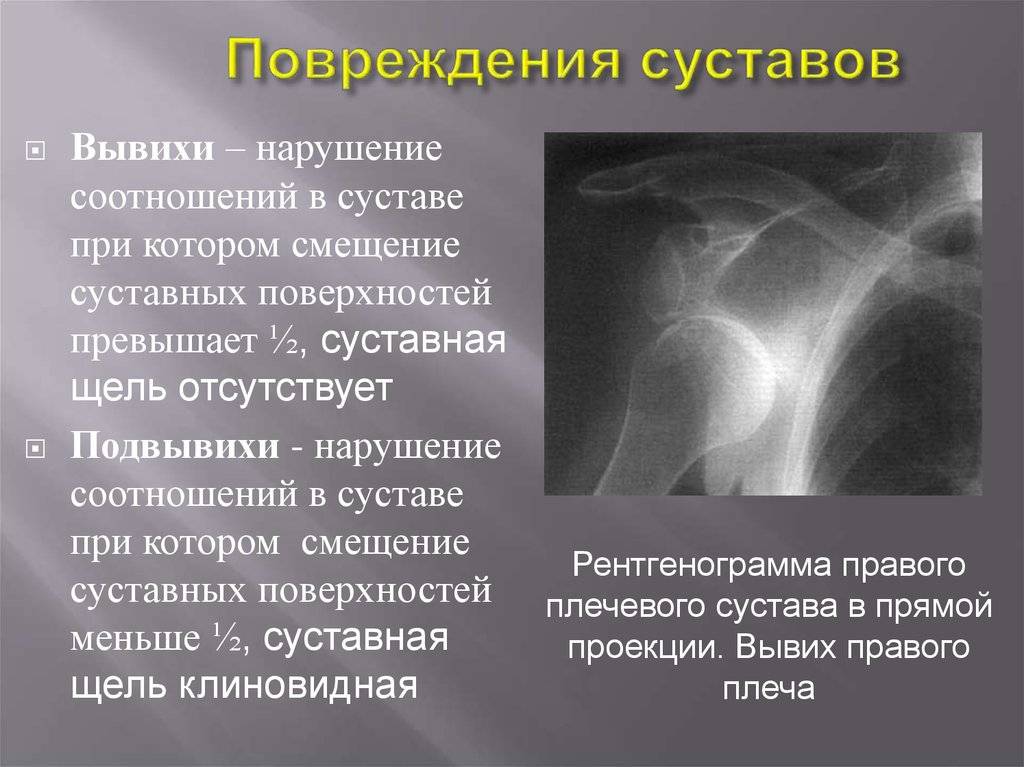
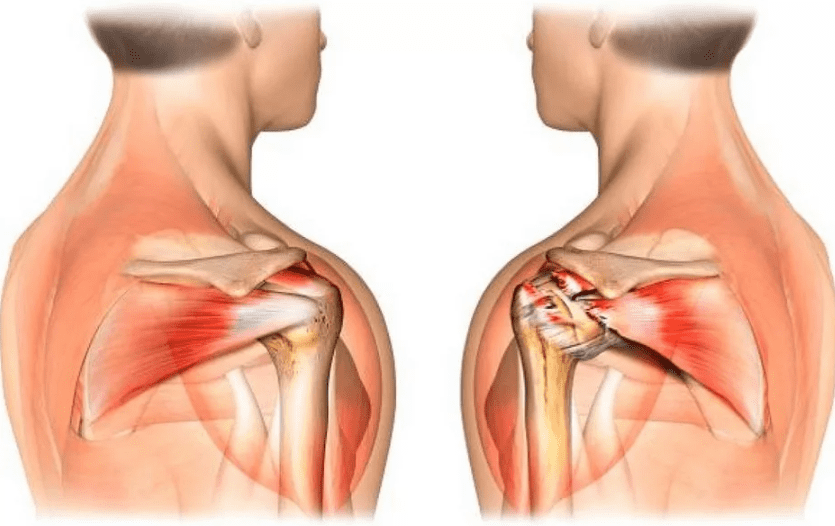
Травматический вывих сопровождается обширным разрывом капсулы сустава, надрывом или разрывом сухожилий, реже разрывом или сдавлением сосудов и нервов. Клинические проявления травмы типичны: боль; отек, кровоподтек, нарушение функции конечности. Характерными особенностями этого вида повреждений являются: изменение формы сустава, его контуры сглажены; в месте одного из суставных концов пальпаторно определяется западение; попытка пассивных движений в суставе вызывает резкое усиление болей, чувствуется пружинящее сопротивление.
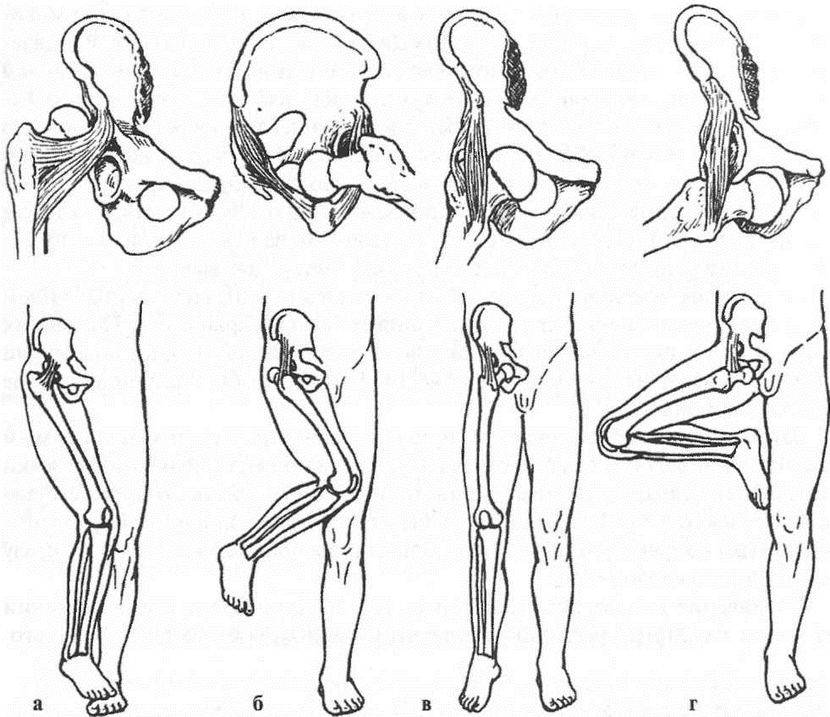
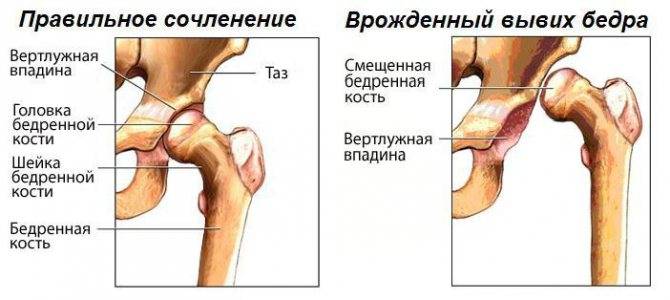
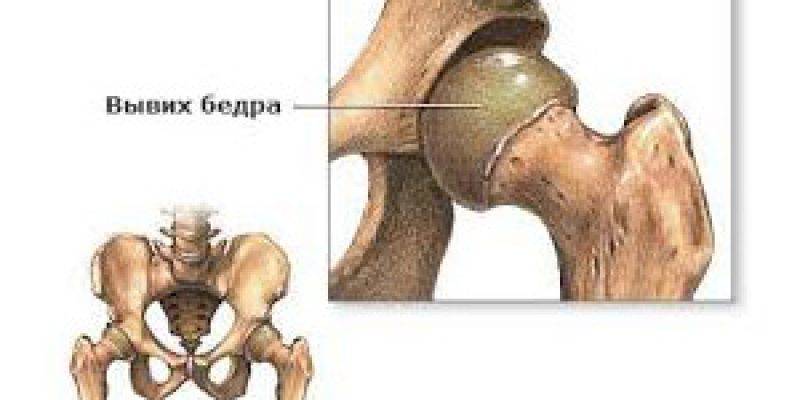
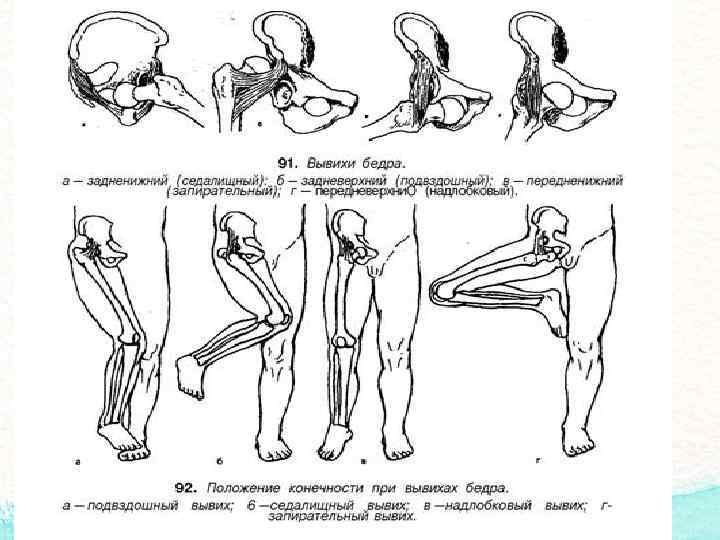
В клинической практике наиболее часто встречаются вывихи бедра, причем врожденные, вывихи плеча, большей частью привычные, подвывих головки лучевой кости у детей при внезапном потягивании руки ребенка ведущим его взрослым человеком (вывих Шассенъяка).
Патогенетические основы
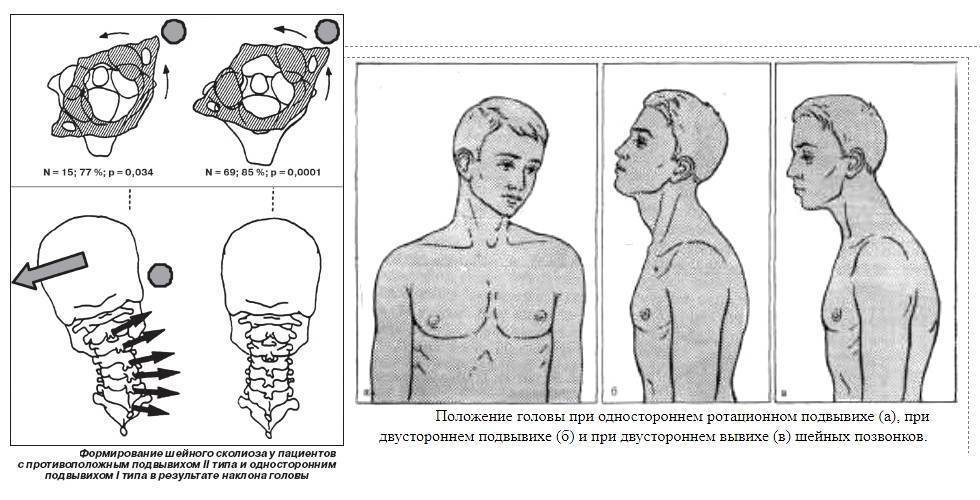
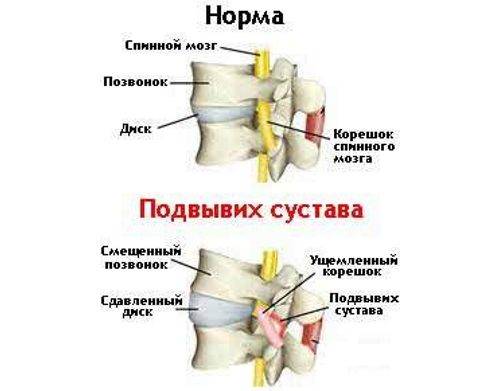
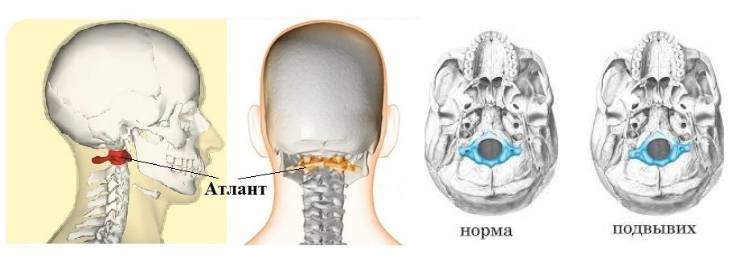
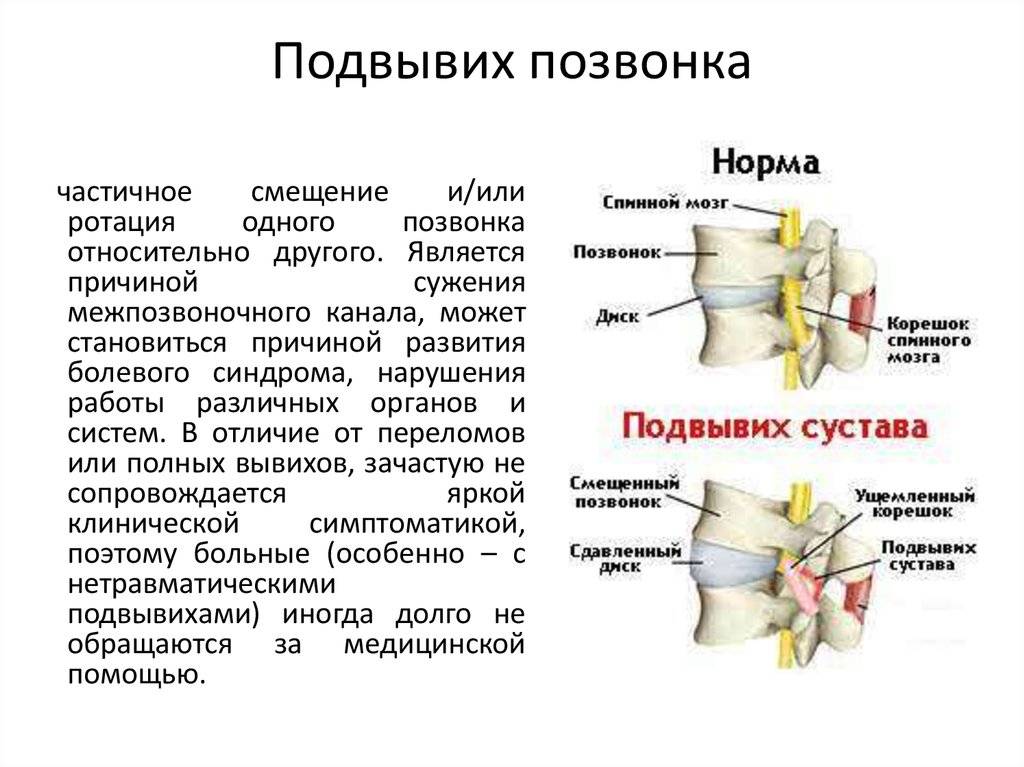
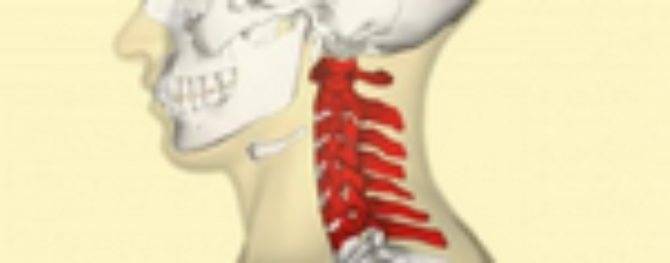
Механизм развития патологии у детей: Колоссальную нагрузку испытывает малютка во время родовых схваток роженицы. Огромное воздействие приходится на шейный отдел опорной структуры тела младенца. Подвывих шейного позвонка нередко происходит у новорожденного именно в этот время.
Нарушение положения зубовидного отростка часто происходит в результате малейшего неправильного движения родопомощника. Чаще всего происходит поражение первого шейного позвонка С1. Нормальное взаимодействие между суставными костными элементами оси тела нарушаются, но контакт между ними полностью не теряется. Происходит передавливание спинного мозга, нервных корешков, кровеносных сосудов.
С возрастом масштаб повреждений постепенно усиливается:
При этой патологии практически всегда наблюдается асимметрия: разная длина ног. Но никто не хромает. Это достигается в результате смещения участка, где соединяются подвздошные кости и крестец. В результате такого нарушения в патологический процесс вовлекается поясничный отдел главного опорного стержня тела. Этот сегмент смещается в противоположную сторону. Чтобы попытаться выровнять такую деформацию, грудной отдел основы нашего скелета иногда смещается в другую сторону дважды. Это движение передается на шейный отдел главного элемента скелета.
Целостность костей сохраняется, но нервные окончания и сосуды пережимаются. Кровоток по артериям затрудняется. Поврежденный позвонок давит на спинной мозг, нервные волокна. Быстрая правильная проходимость сигналов от систем и органов нарушается. Последствием таких процессов становится сбой функций периферической нервной системы.
Нарушается поступление крови в головной мозг. Главный координирующий орган человеческого организма очень плохо выполняет свои функции, так как возникают нарушение метаболизма, недостаточное обеспечение необходимыми веществами и кислородное голодание тканей мозга.
Показатели интеллектуальных способностей человека снижаются, возникают головные боли. Эти нарушения приводят к ухудшению сна, повышенной раздражительности, развитию различных заболеваний.
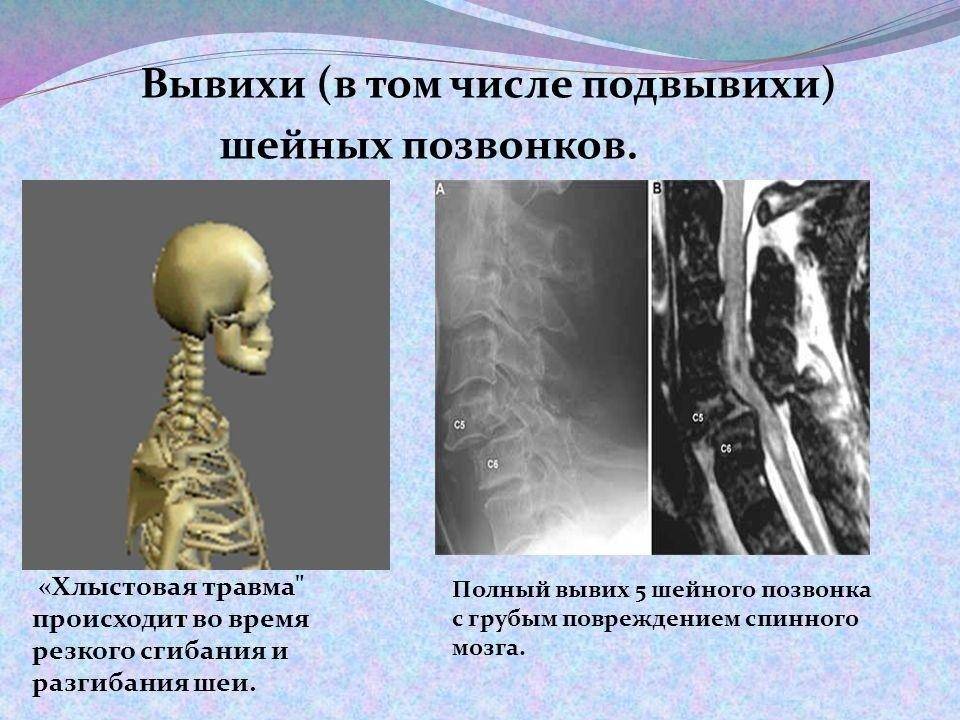
Патогенез (что происходит?) во время Вывихов позвонков:
При сгибательной травме с большой и быстрой скоростью насилия возникают вывихи позвонков, при одновременном вращательном движении – односторонние вывихи.
Для вывихов характерен разрыв связочного аппарата.
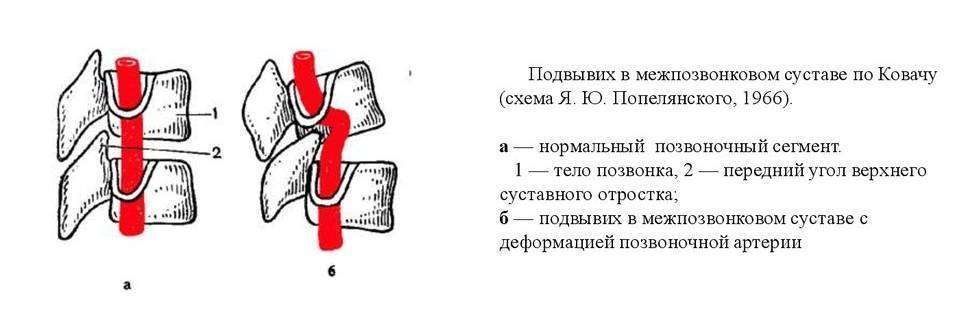
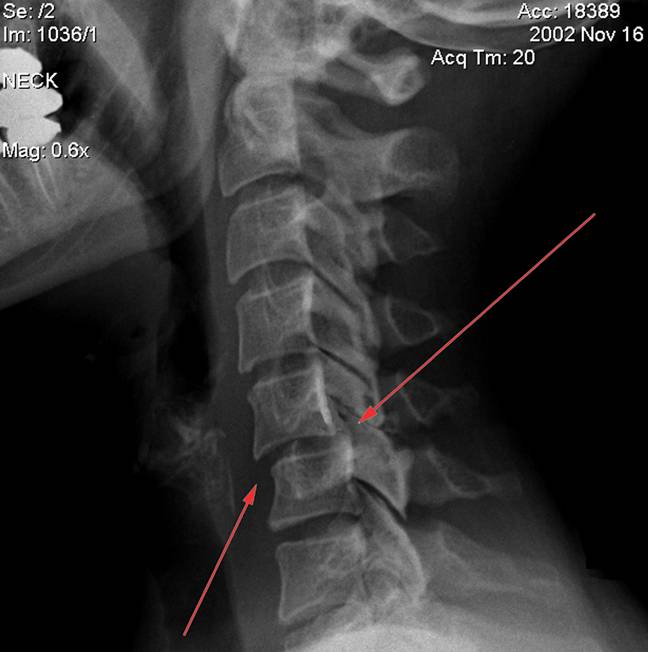
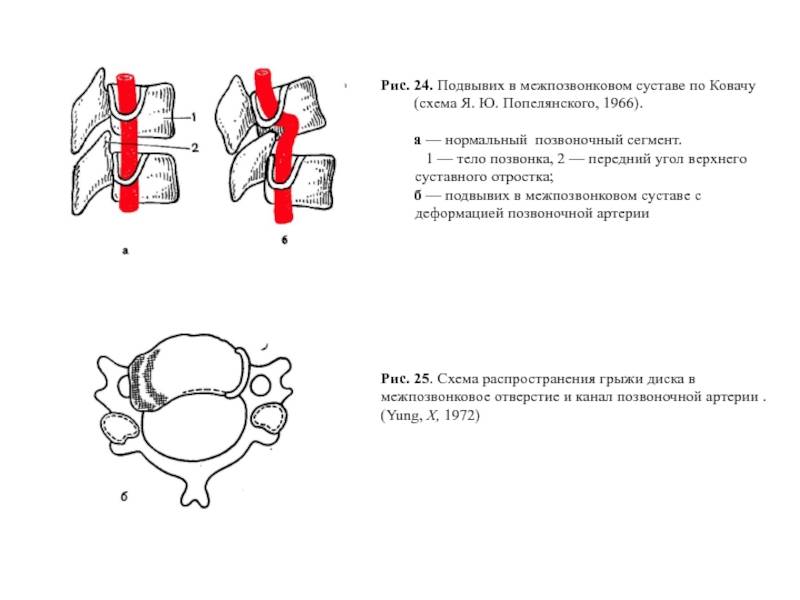
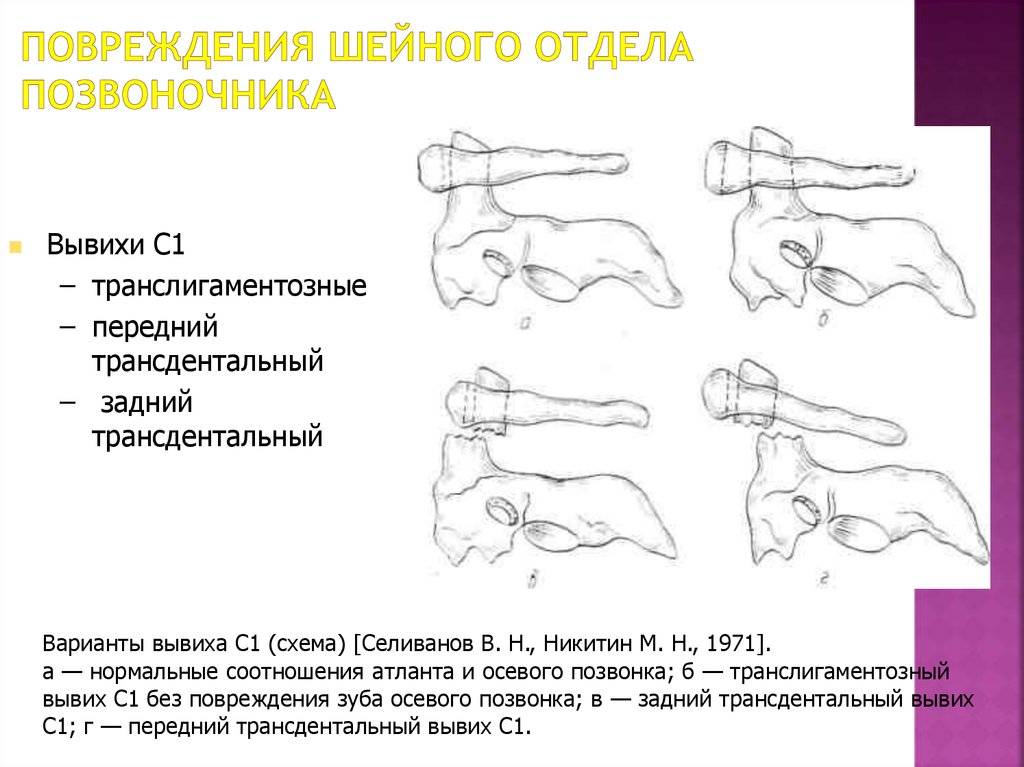
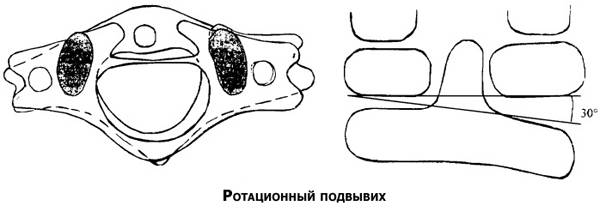
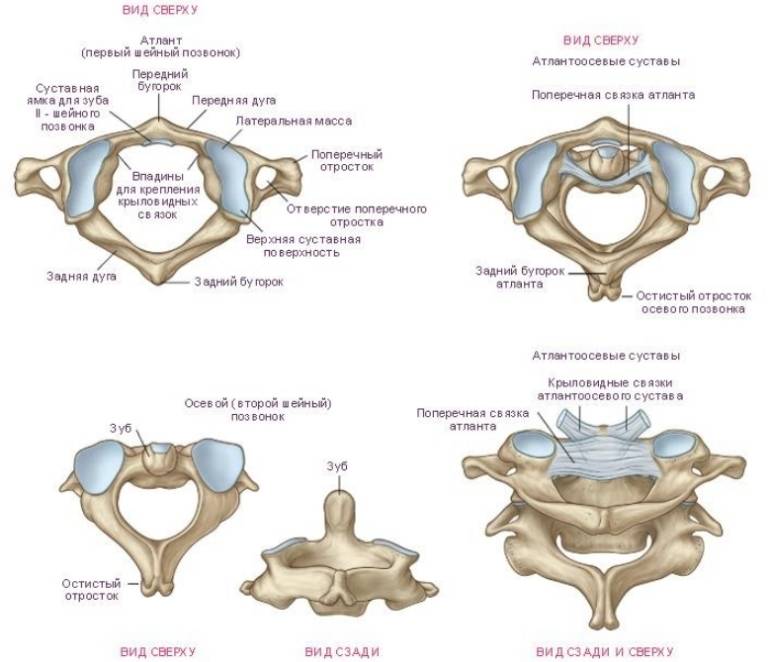
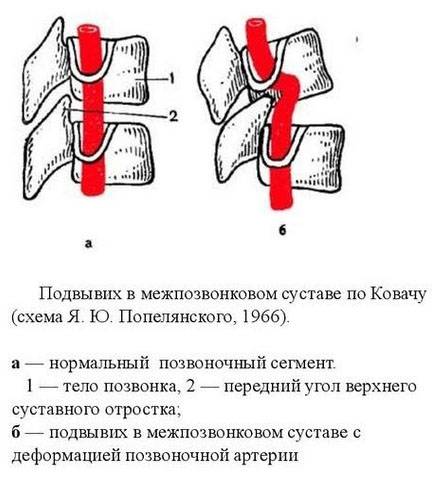
Вывих в атлантозатылочном суставе наступает редко и в клинической практике фактически не встречается. Вывих G в большинстве случаев сопровождается переломом зуба Си (трансдентальный вывих атланта), значительно реже зуб остается целым, а рвется поперечная связка (транслигаментозный вывих). При выхождении зуба изпод поперечной связки наступает перидентальный вывих. Захождение нижних суставных отростков смещенного позвонка за верхние суставные отростки нижележащего характеризуется как сцепившийся вывих. Наличие одной свободно лежащей суставной площадки с относительно небольшим смещением тела позвонка кпереди, соответствие другой фасетки правильному ряду трактуется как односторонний вывих.
Лечение вывиха
Первая медицинская помощь
Лечение свежих вывихов – экстренное мероприятие; приступать к нему нужно немедленно после установления диагноза. Помощь начинают с введения обезболивающих наркотических средств.
[], [], []
Консервативное лечение
После обезболивания вывихнутый сегмент конечности вправляют.
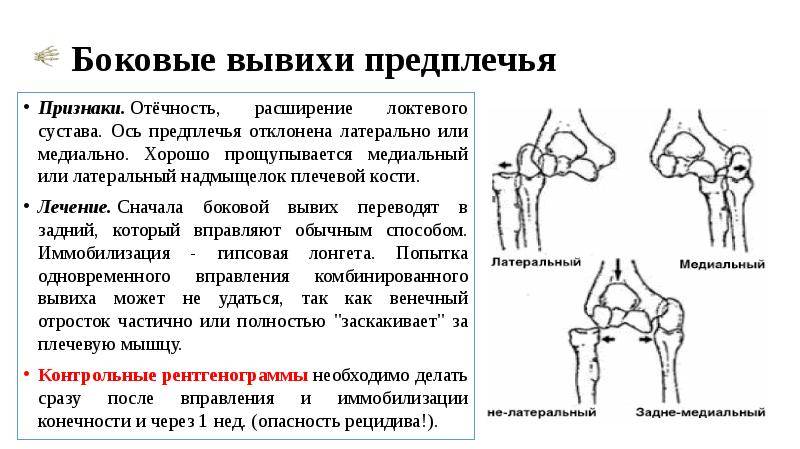
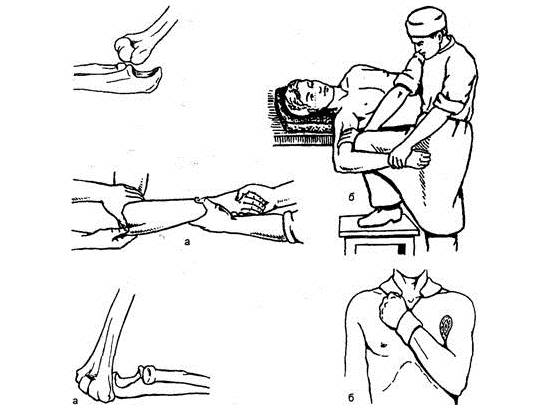
Наиболее часто наблюдается вывих плеча. При осмотре, кроме отмеченных признаков, определяется западение мягких тканей в верхней трети плеча, под акромионом. Больной старается удержать здоровой рукой поврежденную, наклоняет туловище в сторону повреждения.
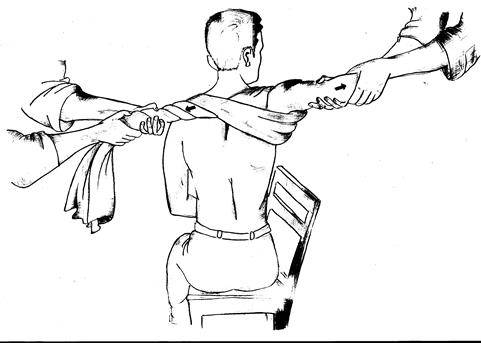
Первая доврачебная медицинская помощь заключается в наложении косыночной повязки или повязки Дезо, даче анальгетиков. Пострадавшие подлежат срочной доставке в больницу, где врач в зависимости от характера повреждений, состояния больного избирает определенный метод вправления.
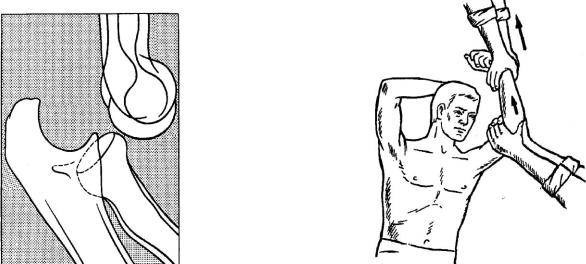
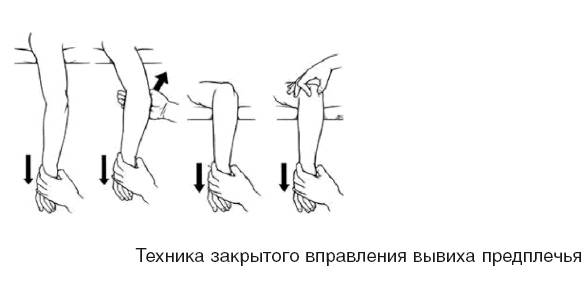
Обычно при вправлении вывиха врачу требуются 1-2 помощника. Чаще всего вывих плеча устраняют по методам Кохера, Мота-Мухиной, Гиппократа. При вправлении вывиха плеча по методу Кохе- р а выделяют четыре последовательных этапа. Этап 1: хирург кистью одной руки обхватывает сзади область локтевого сустава, второй рукой – предплечье в области лучезапястного сустава. Согнув руку под углом 90° в локтевом суставе, осуществляет тягу по оси плеча поврежденной конечности и приведение плеча к туловищу. Помощник врача должен фиксировать туловище пострадавшего и производить противотягу. Этап II: не прекращая вытяжения по оси, врач поворачивает плечо кнаружи таким образом, чтобы внутренняя поверхность предплечья совпадала с фронтальной поверхностью тела. Этап III: не ослабляя вытяжения, хирург медленно приводит локоть к средней линии туловища с одновременной ротацией руки кнаружи, при этом часто происходит устранение вывиха.
Если вправления не произошло, приступают к IV этапу: не ослабляя вытяжения, предплечье и плечо быстро поворачивают кнутри и резко запрокидывают на здоровую сторону с таким расчетом, чтобы кисть оказалась на здоровом плечевом суставе.
Вправление вывиха сопровождается щелчком, при этом оказываются возможными движения в плечевом суставе. В положении больного лежа, до выведения из наркоза, врач с помощниками накладывают мягкую повязку Дезо с небольшим валиком в подмышечной области.
При вправлении вывиха плеча по методу Мота – Мухиной поврежденное надплечье охватывают полотенцем или сложенной простыней таким образом, чтобы концы были направлены в здоровую сторону. Один помощник проводит тягу за концы полотенца в сторону здорового плеча, а второй – сгибает руку в локтевом суставе под прямым углом и удерживает предплечье двумя руками.
Вытяжение в противоположных направлениях проводят постепенно, избегая толчков. Врач прощупывает смещенную головку плеча в подмышечной впадине и фиксирует ее пальцами. По команде врача помощник производит вращательные движения плечом, не прекращая вытяжения. Затем врач надавливает пальцами или кулаком на головку плеча в верхневнутреннем направлении – как правило, при этом происходит вправление вывиха.
Метод Гиппократа используют при вправлении вывихов у пожилых больных и при сочетании вывиха с переломом шейки плечевой кости.
Врач удерживает предплечье двумя руками и производит плавное вытяжение конечности. Пяткой своей ноги нажимает на смещенную головку плечевой кости. Одновременно плавно усиливает вытяжение руки и нагрузку на головку. Вправление вывиха требует полного расслабления (релаксация) мышц, что достигается при общем обезболивании.
При устранении травматического вывиха необходимо соблюдать следующие правила.
- Манипуляцию выполняют с применением местного или общего обезболивания, так как только в этом случае можно добиться полного расслабления мышц.
- Вывихнутый сегмент вправляют максимально щадящим способом, без рывков и грубых насилий.
- После устранения вывиха конечность иммобилизуют гипсовой повязкой.
- После снятия фиксирующей повязки проводят курс реабилитационного лечения (лечебная гимнастика, физиопроцедуры, водолечение, механотерапия, направленные на снятие болевого синдрома, нормализацию кровообращения, увеличение эластичности мягких тканей).
Вопросы лечения несвежих и (особенно) застарелых вывихов решают в индивидуальном порядке, поскольку прогноз далеко не всегда бывает благополучным.
[], [], [], [], [], [], [], [], [], [], [], []
Причина болей
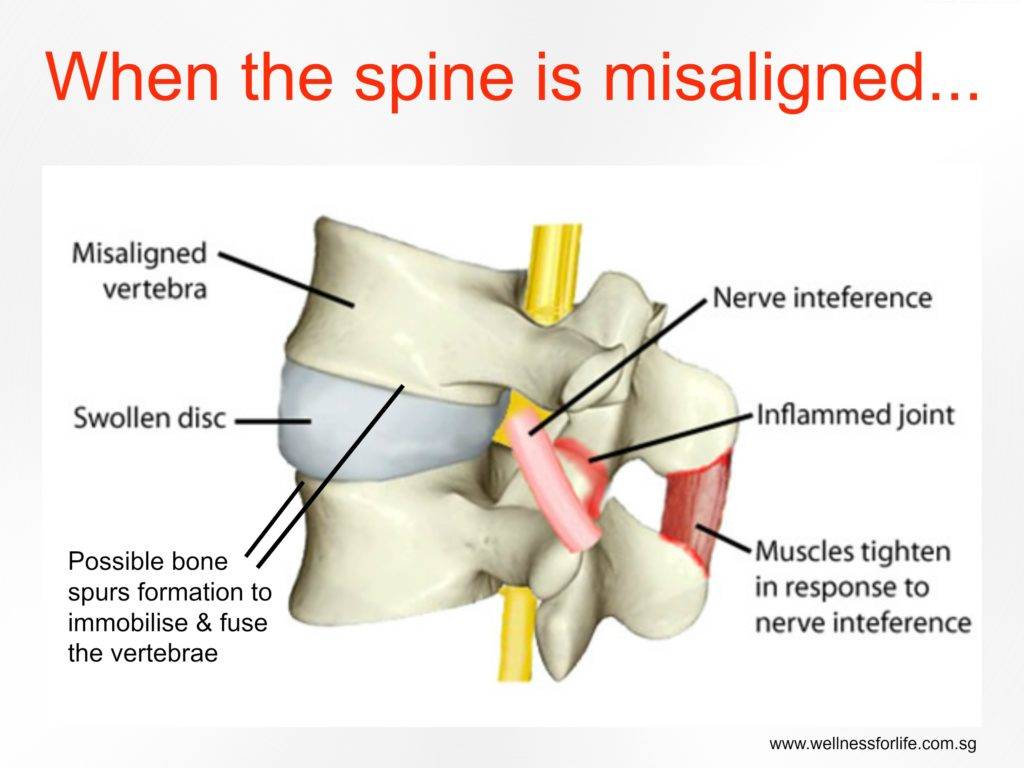
Как правило, невозможно точно определить причину боли в шее, в течение нескольких дней или недель после автомобильной аварии. Известно, что мышцы и связки растягиваются и, вероятно, воспаляются после травмы, но обычно такое состояние самопроизвольно излечивается в течение шести – десяти недель. Боль, которая длится дольше, как правило, является результатом возникших более серьезных проблем, таких как повреждение диска или фасеточных суставов.
- Боль в фасеточных суставах является наиболее частой причиной хронической боли в шее после автомобильной аварии. Боль может быть связана только с фасеточными суставами или быть ассоциирована с болью в диске. Фасеточные боли, как правило, локализуются справа или слева от центра задней части шеи. Область может быть болезненной на ощупь, и фасеточные боли могут быть ошибочно приняты за боли в мышцах. К сожалению, определить заинтересованность фасеточных суставов с помощью рентгенографии или МРТ достаточно сложно. Единственным достоверным способом подтверждения роли фасеточных суставов в болевом синдроме является выполнение блокады медиальной ветви.
- Травма диска в результате хлыстовой травмы также может привести к хронической боли в шее. Диск позволяет шее двигаться, но в, то, же время удержит шею от избыточных движений. Внешняя часть диска (так называемое фиброзное кольцо) может быть разорвана от хлыстовой травмы. Как правило, это разрыв заживает, но не у всех пациентов. В этом случае диск становится слабее и приводит к болям во время обычной деятельности. Боль исходит от нервных окончаний в фиброзном кольце. Диск является основной причиной хронической боли в шее у 25% пациентов, но боль может быть связана одновременно с болью в фасеточных суставах. Гораздо реже появляется грыжа диска и компрессия нервных корешков и, в таких случаях боль в руке преобладает над болью в шее.
- Растяжение мышц шеи и верхней части спины может быть причиной острой боли. Тем не менее, нет убедительных доказательств того, что мышцы шеи являются основной причиной хронической боли в шее. Тем не менее, возможно повреждение мышц, когда мышцам приходится выдерживать большие нагрузки для того, чтобы защитить поврежденные диски суставы нервы или в тех случаях, когда нарушена осанка.
- Возможна компрессия корешков и спинного мозга грыжей диска или остеофитами. Это обычно приводит к боли в руке, но также может быть боль в шее.
Консервативное лечение вывихов и переломо-вывихов грудного и поясничного отделов позвоночника
Консервативное лечение вывихов и переломо-вывихов поясничного, нижнегрудного и грудного отделов позвоночника, по нашим данным, малоэффективно. Основанием для этого утверждения является следующее:
- консервативное лечение не обеспечивает столь необходимой в этих случаях надежной ранней стабилизации поврежденного отрезка позвоночника;
- закрытое вправление встречающихся в этой области сцепившихся одно- или двусторонних вывихов или переломо-вывихов, как правило, оказывается несостоятельным;
- часто встречающееся при этих повреждениях сопутствующее повреждение спинного мозга или его элементов нередко является показанием для ревизии содержимого позвоночного канала, осуществить которую можно только оперативным путем;
- нередко возникающая при этих повреждениях сложная по форме плоскость разъединения (вывих, перелом) элементов позвонков делает невозможной адаптацию сместившихся фрагментов.
Форсированное одномоментное вправление при этих повреждениях противопоказано.
Из существующих методов консервативного лечения можно применить вытяжение по наклонной плоскости или при помощи подмышечных тяг либо скелетного вытяжения по З. В. Базилевской. Однако этими способами, как правило, не удается достигнуть устранения имеющегося смещения фрагментов. По нашему мнению, эти методы могут быть использованы в тех случаях, когда переломо-вывих или вывих в силу каких-то причин не может быть вправлен и стабилизирован оперативным путем, т. е. когда имеются абсолютные противопоказания к оперативному вмешательству и когда это оперативное вмешательство более опасно, чем имеющееся повреждение.
При переломо-вывихах по типу «травматического спондилолистеза» в нижнем поясничном отделе при отсутствии абсолютных показаний к ревизии содержимого позвоночного канала может быть сделана попытка вправить сместившееся тело поясничного позвонка по методу Джонсона. Пострадавшего укладывают на спину. Дают наркоз. Голова, надплечья и грудной отдел туловища опираются на стол, а поясничный отдел туловища и таз свободно провисают. Ноги сгибают под прямым углом в коленных и тазобедренных суставах и в этом положении вместе с тазом подтягивают кверху и закрепляют в таком положении на более высоком столе. Провисание поясничного отдела позвоночника и одновременное подтягивание таза вместе с крестцом кверху способствуют вправлению тела сместившегося вперед позвонка. В положении достигнутого вправления накладывают гипсовый корсет с захватом бедер. Достигнуть вправления таким способом нам ни разу не удавалось.
Можно сделать попытку вправления «травматического спонднлолистеза» и постепенным скелетным вытяжением. Для этого пострадавшего укладывают на кровать с жестким щитом в положении лежа на спине. Обе его ноги помещают на стандартные шины типа Белера. За надмыщелки или бугристость болыпеберцовых костей накладывают скелетное вытяжение при помощи спиц. Вытяжение осуществляют большими грузами по оси бедер. Этот метод редко приводит к успеху.
[], [], [], [], []
Методы лечения
Вывих первого шейного позвонка у ребенка, а также другие виды этой болезни, лечатся в два этапа консервативным способом. В редких случаях, когда недуг находится на запущенной стадии и в организме произошли необратимые изменения, назначается операция.

При консервативном лечении ребенку сначала производится вправление позвонков, а затем его помещают под наблюдение врачей, назначают реабилитационные процедуры. Какие именно процедуры назначаются – врач и родители решают совместно исходят из особенностей течения болезни пациента и его возраста.
Для ускорения выздоровления и устранения неприятных симптомов выписываются медикаменты.
Первая помощь
По возможности, положите ребенка на спину, голова и шея должны быть неподвижны. Это необходимо для того, чтобы не усугубить состояние позвонков.
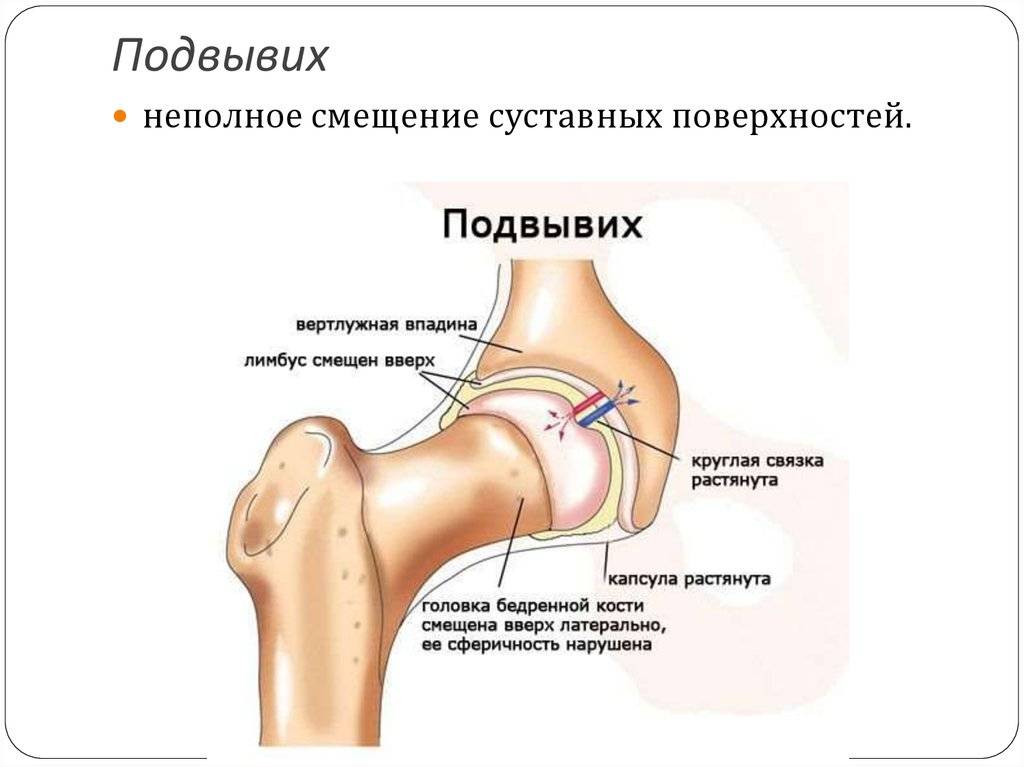
Подвывихи шейных позвонков требует своевременного лечения, которое состоит из процедуры вправления позвонка и дальнейшей реабилитации. В некоторых случаях может понадобится срочная помощь.
Как лечить подвывих шейного позвонка? Лечебные мероприятия делятся на два варианта: вправление позвонков и реабилитация. Лечение проводится исключительно в стационарных условиях.
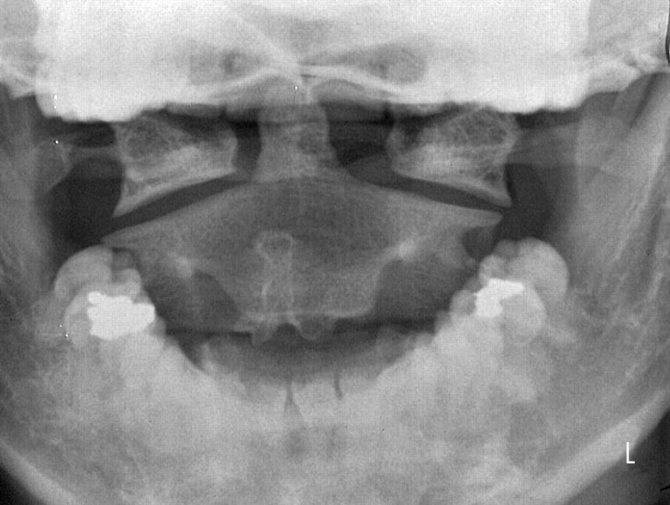
Процедура вправления подвывихов С1 и С2 выполняется травматологом после рентгенографии и исключения осложнений типа разрыва, трещины, кровотечения и полного смещения позвонка, разрывом связок и повреждением спинного мозга.
Подвывих шейного позвонка у ребенка: лечение идентично взрослой схеме, то есть вправляются вертебральные кости по врачебным показаниям и реабилитация.
Лечение вывихов позвонков шеи всегда начинается с вправления травмы, при этом очень важно как можно скорее и правильнее поставить смещенный сустав на его естественное место. Для вправления вывихов и подвывихов у детей в медицине существует сразу несколько методик, выбор которых зависит не только от особенностей имеющейся травмы, но и от возраста пациента. Чаще всего для вправления шеи применяют:
Чаще всего для вправления шеи применяют:
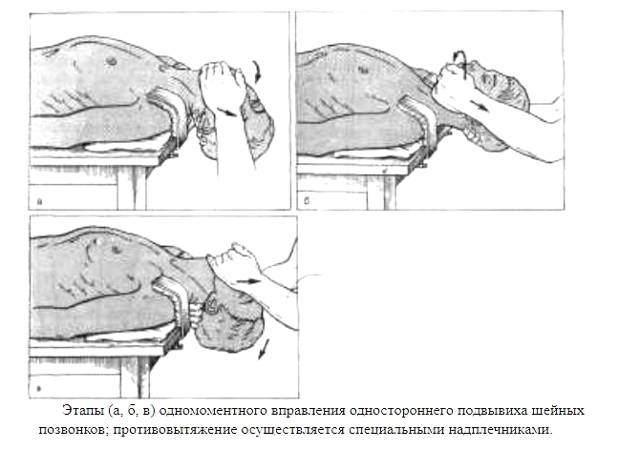
- Методику Витюга, используемую в основном для исправления подвывихов, при которых нет серьезных осложнений. Перед процедурой место травмы обезболивают местным способом, благодаря чему не только устраняется боль, но и приводятся в нормальный тонус мышцы шеи. После этого в очень многих случаях вправление вывиха происходит самостоятельно при легком наклоне или повороте головы. Если этого не происходит, врач проводит вправление травмы вручную с небольшими усилиями.
- Петля Глиссона. Эта методика чаще всего применяется для правления вывиха детям более старшего возраста, а также подросткам, поскольку процедура требует значительного времени. Пострадавшего укладывают на ровную твердую поверхность так, чтобы его голова была немного приподнята и находилась выше тела. На подбородок ребенка накладывается мягкая тканевая петля, к концам которой прикреплен груз, вес его всегда рассчитывается строго индивидуально. Подвешенный груз оказывает определенное давление на челюсть и шейный отдел, что приводит к его постепенному растяжению и вправлению вывихнутого сустава.
- Метод рычага. При этом вправление производится в один момент. Процедура может быть проведена как с местным обезболиванием, так и без него, в зависимости от сложности вывиха и возраста ребенка.
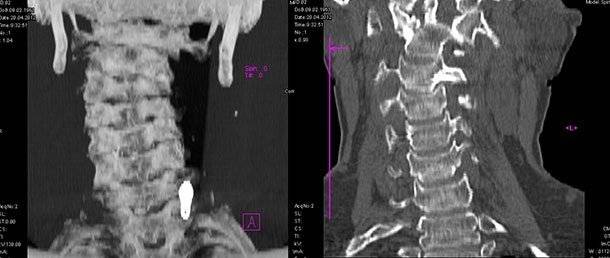
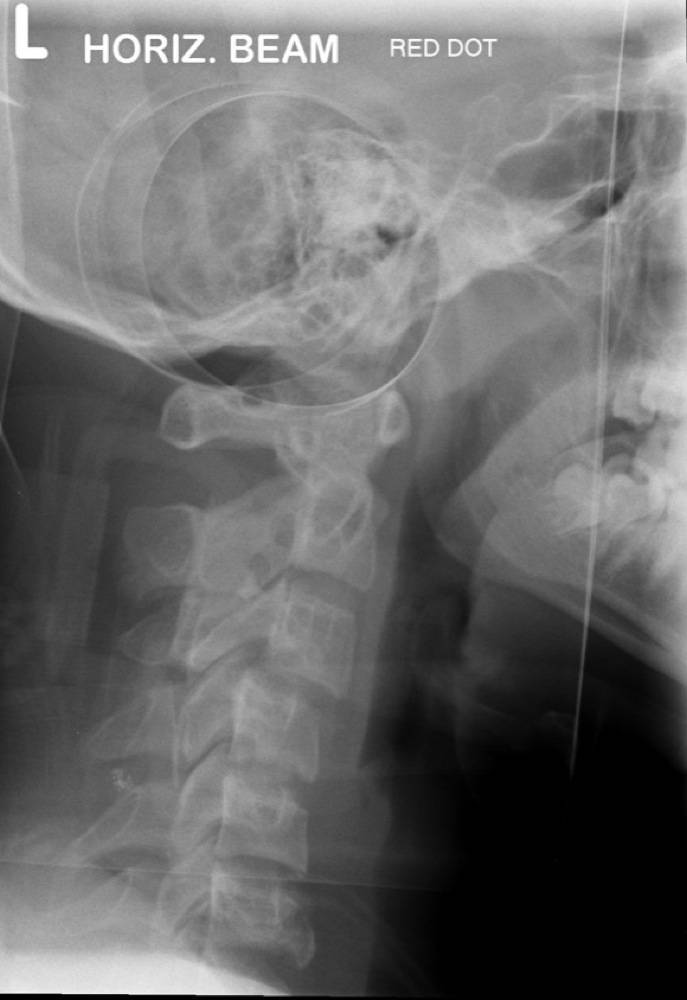
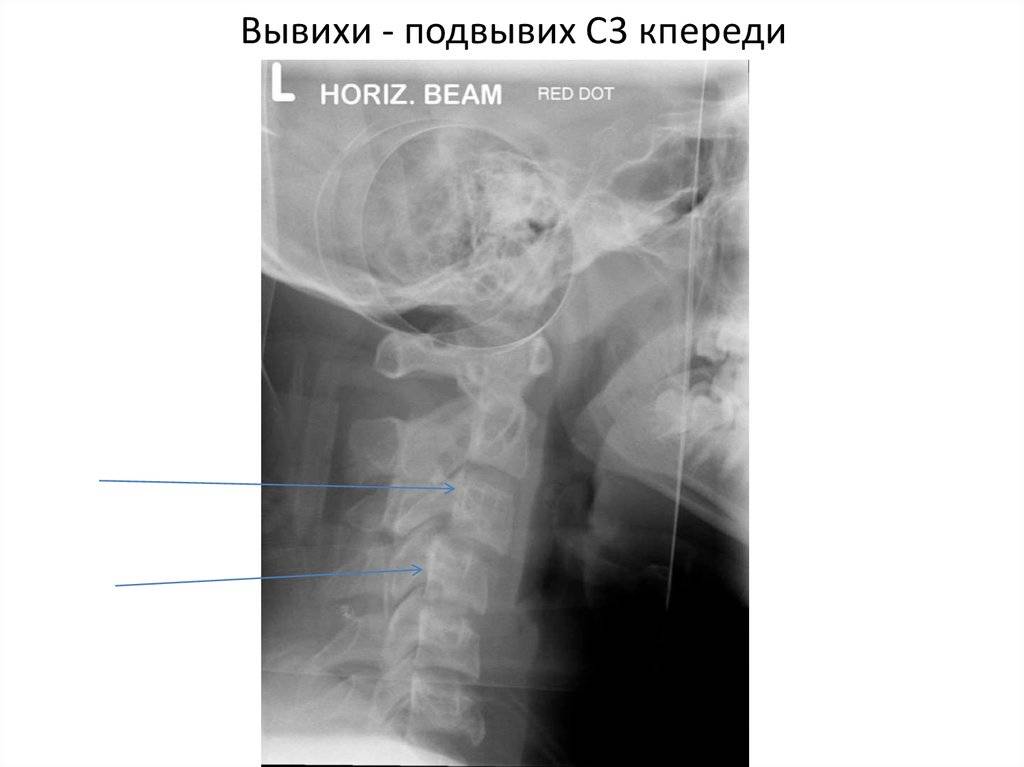
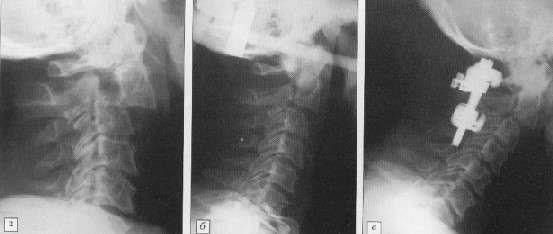
Диагностируется вывих при помощи рентгенографии, МРТ или КТ. Рентгенографические исследования проводят в прямой и боковой проекциях.
Иногда для более точной диагностики и определения уровня повреждения добавляется также косая проекция. Компьютерная томография дает возможность обнаружить смещение суставных поверхностей с очень высокой точностью.
Интерпретацию полученных сведений производит невролог. Зачастую терапия подвывихов сводится к вправлению позвонка и назначению курса медикаментозного лечения.
Врач пропишет препараты, помогающие расслабить мышцы шеи (мидокалм), улучшить микроциркуляцию (трентал), активизировать кровообращение (витамины, фенопропил), нормализовать деятельность нервной системы (мильгамма, нейрорубин) и нормализовать внутричерепное давление (диакарб).
Памятка родителям
Большое количество вывихов может произойти у ребёнка – начиная от врождённого вывиха бедра до приобретённого вывиха мизинчика.
Поэтому каждому родителю следует знать:
- организм ребёнка, особенно грудничка, ещё незрелый и подвержен повреждениям даже при незначительной травматизации;
- если был факт травмы, всегда стоит проконсультироваться специалистом, даже если вы не видите явных признаков вывиха;
- если есть явные признаки вывиха, стоит немедленно обратиться в травмпункт и не заниматься самостоятельным вправлением;
- самостоятельно можно оказать первую помощь в виде обезболивания и иммобилизации.
Для профилактики травматизации ребёнка необходимо обеспечить в доме безопасную среду, предотвращая падение с пеленальных столиков и кроваток. Старших детей следует обучать безопасности при активных играх на горках и турниках, обеспечить малыша средствами индивидуальной защиты при катании на роликах и велосипеде.
Занимаясь спортом, необходимо равномерно распределять нагрузку и не делать упражнений без разминки. Для укрепления и становления опорно-двигательного аппарата у ребёнка требуется сбалансированный рацион питания, обогащенный микроэлементами и витаминами, комплекс лечебной физкультуры или гимнастики.
Если вовремя оказать помощь и соблюдать назначенное лечение, после выздоровления последствий травмы не остается.
Причины развития патологий скелетно-мышечной системы
- Наличие заболеваний у женщины в период вынашивания плода: герпетическая инфекция, хламидии, ОРВИ и др.
- Имеющиеся хронические болезни, в том числе в период их обострения.
- Тяжелый токсикоз.
- Пребывание в экологически небезопасном районе.
- Механическое травмирование плода и его кислородное голодание в результате асфиксии.
- Менингококковая инфекция, воспаление мозга, травма головы, осложнения после вакцинации в возрасте до одного года.
Своевременно принятые меры по исправлению врожденных или приобретенных дефектов уменьшают риск развития еще более грозных заболеваний костно-мышечного аппарата в старшем возрасте и способствуют гармоничному физическому и психическому развитию ребенка.
Центр Бубновского на ул. Дм. Ульянова (метро Академическая)
117447, г. Москва, ул. Дм. Ульянова, д.31 (метро Академическая, Площадь Гагарина, Ленинский проспект) Лицензия № ЛО-77-01-009284 +7 (495) 114-55-65+7 (495) 114-55-64 Понедельник – пятница с 9:00 до 21:00 суббота, воскресенье с 9:00 до 19:00 Записаться на консультацию
Центр на Ходынке (метро ЦСКА)
125252, г. Москва, проезд Березовой рощи, д.12 (Метро ЦСКА (7 минут) Полежаевская, Динамо, Аэропорт, Сокол, Зорге, Хорошевская)Лицензия № ЛО-77-01-017813 +7 (499) 762-72-72 Понедельник – пятница с 9:00 до 21:00 суббота, воскресенье с 9:00 до 19:00 Записаться на консультацию
Центр Ходынке
125252, г. Москва, проезд Березовой рощи, д.12 +7 (499) 762-72-72 Понедельник – пятница с 9:00 до 21:00 суббота, воскресенье с 9:00 до 19:00
Центр на ул. Дм. Ульянова
117447, г. Москва, ул. Дм. Ульянова, д.31 +7 (495) 114-55-65 Понедельник – пятница с 9:00 до 21:00 суббота, воскресенье с 9:00 до 19:00
К каким докторам следует обращаться если у Вас Вывихи позвонков:
- Травматолог
- Хирург
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Вывихов позвонков, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
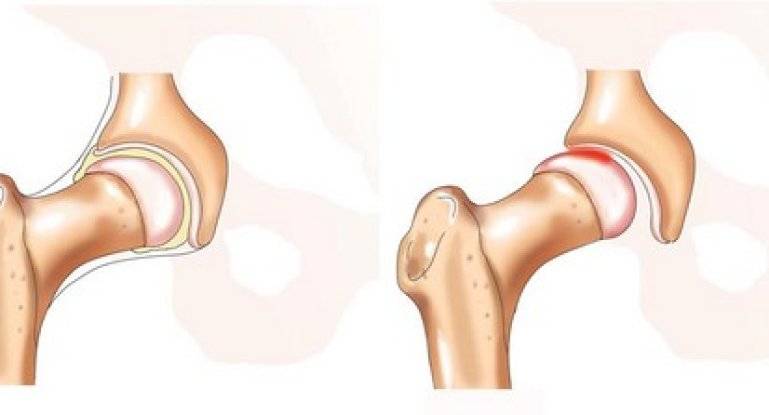
Тазобедренный сустав
Тазобедренные суставы соединяют нижние конечности (бедренные кости) с тазом. Тазобедренный – самый большой и очень сильно нагруженный сустав. Он представляет собой классический шарнир: состоит из шаровидной головки бедренной кости (1), вложенной в вогнутую округлую вертлужную впадину (2) в кости таза. И головка бедренной кости, и вертлужная впадина покрыты упругим и прочным хрящом (3), В полости тазобедренного сустава находится скользкая синовиальная жидкость (4), обеспечивающая снижение трения, смягчение ударов и передачу некоторых питательных веществ. Головка бедренной кости снабжается кровью из сосудистого пучка (5), проходящего внутри тазобедренного сустава.
Строение тазобедренного сустава. (1) головка бедренной кости, (2) вертлужная впадина, (3) эластичный хрящ, (4) синовиальная жидкость, (5) сосуды внутри сустава.
Тазобедренный сустав, как правило, хорошо отзывается на лечение, за исключением случаев значительного разрушения тканей сустава
Важно не только снять воспаление и боль, но уделить внимание и кровообращению в суставе, и обеспечению его питания, и правильной работе мышц. Мы часто обнаруживаем причиной артроза нарушения обмена веществ, лечение которых возможно и нужно
Типичные проблемы с тазобедренным суставом
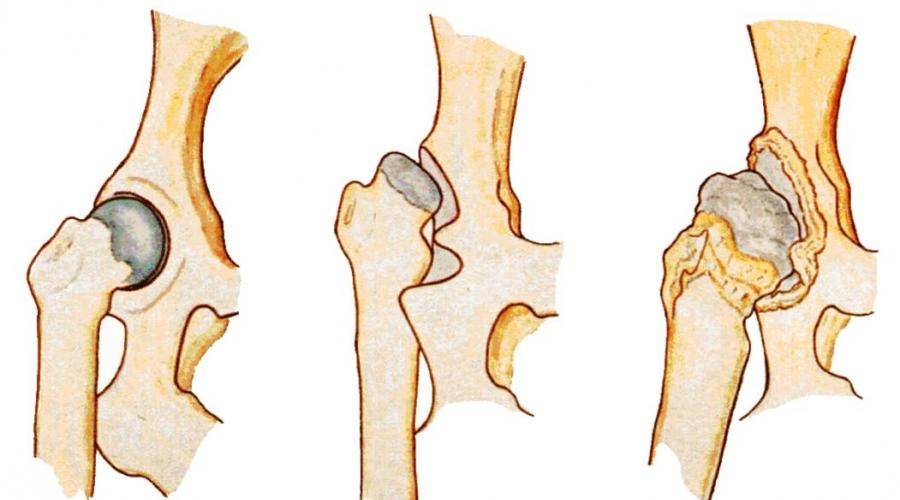
Артроз тазобедренного сустава (коксартроз). Это заболевание начинается с перегрузки и ухудшения питания сустава, либо с его воспаления. В результате в тазобедренном суставе уменьшается объем жидкости, хрящ становится истонченным и надрывается, отсюда боли и ограничение подвижности в суставе. Подробнее…
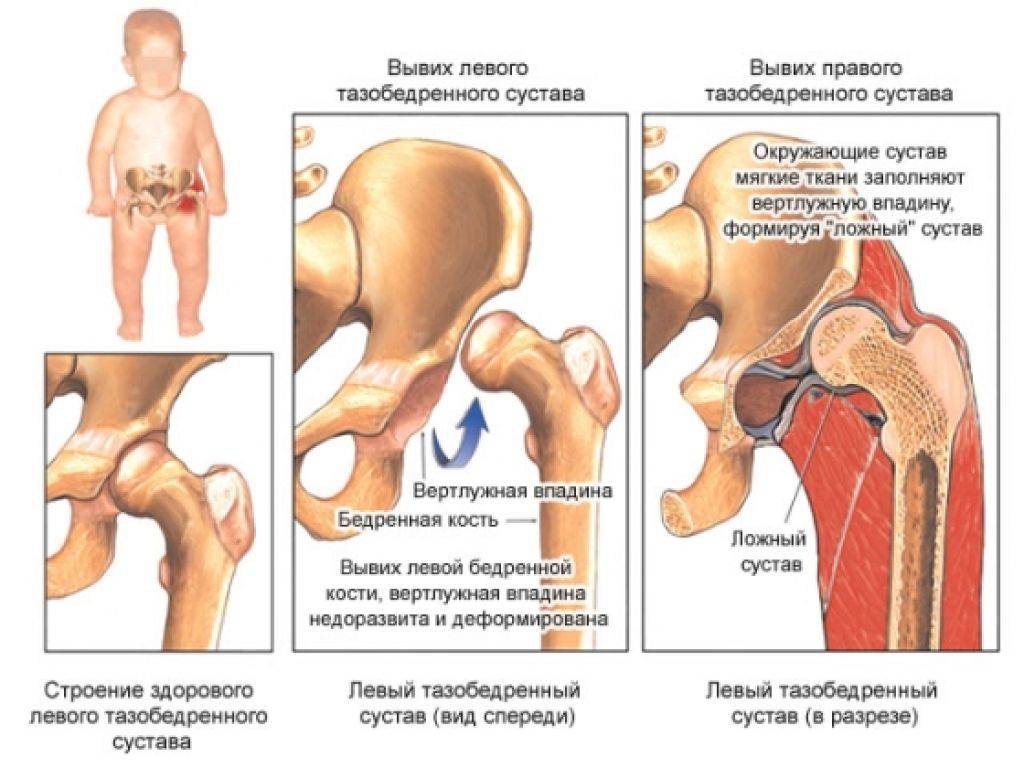
Дисплазия тазобедренных суставов – это врожденное недоразвитие вертлужных впадин. Мы часто видим дисплазию причиной вывихов и артроза, даже у пациентов в солидном возрасте. Крыша вертлужной впадины в этом случае лишь частично прикрывает головку бедренной кости. Таким образом, площадь опоры одной суставной поверхности на другую оказывается уменьшенной, а значит, давление на единицу площади сустава значительно возрастает. Кроме того, в таком суставе возможны избыточные движения при ходьбе, со временем разрушающие тазобедренный сустав. Подробнее…
Воспаление тазобедренного сустава (коксит, артрит) встречается при артрозе, перегрузке сустава и при таких серьезных ревматических болезнях, как болезнь Бехтерева, подагра, суставный псориаз, реактивный артрит, системная красная волчанка. Для правильного лечения необходимо точно найти причину воспаления и мы делаем это с помощью современных лабораторных исследований.Подробнее ….
Асептический некроз головки бедренной кости встречается при закупорке или сдавлении сосудистого пучка, снабжающего головку бедра кровью. В результате обескровливания головка бедренной кости погибает и разрушается, что приводит к боли и обездвиживанию
Важно немедленно установить и устранить причину закупорки сосуда, т.к. возможен риск закупорки и других важных артерий и вен (инсульт, некроз другого сустава и др.).. Подробнее…
Перелом шейки бедра часто встречается при остеопорозе – потере кальция костями. Шейка бедра – самый тонкий и наименее прочный отрезок бедренной кости. Состоявшийся перелом подлежит хирургическому лечению (фиксация металлоконструкцией) в условиях отделения травматологии. Мы окажем помощь в случае, если операция невозможна, или если после операции остаются боль и малоподвижность. Подробнее …
Грыжа межпозвонкового диска и болезненный седалищный нерв могут имитировать боли в тазобедренном суставе. Подробнее…
Профилактика вывиха руки у детей
Родителям необходимо провести с ребенком профилактическую беседу и постараться объяснить ребенку, что чрезмерная активность может привести к травмам и болезненным последствиям.
Для детей, которые занимаются контактными видами спорта, следует позаботиться о приобретении соответствующей защитной амуниции (налокотники, наколенники). Рекомендуется также выбирать виды спорта, способствующие развитию и укреплению опорно-двигательного аппарата.
Важный профилактический метод – правильное сбалансированное питание, включающее в себя продукты, которые обеспечивают растущий организм питательными веществами, витаминами и микроэлементами, необходимыми для нормального развития опорно-двигательного аппарата.