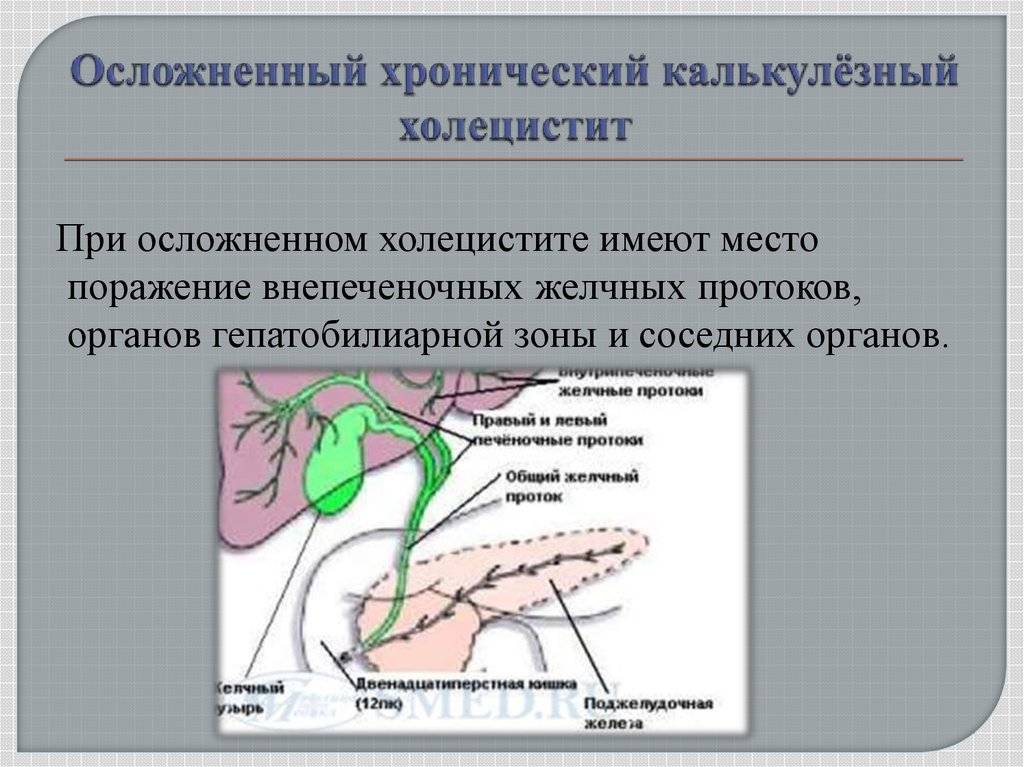
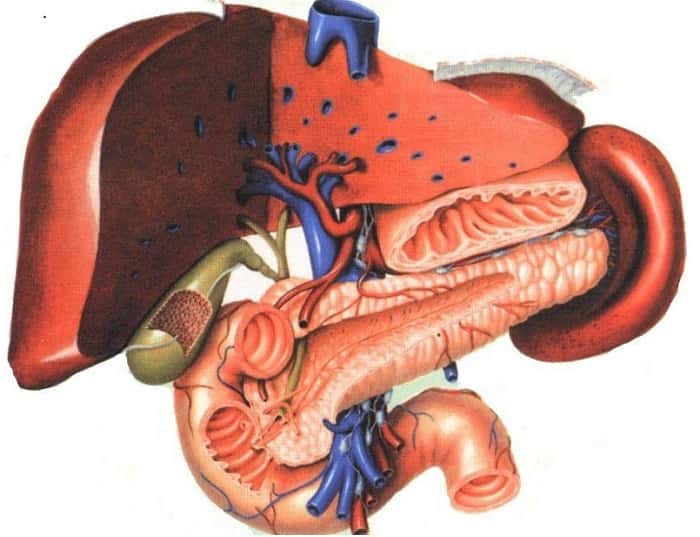
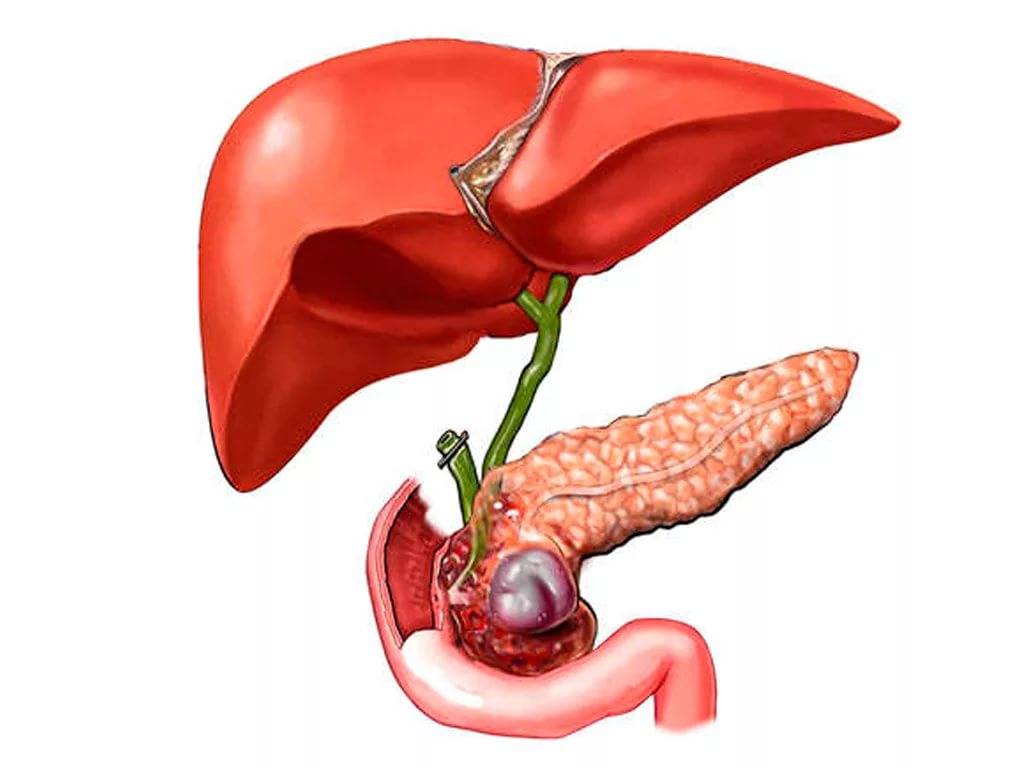
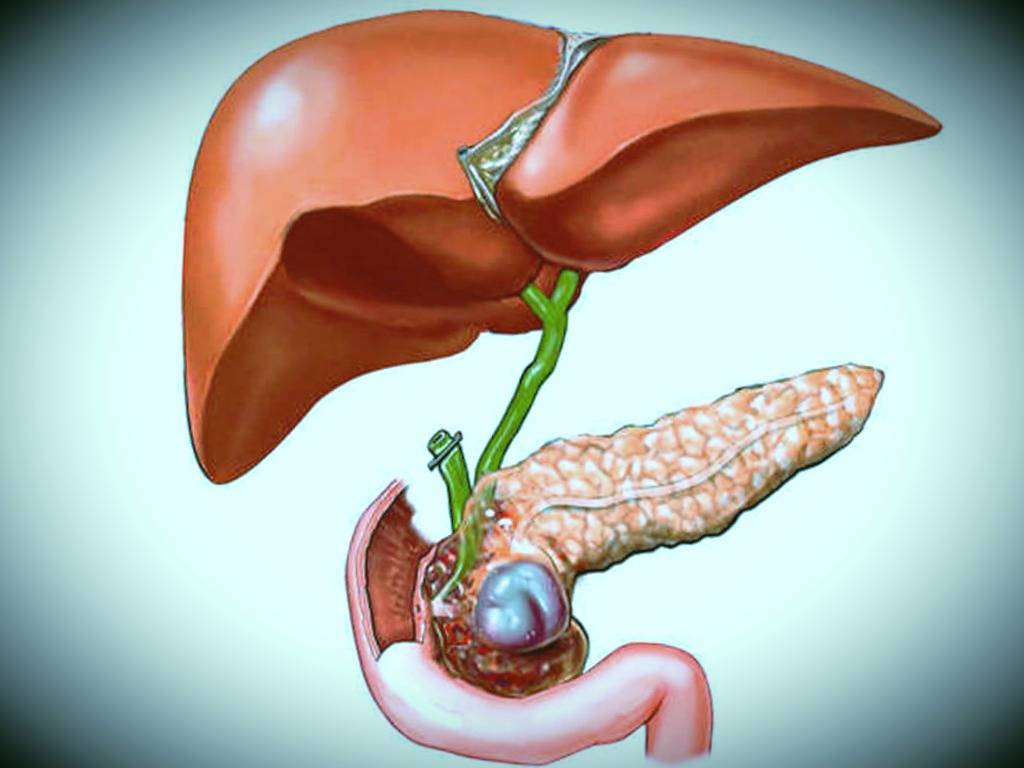
Хирургические патологии желчного пузыря
К хирургическим патологиям желчного пузыря принадлежат:
- желчекаменная болезнь;
- холецистит;
- ксантогранулематозный холецистит
- полипы желчного пузыря;
- злокачественные опухоли.
Желчекаменная болезнь
Представляет собой формирование конкрементов (камней) внутри желчных протоков.
Симптомы
Обычно патология не вызывает симптомов, первые признаки возникают спустя несколько лет после начала камнеобразования. Единственным проявлением желчекаменной болезни в чистом виде являются желтуха и приступы печеночной колики, вызванной продвижением конкремента внутри желчных путей. Резкая боль возникает вследствие повышения давления в пузыре и протоках из-за их закупорки.
Лечение
Желчные камни могут удаляться лекарственным, ультразвуковым, лазерным методами, при помощи ретроградной холангиопанкреатографии, а также открытой или лапароскопической операции (холецистэктомии) по удалению пузыря вместе с конкрементами.
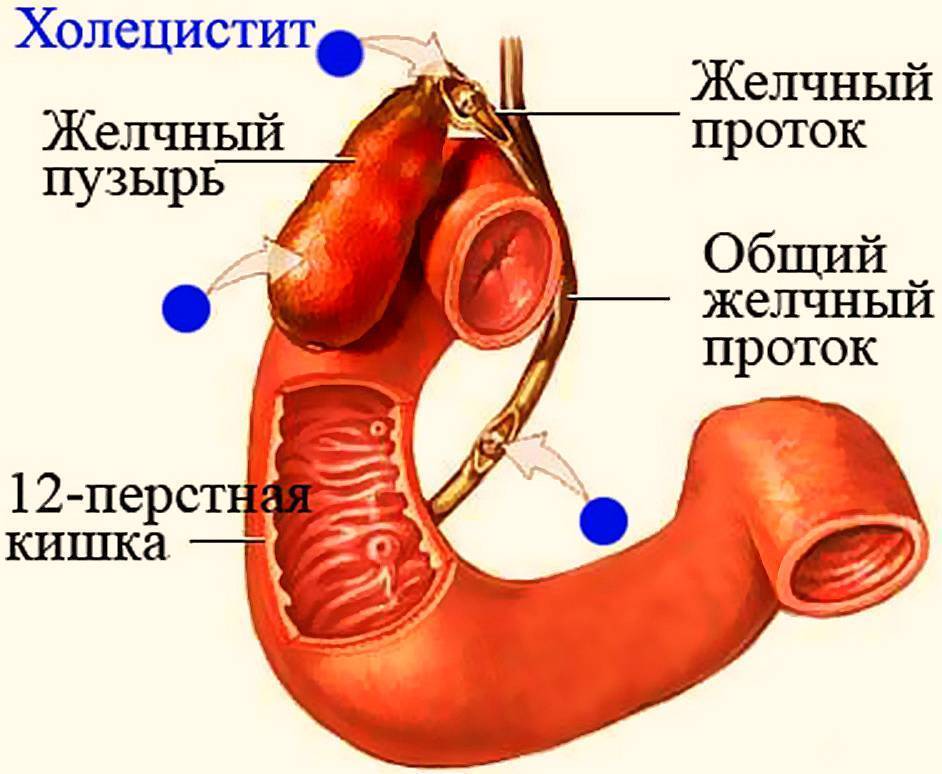
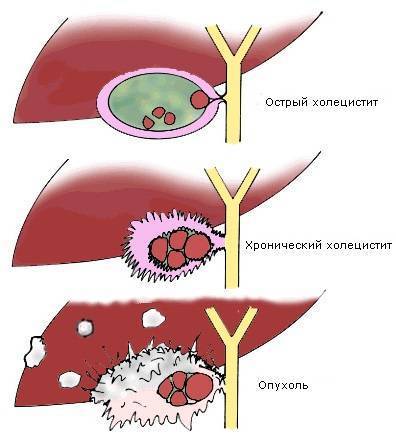
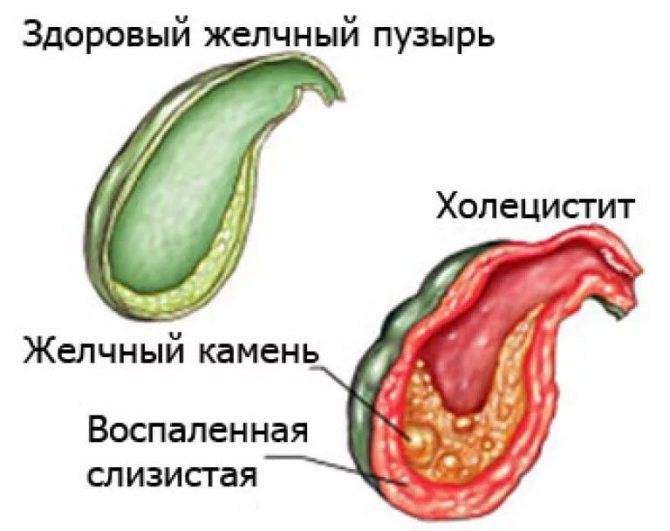
Холецистит
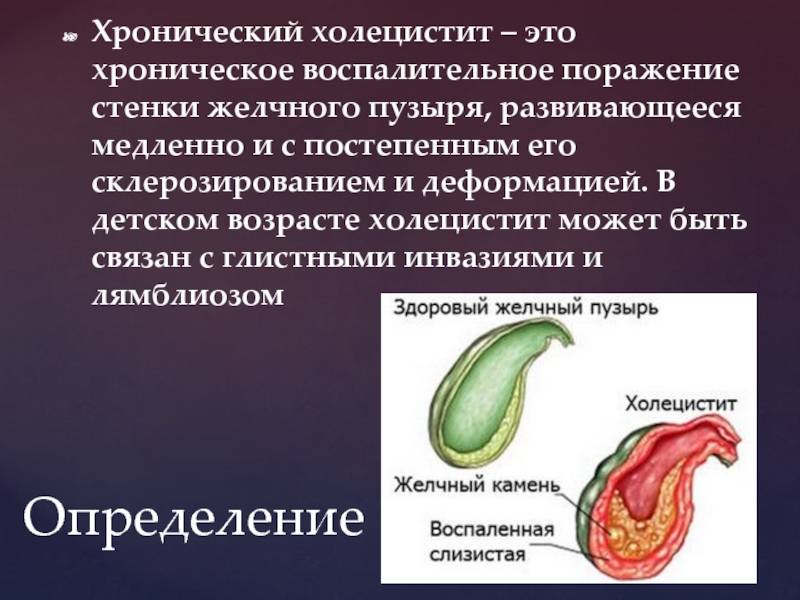
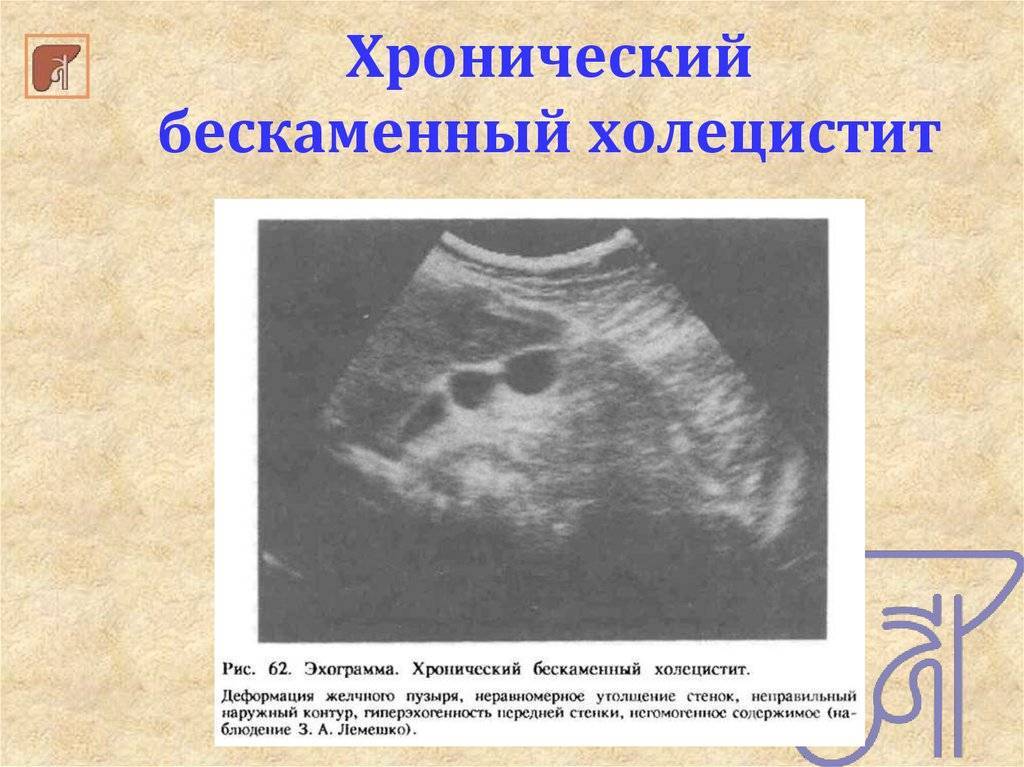
Холецистит – патология, характеризующаяся воспалительными реакциями в желчном пузыре. Нередко является осложнением желчекаменной болезни. По течению недуг может быть острым либо хроническим, а по наличию камней – калькулезным (присутствуют конкременты) или бескаменным.
Симптомы
При острой форме патологии возникают приступообразные боли участке правого подреберья, тошнота со рвотой, а также повышение t тела. Хроническая форма характеризуется тупыми болями и дискомфортными ощущениями в животе, усиливающимися после еды.
Лечение
Лечение может быть консервативным, однако болезнь часто рецидивирует, что требует применения холецистэктомии.
Ксантогранулематозный холецистит
Ксантогранулематозный холецистит – это довольно редкое заболевание желчного пузыря, характеризующееся образованием ксантомных гранулем (узелков) в его стенках. Точные причины и механизмы возникновения этого заболевания не изучены. Большинство ученых считают, что ксантогранулематозный холецистит вызывается инфекцией (грамотрицательной микрофлорой). Вследствие формирования гранулем в желчном пузыре возникают свищи и абсцессы различной величины.
Симптомы
Симптоматика ксантогранулематозного холецистита сходна с обычным холециститом. Возникает боль в участке правого подреберья, иррадиирущая в лопатку и плечо. Болевой синдром сопровождается отрыжкой, ощущением горечи во рту, рвотой. Часто пациентов тревожит субфебрильная температура с выраженным или легким ознобом.
Лечение
При ксантогранулематозном холецистите показана холецистэктомия. Выбор методики хирургического вмешательства, его объем варьируются зависимо от степени распространенности патологического процесса, а также наличия осложнений патологии.
Полипы желчного пузыря
Представляют собой наросты или патологические изменения, напоминающие наросты, которые образуются в стенке органа.
Симптомы
Большинство полипов не вызывают заметных симптомов. Они, как правило, обнаруживаются случайно во время выполнения УЗ-диагностики брюшной полости при других болезнях ЖКТ.
Лечение
Большинство полипов желчного пузыря доброкачественные и не требуют оперативного вмешательства. Лапароскопическая холецистэктомия проводится в следующих случаях:
- присутствуют клинические симптомы патологии;
- полипы диаметром более 10 мм;
- быстрорастущие полипы;
- пациент возрастом старше 50 лет;
- наличие конкрементов в пузыре (наряду с полипами);
- аномальные стенки пузыря по результатам УЗ-диагностики;
- злокачественные полипы (осуществляется открытая операция).
Рак желчного пузыря
Редкое злокачественное заболевание. На ранних стадиях оно обнаруживается редко, обычно опухоль выявляют на финальных стадиях развития, когда прогноз чрезвычайно плохой.
Симптомы
Злокачественное новообразование желчного пузыря не имеет специфической симптоматики. Оно может вызывать боли в животе, диспепсию, слабость, желтуху, тошноту, рвоту и др.
Лечение
Наиболее эффективная методика лечения – открытая холецистэктомия. В осложненных случаях удаляют vesica fellea и часть печени.
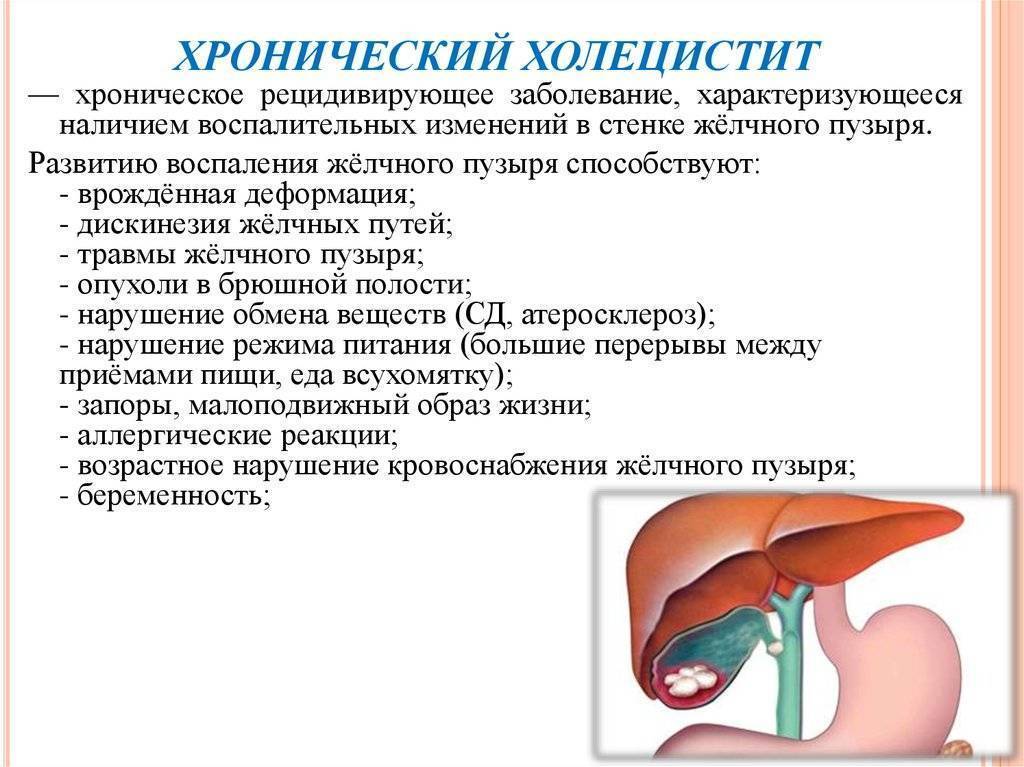
Причины хронического холецистита
Основной причиной холецистита считают холестаз — застой желчи. Он возникает по трем причинам:
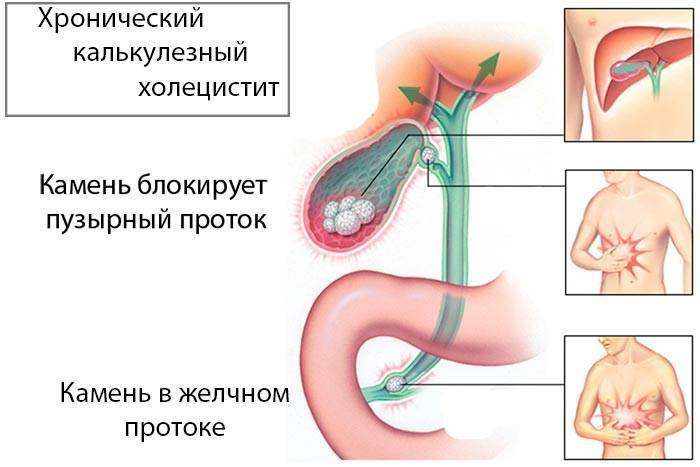
- После желчнокаменной болезни. Вязкость желчи увеличивается, ее отток замедляется. Возможно формирование камней, которые закупоривают проток или травмируют стенки желчного пузыря (рис. 1);
- В результате дискинезии. Нарушается моторика желчевыводящих путей и не происходит полного опорожнения желчного пузыря;
- Из-за анатомических особенностей. Желчный проток может иметь участки сужения, перегибов или спаек, из-за которых отвод желчи нарушается.
При холестазе внутри желчного пузыря возникают условия, в которых микроорганизмы быстро размножаются. Они могут проникать сюда из кишечника, из других очагов воспаления, с током лимфы, крови.
Среди заболеваний и состояний, которые могут вызывать холецистит:
- инфекции мочеполовой системы;
- воспаление в пищеварительных органах;
- инфекционные или воспалительные заболевания ЛОР-органов;
- лямблиоз или другие паразитарные поражения желчного протока;
- снижение тонуса мышц и ухудшение моторики желчного пути;
- изменение гормонального фона, в том числе при беременности;
- патологии или особенности строения желчного пузыря и пути;
- сахарный диабет или гипертония, из-за которых ухудшается кровоснабжение желчного пузыря.
Причиной также может быть аутоиммунное заболевание или аллергическая реакция.
Факторы риска
Развитие болезни могут провоцировать:
- лишний вес,
- переедание,
- много жирных, жареных, острых продуктов в рационе,
- нерегулярный прием пищи,
- неправильное питание, меняющее состав или вязкость желчи,
- частое употребление алкоголя или курение,
- недостаточная физическая активность.
Особенно часто болезнь встречается у женщин в возрасте старше 40 лет и у людей с лишним весом.
Лечение острого холецистита
Если врач предполагает, что у вас острый холецистит, вас скорее всего положат для лечения в больницу. Сначала вам в вену введут антибиотики. Используются антибиотики широкого спектра действия, которые могут убивать большой спектр различных бактерий. Как только ваше состояние стабилизируется, вас могут выписать из больницы домой и назначить дату возвращения для проведения операции (см. ниже).
Однако если болезнь протекает особенно тяжело или присутствует высокий риск осложнений, операция вам может быть назначена через несколько дней после лечения антибиотиками. Наиболее распространённый тип операции при остром холецистите — холецистэктомия (удаление желчного пузыря).
Хирургическое лечение острого холецистита
Холецистэктомия — это удаление желчного пузыря хирургическим путём. Существуют два типа холецистэктомии:
- лапароскопическая холецистэктомия;
- полостная холецистэктомия.
Оба типа операции описаны ниже.
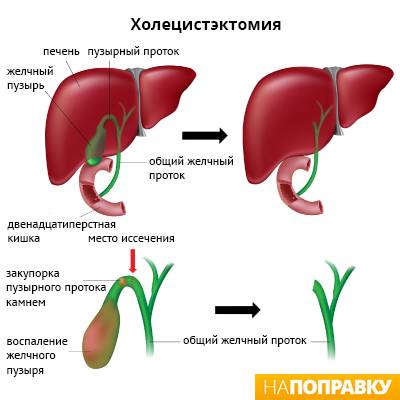
Лапароскопическая холецистэктомия — это современный метод операции, при котором вместо больших разрезов делаются только небольшие отверстия. Лапароскопическая холецистэктомия проводится под общей анестезией — это значит, что во время операции вы будете спать и не почувствуете никакой боли.
При лапароскопической холецистэктомии хирург делает четыре небольших разреза — каждый не длиннее 1 см в стенке живота. Один разрез делается рядом с пупком, а три других — в верхней части живота.
Затем через эти отверстия живот наполняется углекислым газом. Это делается для того, чтобы хирург мог лучше видеть внутренние органы и чтобы у него было больше места для работы.
В один из разрезов хирург вставляет инструмент, называемый лапароскоп. Лапароскоп — это тонкая жёсткая трубка, у которой на одном конце закреплены источник света и камера. Камера передаёт изображение брюшной полости на телевизионный экран.
Затем хирург вводит другие инструменты через остальные разрезы, чтобы удалить желчный пузырь и желчные камни, если они есть. После удаления желчного пузыря разрезы зашивают.
Так как при таком способе делаются только маленькие разрезы в стенке живота, после операции вы не будете испытывать сильных болей и быстро восстановитесь. Большинство пациентов возвращаются домой или сразу в день операции, или на следующий день.
Полостная холецистэктомия. В большинстве случаев лапароскопическая холецистэктомия лучше, чем полостная. Однако существует ситуации, в которых ее проведение не рекомендуется:
- беременным женщинам в третьем триместре;
- некоторым людям с циррозом печени (рубцевание печени).
В таком случае рекомендуется проведение полостной холецистэктомии. Полостная холецистэктомия может также проводиться, если плановая лапароскопическая холекцистэктомия не была успешна.
Как и лапароскопическая, полостная холецистэктомия проводится под общим наркозом, так что вы не будете чувствовать боль во время этой процедуры. Хирург сделает большой разрез на животе, чтобы удалить желчный пузырь.
Полостная холецистэктомия — эффективный способ лечения острого холецистита, однако восстановительный период после неё длиннее, чем после лапароскопической. Большинство пациентов после полостной холецистэктомии восстанавливаются примерно шесть недель.
Перкутанная холецистэктомия. Если у вас болезнь проявляется очень тяжело или общее состояние вашего здоровья неудовлетворительно, врачи могут решить, что немедленное проведение операции слишком рискованно.
В таком случае в качестве временных мер может проводиться перкутанная холецистэктомия. Она может проводиться под местной анестезией, которая лишает чувствительности живот пациента. Это означает, что во время операции вы будете бодрствовать.
При помощи УЗИ хирург сможет ввести иглу в ваш желчный пузырь. Затем по этой игле будет осуществляться отвод желчи из желчного пузыря, что приведёт к ослаблению воспаления (распухания). Когда острые симптомы пройдут, желчный пузырь можно будет удалить хирургическим путём.
Жизнь без желчного пузыря
Без желчного пузыря можно вести совершенно нормальный образ жизни. Это полезный орган, но не жизненно необходимый. Ваша печень по-прежнему будет производить желчь для переваривания пищи. Правда, у некоторых людей после удаления желчного пузыря наблюдается вздутие живота и понос после поглощения жирной или острой пищи. Если какая-то пища вызывает у вас такие симптомы, то возможно, вам стоит избегать её в будущем.
Почему развивается воспаление?
Для появления холецистита необходимы предрасполагающие факторы, которые помогут инфекционному агенту какое-то время прожить в желчном пузыре, и не покинуть его с порцией желчи. Необходимо нарушение оттока жёлчи из пузыря, её временный застой. Часто воспаление возникает на фоне камней, которые мешают нормальному оттоку секрета, эпизодически перемещаясь и по типу клапана перекрывая шейку, переходящую в пузырный проток. При бескаменном хроническом холецистите, который встречается гораздо чаще, чем бескаменный острый холецистит — один на сотню больных, тоже по множеству причин нарушается отток.
По причине наследственности или функционального нарушения, а то и по обоим поводам желчный пузырь может стать вялым — гипотония или вовсе повиснуть, как бурдюк — атония. Поспособствует этому и малая двигательная активность хозяина пузыря, а также его избыточный вес, пристрастие к несбалансированному по жирам питанию с нерегулярными приёмами пищи. Организм требует системности в питании, если кушать когда придётся, постоянно изменяя время приёма пищи, то и желчь будет то застаиваться при длительном промежутке между едой, то не успевать вырабатываться в достаточном количестве при коротком.

Избыточный вес помогает развитию холецистита тем, что человек мало двигается, тонус пузыря снижен. При холецистите без камней, как правило, избыточного веса не бывает, но небрежение в отношении к режиму питания прослеживается.
Облегчает развитие инфекции заброс панкреатического секрета — рефлюкс. Анатомически пузырный проток сливается с печёночным протоком, образуя общий желчный проток или холедох, в который незадолго до входа в двенадцатиперстную кишку впадает панкреатический проток. При атонии желчевыводящих путей возможно движение секрета поджелудочной железы против тока желчи, тем более что желчь выбрасывается из пузыря одной-двумя порциями только во время еды. При забросе секрета поджелудочной железы, содержащем смесь ферментов, происходит повреждение слизистой протока, похожее на лёгкий химический ожог, такие повреждённые ткани и предпочитает разнообразная инфекционная флора.
Некоторую роль играет и половая принадлежность, но не такую выраженную, как при остром холецистите. В последнее время мужчины по частоте хронического холецистита стремятся сравняться с женщинами, у женщин половые гормоны способствуют образованию камней в пузыре. Отмечают значимое влияние нервно-психического фактора в качестве дополнительного повода для развития воспаления в жёлчном пузыре. В пожилом возрасте серьёзно сказывается нарушение питание пузыря при обширном атеросклерозе сосудов.
Во всех случаях работают против хозяина жёлчного пузыря три важнейших фактора: нарушение оттока желчи с изменением её вязкости и, конечно, присоединение инфекционного агента.
Диагностика
Диагностику хронического холецистита выполняет гастроэнтеролог. Он проведет осмотр и опрос, назначит анализы и инструментальные обследования. Во время опроса врачу нужно будет рассказать о:
- режиме питания и рационе,
- образе жизни,
- наличии желчнокаменной болезни, инфекционных заболеваний, проблем с пищеварением,
- беспокоящих симптомах.
При осмотре врач оценит цвет кожи, склер и слизистых (нет ли признаков желтухи), проверит наличие болезненности при прощупывании живота, оценит, не вздут ли живот, нет ли признаков увеличения желчного пузыря.
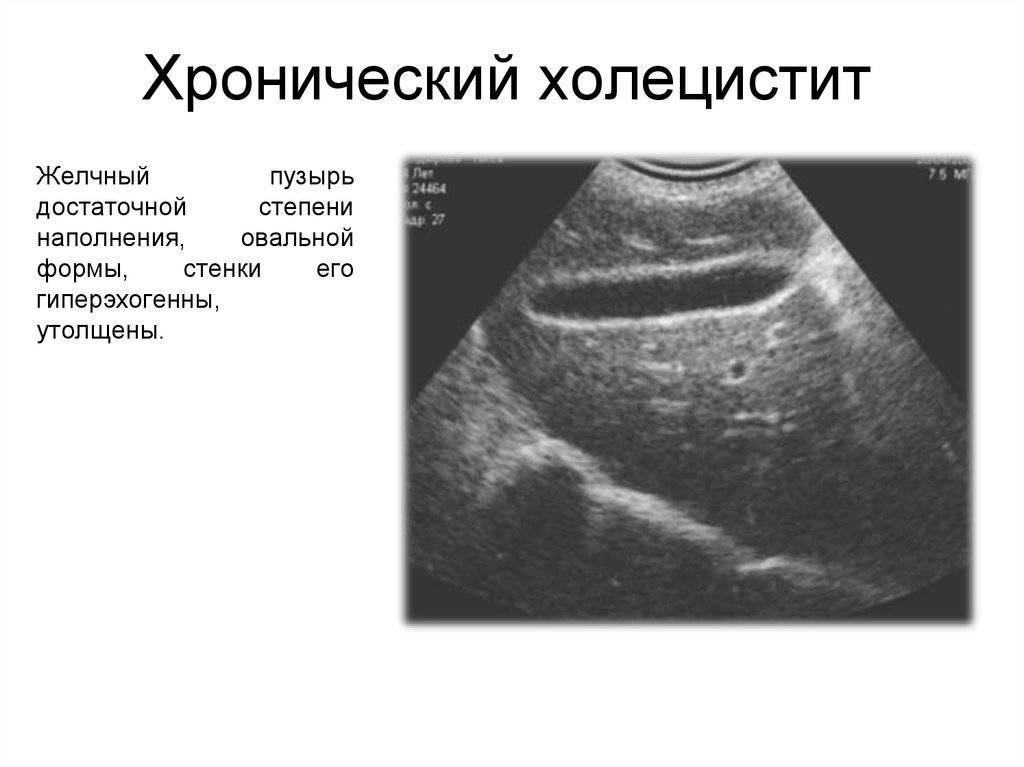
Инструментальные методы обследования
Чтобы оценить течение хронического холецистита, его тяжесть, назначают следующие обследования:
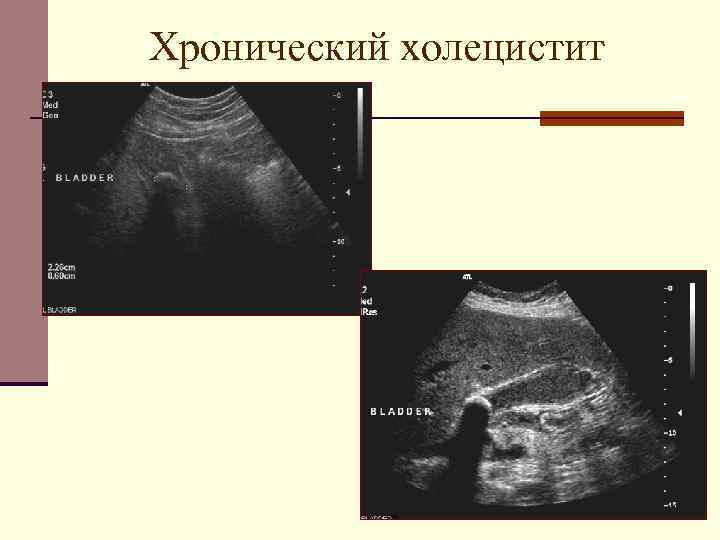
- УЗИ брюшной полости. Выявляет увеличение размеров желчного пузыря, уплотнение, утолщение его стенок, признаки воспаления. Чтобы выявить дискинезию, УЗИ проводят после желчегонного завтрака (жирный йогурт или два вареных яйца);
- ФГДС (фиброгастродуоденоскопия). Эндоскоп вводится в верхнюю часть желудочно-кишечного тракта, что позволяет рассмотреть состояние слизистых и провести забор желчи для лабораторного исследования. До ФГДС нельзя есть в течение 8-10 часов;
- КТ или МРТ с контрастированием. Проводится для оценки структуры стенок желчного пузыря, позволяет обнаружить уплотнение стенок, абсцесс, опухоль, выявить плотные камни. Исследование выполняют натощак.
При диагностике хронического холецистита могут использоваться и другие инструментальные методы, включая эндоскопическое УЗИ, дуоденальное зондирование, радиоизотопное исследование.
Лабораторные методы обследования
Лабораторные исследования позволяют оценить общее состояние здоровья при хроническом холецистите, уточнить диагноз и назначить более эффективное лечение. Гастроэнтеролог может направить на сдачу следующих анализов:
- Клинический анализ крови. Выявляет признаки воспаления;
- Анализ крови на холестерин, глюкозу для контроля сопутствующих заболеваний;
- Анализ крови или кала на антитела к паразитам для диагностики лямблиоза или глистной инвазии;
- Биохимический анализ крови для контроля уровней трансаминаз АСТ, АЛТ, ГГТП, билирубина, щелочной фосфатазы (могут повышаться при хроническом холецистите);
- Общий анализ мочи;
- Копрограмма.
Симптоматика холецистита
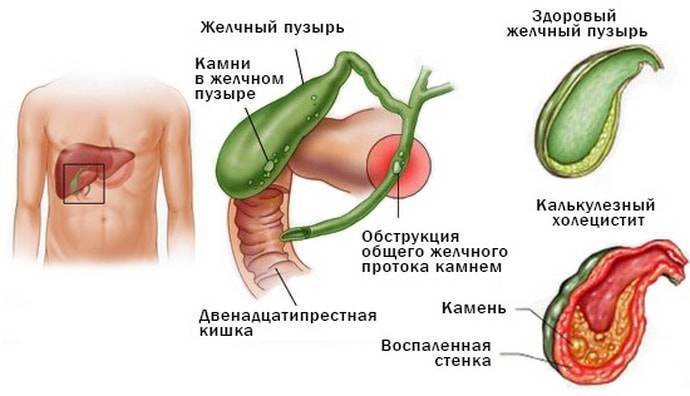
Воспалительный процесс затрагивает подслизистый и мышечный слои. В зоне патологии появляются разрастания соединительной ткани и возникают особого рода уплотнения, искажающие поверхность желчного пузыря.
При этом кислотно-щелочной баланс желчи изменяется, желчь становится более густой, есть риск образования камней (форма острого калькулезного холецистита).
Симптомы острого холецистита
- если тонус мускулатуры желчного пузыря повышен, боль дает о себе знать в виде приступов (спазмирование мышц пузыря), она появляется время от времени, достаточно резкая, похожа на желчную колику при желчнокаменной болезни;
- горечь во рту, рвота желчью;
- диарея или, наоборот, запоры;
- вздутие живота;
- на этапе обострения — повышение температуры до 38 градусов;
- зуд кожи;
- быстрое чувство утомляемости;
- общее ослабление организма;
- снижение аппетита и частая раздражительность;
- иногда аллергические реакции на определенную пищу.
Хирурги Андрей Фомин и Давид Махатадзе
Острый холецистит способен принять форму хронического в случае:
- психоэмоционального стресса;
- при общем снижении иммунитета;
- если он сопровождается постоянной болью (при низком тонусе мускулатуры желчного пузыря боль становится регулярной, ноющей, но не интенсивной) и не покидающим ощущением тяжести в правом подреберье;
Иногда хронический холецистит протекает бессимптомно.
Симптомы бескаменного холецистита
Бескаменный холецистит может принимать и острую, и хроническую формы (встречается по большей части в юном возрасте и является преддверием калькулезного холецистита). Его характеристики:
- схватки тупой боли в зоне правого подреберья, в основном, спустя около часа после приема еды — особенно жареной и жирной;
- спазмы во время подъема груза или же стрессов;
- изжога, чувство тошноты, рвота.
Кто в группе риска
Факторы риска хронического холецистита были условно объединены в правило «4F»:
- ожирение, метаболический синдром («fat») — связаны с повышением секреции холестерина в желчь и снижением моторики;
- женский пол («female») — эстрогены (женские половые гормоны) мобилизируют холестерин из тканей и повышают его секрецию в желчь;
- возраст («forty») — риск развития заболевания повышается с возрастом начиная с 40 лет, это связано с нарушением соотношения холестерина и желчных кислот в желчи;
- фертильность («fertility») — риск развития холецистита повышается на фоне беременности, особенно при повторных беременностях (вероятность камнеобразования увеличивается в 10–11 раз); билиарный сладж (плотная, густая, содержащая включения желчь) образуется у 20-30 % беременных, камни — у 5-12 %, однако зарегистрированы случаи спонтанного растворения камней после родов.
Помимо этих факторов риска, выделяют:
- сахарный диабет II типа — риск повышен в 3 раза;
- семейная предрасположенность — риск образования камней повышен в 4-5 раз;
- этнические факторы;
- прием некоторых лекарственных препаратов (цефтриаксон, препараты заместительной гормональной терапии, клофибрат);
- хронические инфекции желчных путей, гельминтозы;
- быстрое похудение, бариатрические вмешательства — вероятность развития желчекаменной болезни более 30 %;
- снижение моторики желчного пузыря с формированием билиарного сладжа — при голодании, беременности, под влиянием лекарств (в частности, октреотида).
Online-консультации врачей
| Консультация доктора-УЗИ |
| Консультация стоматолога |
| Консультация гинеколога |
| Консультация неонатолога |
| Консультация гомеопата |
| Консультация пластического хирурга |
| Консультация психоневролога |
| Консультация эндокринолога |
| Консультация хирурга |
| Консультация гастроэнтеролога детского |
| Консультация специалиста по лечению за рубежом |
| Консультация кардиолога |
| Консультация сосудистого хирурга |
| Консультация педиатра |
| Консультация дерматолога |
Новости медицины
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Лечение Хронического холецистита:
Лечение хронического холецистита без холелитиаза (ХБХ). Лечебная программа включает:
- режим;
- диетотерапию;
- лекарственную терапию в период обострения:
- купирование болевого синдрома;
- применение желчегонных средств;
- антибактериальную терапию;
- нормализацию функций вегетативной нервной системы;
- нммуномодулирующую терапию и повышение общей реактивности организма;
- физиотерапию, водолечение;
- санаторнокурортное лечение.
В период выраженного обострения заболевания больного необходимо госпитализировать в терапевтический стационар. При легком течении лечение, как правило, проводится в амбулаторных условиях. В период обострения больным хроническим холециститом рекомендуется постельный режим в течение 7-10 дней.
Пища должна быть механически и химически щадящей, не обладать холекинетическим эффектом. При обострении заболевания лечебное питание должно способствовать уменьшению воспалительных явлений в желчном пузыре, предупреждать застой желчи, обеспечивать профилактику образования желчных камней. В фазе резкого обострения в первые 1-2 дня назначается только питье теплой жидкости (некрепкий чай, соки из фруктов и ягод, разведенные водой, отвар шиповника) небольшими порциями до 3-6 стаканов в день По мере улучшения состояния в ограниченном количестве назначается протертая пища: слизистые супы, каши (манная, овсяная, рисовая), кисели, муссы, желе. В дальнейшем разрешаются нежирные сорта мяса, рыбы, молочные продукты, сладкие овощи и фрукты, сливочное масло и растительные жиры по 30 г в день. Пища принимается 46 раз в день малыми порциями.
После ликвидации признаков обострения хронического холецистита назначается диета № 5.
Лекарственная терапия включает в себя использование препаратов для купирования болевого синдрома, нормализации функции вегетативной нервной системы и рациональное применение желчегонных средств, описанных в предыдущем разделе. В качестве спазмолитика целесообразно назначать дюспаталин по 200 мг (1 капе.) 2 раза в день.
Для устранения инфицированности желчи используются антибактериальные препараты широкого спектра действия, участвующие в энтерогепатической циркуляции и накапливающиеся в терапевтических концентрациях в желчном пузыре. Препаратами выбора являются бисептол в дозе 960 мг 2 раза в сутки или доксициклина гидрохлорид по 200 мг в сутки. Кроме того, могут быть использованы ципрофлоксацин по 250-500 мг 4 раза в день, ампициллин 500 мг 4 раза в день, эритромицин по 200-400 мг 4 раза в день, фуразолидон по 100 мг 4 раза в день, метронидазол по 250 мг 4 раза в день. Антибактериальная терапия назначается на 10-14 дней. При выборе антибактериального препарата необходимо учитывать не только чувствительность микроорганизмов к антибиотику, но и способность проникновения противомикробных средств в желчь.
С дезинтоксикационной целью рекомендуется внутривенное капельное введение гемодеза, полидеза, 5 % раствора глюкозы, изотонического раствора натрия хлорида, а также прием отвара шиповника, щелочных минеральных вод
С целью коррекции вторичного иммунодефицита используют препараты вилочковой железы крупного рогатого скота (тималин, Тактивин, тимоген, тимоптин), которые вводят внутримышечно ежедневно в течение 10 дней. В качестве иммуномодулятора можно рекомендовать декарис (левамизол 50 мг 1 раз в день первые 3 дня каждой недели в течение 3 нед, натрия нуклеинат 0,2-0,3 г 3-4 раза в день в сроки от 2 нед до 3 мес).
Для повышения неспецифической резистентности организма могут быть использованы адаптогены: сапарал по 1 табл. (0,05 г) 3 раза в день в течение 1 мес, экстракт элеутерококка, настойка женьшеня, китайского лимонника, пантокрин по 30-40 кап. 3 раза в день в течение 12 мес.
В лечении хронического холецистита показано использование ферментных препаратов (дигестал, фестал, панзинорм, креон) в течение 3 нед во время еды, а также антацидных препаратов (маалокс, фосфалюгель, ремагель, протаб), применяющихся спустя 1,5-2 ч после еды.
Для физиотерапевтического лечения хронического холецистита используют грязевые аппликации на область правого подреберья (10 процедур) и электрофорез грязи на область печени (10 процедур)
Необходимо помнить, что грязелечение при воспалительных заболеваниях желчевыводящих путей применяют с большой осторожностью, только тем больным, у которых нет признаков активной инфекции, лучше в сочетании с антибиотиками
Прогноз. Зависит от предрасполагающих факторов, своевременного лечения, тяжести течения.
Вопросы пользователей (12)
Индира
2017-12-28 00:06:43Добрый вечер. По УЗИ поставили диагноз хронический холецистит. Содержимое гомогенное. Беспокоят ноющие боли и постоянная тяжесть в левом подреберье. ФГДС делала, с желудком никаких проблем… Айман
2017-04-10 17:19:00Здравствуйте? на УЗИ показали хронический холецистит и хронический панкреатит№ Но симптомом болезни не ощущаю, Спасибо заранее Магомед
2017-02-08 23:36:06Здравствуйте! Началось все с нарушением питания , потом стали замечать желтые склеры. Долгое время ходил в таком состоянии не обращая внимания на это. Далее обратился к врачу сделали ужи брюшной… Татьяна
2017-01-10 19:34:34Добрый день! Тупые боли под правым ребром, тошнота. Выявлена деформация жёлчного пузыря, перегиб в области шейки. Вероятно, поэтому назначенные врачом лечения малоэффективны. Как быть? И опасно ли… тимур
2016-12-23 15:05:19тупые боли под правым ребром боль в пояснице, горечь во рту отрыжка с запахом тяжесть в правом боку после приёма еды и во время еды сосудистые звёздочки жёлтый налет на языке диарея, запор, вздутие… Ирина
2016-12-22 16:58:27Добрый вечер! Тупая боль под правой лопаткой… что это может быть? В положении лёжа боль отсутствует.. Заранее благодарю! Екатерина
2016-11-18 17:27:01Здравствуйте! Год назад начались боли в правом подреберье, тупая ноющие, через недели две заметила поднятие температуры в основном 37-37,3, причем температура держится с утра до часов 21-00 вечера… Марина
2016-10-01 17:09:29Обратилась к терапевту из-за того, что у меня были боли в правом боку. Направили на узи, которое показало, что у меня хронический холицестит. После терапевт дал направление к гастроэнтерологу… елена
2016-08-18 10:27:51здравстуйте.заключение узи признаки хронического холецистита и диффузные изменения паренхимы поджелудочной железы камней и опухолей не обнаружено кровь моча в норме .покалывает в правом и левом… федор
2016-02-11 06:26:29Добрый день. Подскажите при жкб обязательно удалять желчный, можно ли удалить камни из желчного? Если да то где оперируют? Бекен
2015-10-21 00:46:27Что будет если не лечится? осложнения… может привести к язвам 12-п.к.? Анна
2015-05-18 22:44:37Как сбить температуру при холецистите?
Пью креон и урсосан и капельник ремаксол и глюкоза, уколы платифилин. Но все равно 38 и5
Лечение Хронического холецистита:
Лечение хронического холецистита без холелитиаза (ХБХ). Лечебная программа включает:
- режим;
- диетотерапию;
- лекарственную терапию в период обострения:
- купирование болевого синдрома;
- применение желчегонных средств;
- антибактериальную терапию;
- нормализацию функций вегетативной нервной системы;
- нммуномодулирующую терапию и повышение общей реактивности организма;
- физиотерапию, водолечение;
- санаторнокурортное лечение.
В период выраженного обострения заболевания больного необходимо госпитализировать в терапевтический стационар. При легком течении лечение, как правило, проводится в амбулаторных условиях. В период обострения больным хроническим холециститом рекомендуется постельный режим в течение 7-10 дней.
Пища должна быть механически и химически щадящей, не обладать холекинетическим эффектом. При обострении заболевания лечебное питание должно способствовать уменьшению воспалительных явлений в желчном пузыре, предупреждать застой желчи, обеспечивать профилактику образования желчных камней. В фазе резкого обострения в первые 1-2 дня назначается только питье теплой жидкости (некрепкий чай, соки из фруктов и ягод, разведенные водой, отвар шиповника) небольшими порциями до 3-6 стаканов в день По мере улучшения состояния в ограниченном количестве назначается протертая пища: слизистые супы, каши (манная, овсяная, рисовая), кисели, муссы, желе. В дальнейшем разрешаются нежирные сорта мяса, рыбы, молочные продукты, сладкие овощи и фрукты, сливочное масло и растительные жиры по 30 г в день. Пища принимается 46 раз в день малыми порциями.
После ликвидации признаков обострения хронического холецистита назначается диета № 5.
Лекарственная терапия включает в себя использование препаратов для купирования болевого синдрома, нормализации функции вегетативной нервной системы и рациональное применение желчегонных средств, описанных в предыдущем разделе. В качестве спазмолитика целесообразно назначать дюспаталин по 200 мг (1 капе.) 2 раза в день.
Для устранения инфицированности желчи используются антибактериальные препараты широкого спектра действия, участвующие в энтерогепатической циркуляции и накапливающиеся в терапевтических концентрациях в желчном пузыре. Препаратами выбора являются бисептол в дозе 960 мг 2 раза в сутки или доксициклина гидрохлорид по 200 мг в сутки. Кроме того, могут быть использованы ципрофлоксацин по 250-500 мг 4 раза в день, ампициллин 500 мг 4 раза в день, эритромицин по 200-400 мг 4 раза в день, фуразолидон по 100 мг 4 раза в день, метронидазол по 250 мг 4 раза в день. Антибактериальная терапия назначается на 10-14 дней. При выборе антибактериального препарата необходимо учитывать не только чувствительность микроорганизмов к антибиотику, но и способность проникновения противомикробных средств в желчь.
С дезинтоксикационной целью рекомендуется внутривенное капельное введение гемодеза, полидеза, 5 % раствора глюкозы, изотонического раствора натрия хлорида, а также прием отвара шиповника, щелочных минеральных вод
С целью коррекции вторичного иммунодефицита используют препараты вилочковой железы крупного рогатого скота (тималин, Тактивин, тимоген, тимоптин), которые вводят внутримышечно ежедневно в течение 10 дней. В качестве иммуномодулятора можно рекомендовать декарис (левамизол 50 мг 1 раз в день первые 3 дня каждой недели в течение 3 нед, натрия нуклеинат 0,2-0,3 г 3-4 раза в день в сроки от 2 нед до 3 мес).
Для повышения неспецифической резистентности организма могут быть использованы адаптогены: сапарал по 1 табл. (0,05 г) 3 раза в день в течение 1 мес, экстракт элеутерококка, настойка женьшеня, китайского лимонника, пантокрин по 30-40 кап. 3 раза в день в течение 12 мес.
В лечении хронического холецистита показано использование ферментных препаратов (дигестал, фестал, панзинорм, креон) в течение 3 нед во время еды, а также антацидных препаратов (маалокс, фосфалюгель, ремагель, протаб), применяющихся спустя 1,5-2 ч после еды.
Для физиотерапевтического лечения хронического холецистита используют грязевые аппликации на область правого подреберья (10 процедур) и электрофорез грязи на область печени (10 процедур)
Необходимо помнить, что грязелечение при воспалительных заболеваниях желчевыводящих путей применяют с большой осторожностью, только тем больным, у которых нет признаков активной инфекции, лучше в сочетании с антибиотиками
Прогноз. Зависит от предрасполагающих факторов, своевременного лечения, тяжести течения.
Online-консультации врачей
| Консультация андролога-уролога |
| Консультация педиатра-аллерголога |
| Консультация общих вопросов |
| Консультация неонатолога |
| Консультация массажиста |
| Консультация сурдолога (аудиолога) |
| Консультация хирурга |
| Консультация пульмонолога |
| Консультация нефролога |
| Консультация ортопеда-травматолога |
| Консультация невролога |
| Консультация генетика |
| Консультация семейного доктора |
| Консультация кардиолога |
| Консультация оториноларинголога |
Новости медицины
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Лечение хронического холецистита
При выраженном обострении холецистита может потребоваться госпитализация. Главный метод лечения каменного холецистита — операция, но её выполняют вне обострения. Классическая терапевтическая триада при обострении: холод, голод и покой. К ней присоединяют анальгетики и антибиотики, спазмолитики и внутривенные растворы для снятия интоксикации.
Не всегда больные сразу решаются на холецистэктомию, но со временем при частых обострениях приходят к этому непростому решению. Камни поддерживают дремлющую инфекцию без надежды на полное излечение. Удаление желчного пузыря может привнести в жизнь неприятные симптомы специфического постхолецистэктомического синдрома, но это всё-таки не хроническое воспаление с частыми и болезненными обострениями.
Сегодня есть несколько подходов к удалению пузыря, различающиеся размером разреза брюшной стенки. Классическая операция с большим рубцом, минимальная — с разрезом до 5 см и лапароскопическая операция через проколы брюшной стенки. Внутренний этап операции при любом разрезе по объёму всегда одинаковый — полное удаление пузыря, но восстановление при малом разрезе проходит быстрее и косметические последствия мало выражены.
Существует вариант растворения камней лекарственными средствами, но эффективность его оставляет желать лучшего, гарантий полного растворения камней никаких и лечение занимает никак не меньше двух лет. Это можно пробовать только при определённом составе камня и размере его до полутора сантиметров. Гарантировано, что стоимость лечения будет выше, чем операция, а в период лечения у половины пациентов продолжаются обострения.
Возможно разбивание единственного и небольшого камня специальным аппаратом, генерирующим волны высокой энергии, в сочетании с растворяющими камень препаратами. Есть методика введения растворителя внутрь желчного пузыря по катетеру, процедура довольно длительная и без гарантий результата.
Холецистэктомия непростая операция для хирурга и пациента, многое зависит от профессионализма хирурга. Лапароскопическое удаление желчного пузыря состоялось почти три десятилетия назад во французском Лионе. А впервые удалил два желчных камня через разрез брюшной стенки английский доктор в 1618 году — почти четыре столетия назад, пациент был в преклонном возрасте, но выжил. После этого хирурги два с половиной столетия не могли подступиться к радикальному удалению больного пузыря, что состоялось в 1882 году. Тогда не было наркоза, антибиотиков и нормальных обезболивающих, что сегодня доступно всем, а при позитивном настрое на хороший результат лечение будет эффективным.