Содержание статьи
Дерматит – обширная группа дерматологических заболеваний, характеризующихся воспалительным процессом, покраснением и отечностью кожи, зудом, жжением, шелушением и появлением сыпи. Если говорить о степени распространенности дерматологических заболеваний, то наиболее часто встречающимся из них как раз и является дерматит. Лечение мазями и кремами дает положительный результат и помогает добиться уменьшения интенсивности симптомов этого заболевания. О чем нужно знать при выборе подходящих средств для борьбы с дерматитом, какими они бывают и как их использовать? Чтобы получить ответы на эти вопросы, советуем ознакомиться с данной статьей.
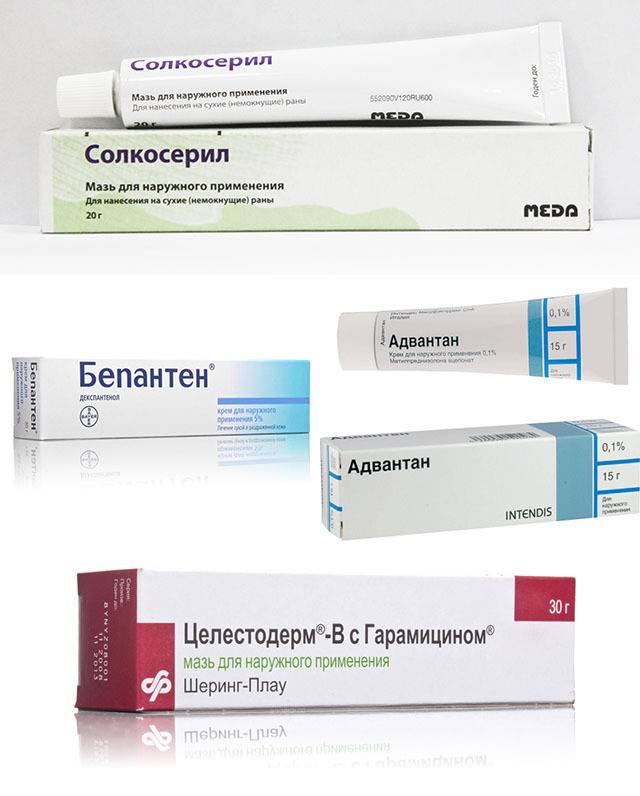
Негормональный крем от дерматита
В состав негормональных препаратов от дерматита входят растительные компоненты, витамины, цинк, ихтиол, деготь и другие безопасные составляющие. Они характеризуются следующими положительными свойствами:
- В отличие от гормональной продукции, эти средства можно использовать в течение долгого времени.
- Не вызывают привыкания и синдрома отмены, почти никогда не становятся причиной аллергии (кроме случаев индивидуальной непереносимости активных компонентов средства) и не имеют побочных эффектов.
- Если вы ищете подходящий крем при атопическом дерматите у детей, негормональные препараты – именно то, что вам нужно.
- Подходят для использования в период беременности и лактации (но исключительно по назначению врача).
Однако нужно учитывать, что негормональные средства имеют существенный недостаток: при их использовании первые положительные результаты лечения становятся заметны далеко не сразу. Поэтому негормональные препараты обычно назначают в период ремиссии болезни.
Атопический дерматит и микроорганизмы
Большинство пациентов с атопическим дерматитом являются носителями S. aureus (золотистого стафилококка), который часто может усугублять кожные проявления заболевания. Пациенты с атопическим дераматитом также подвержены развитию герпетической инфекции (Herpes simplex virus). Грибковая инфекция (Malassezia supp.) также часто возникает у пациентов с атопическим дерматитом.
Раздражающие факторы
Часто одежда из грубой или шерстяной ткани механически раздражает кожу и вызывает обострение атопического дерматита и экземы. Химические раздражители, в том числе мыла и моющие средства, парфюмерия и косметика также могут иметь значение. Повышенная сухость воздуха усиливает потерю воды с поверхности кожи и ухудшает проявления атопического дерматита.
В зависимости от возраста значимость тех или иных провоцирующих факторов меняется.
(по «Диагностика и лечение атопического дерматита у детей и взрослых: консенсус EAACI/AAAAI/PRACTALL»)
Лабораторные и инструментальные исследования.
- Клинический анализ крови (наличие эозинофилии является неспецифическим признаком).
- Определение аллергенспецифических IgE в сыворотке крови и проведение кожного тестирования (при отсутствии острых проявлений АтД) помогают оценить сенсибилизацию к пищевым продуктам. Диагностическая чувствительность и специфичность значительно варьируют для различных пищевых продуктов, систем считывания и возрастных групп. При этом нужно учитывать, что положительные результаты тестов не доказывают наличие аллергии и должны подтверждаться провокационными тестами или элиминационной диетой. Более полезны отрицательные результаты, позволяющие доказать отсутствие участия пищевого продукта в механизме заболевания.
- Такие тесты, как определение цитотоксичности лимфоцитов, дегрануляции базофилов (тучных клеток) и сывороточного IgG (или подклассов) недостаточно информативны и не должны использоваться.
- Лучшие диагностические результаты дают стандартизированные контролированные врачом пищевые провокационные пробы (в России недоступны) или назначение элиминационно-провокационной диеты для определения роли пищевого продукта в заболевании.
- Определение общего IgE. У многих пациентов с АтД определяется выраженное увеличение его уровня, хотя низкий уровень IgE не служит критерием для исключения диагноза АтД и не указывает на отсутствие атопии.
Мазь от опрелостей
Мази содержат активные компоненты, подавляющие воспаление и восстанавливающие кожу. Также они имеют жировую основу (например, ланолин), которая помогает действующему веществу проникать вглубь кожи и создает на ее поверхности защитный слой. Все мази жирные, плотной консистенции, поэтому они обеспечивают длительный контакт с активным компонентом и уменьшают трение кожи подгузником или пеленкой. Благодаря этим свойствам с помощью мазей можно как вылечить опрелости, так и предотвратить их появление2.
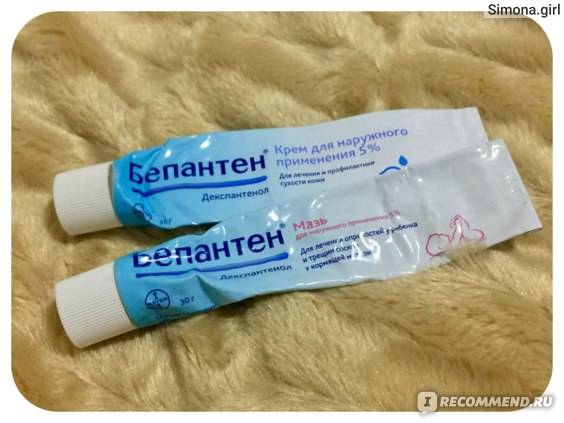
Пример надежной детской мази от опрелостей – Бепантен мазь, в состав которой входят провитамин В5 и ланолин в высокой концентрации3. Провитамин В5, проникая в глубокие слои кожи, быстро превращается в витамин В5 (пантотеновую кислоту). Он стимулирует деление клеток, обеспечивая быстрое заживление повреждений и борьбу с воспалением, и укрепляет коллагеновые волокна – главный компонент кожи4. Ланолин служит проводником провитамина В5 в кожу5 и образует на ее поверхности слой, препятствующую контакту с влагой, а под подгузником – раздражающему действию кала и мочи
Одним из немаловажных свойств ланолина, в отличие от вазелина, является его способность создавать дышащий слой, не препятствующий воздухообмену, что крайне важно для не до конца сформированной кожи малыша. Натуральный гипоаллергенный состав с доказано высоким профилем безопасности позволяет использовать Бепантен мазь для лечения опрелостей даже у новорожденных и недоношенных детей6
Основные принципы лечения дерматитов
При лечении дерматита ключевая роль отводится медикаментозным препаратам. Оперативные вмешательства не применяются, а эффективность физиотерапевтических процедур у большинства современных специалистов вызывает сомнения.
Медикаментозное лечение
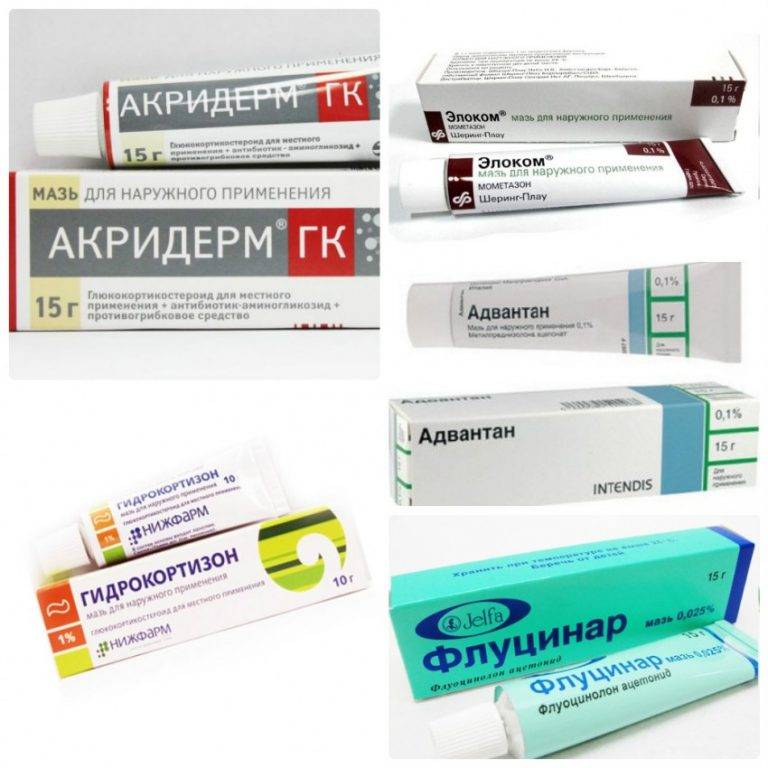
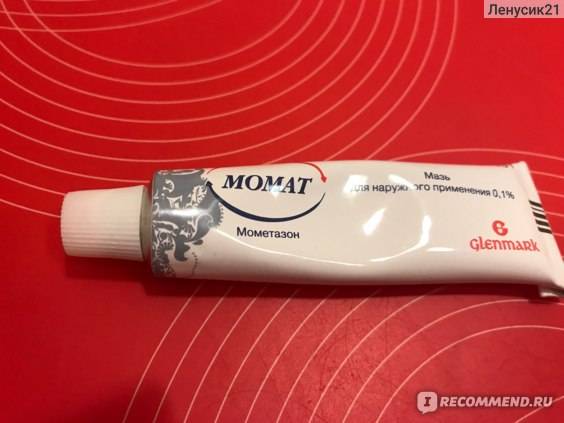
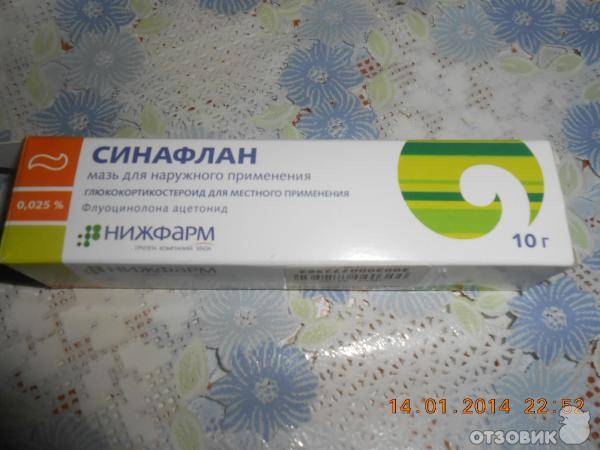
При местном лечении высыпаний применяют глюкокортикостероидные препараты в форме кремов и мазей:
- флутиказона пропионат;
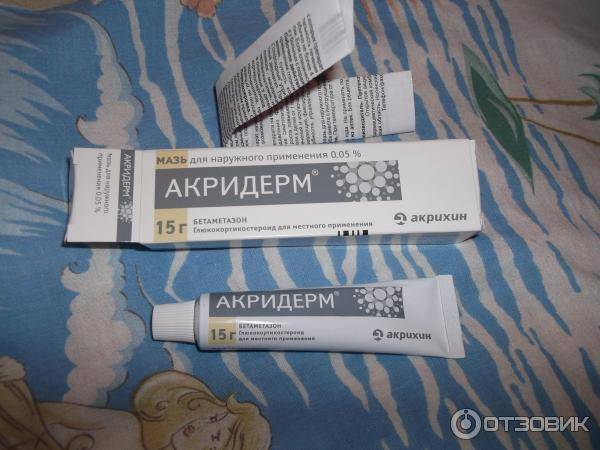
- бетаметазона валерат;
- триамцинолона ацетонид;
- мометазона фуроат.
Мази и кремы рекомендуется наносить тонким слоем на пораженные участки кожи несколько раз в день. Курс лечения составляет 2-3 недели.
При тяжелом течении болезни, сопровождаемом сильным зудом и обширными участками поражения (более 20% кожи всего тела) рекомендуется прием преднизолона в таблетках. Курс лечения составляет в среднем одну неделю.
В подобных ситуациях медикаментозная терапия может быть дополнена иммуносупрессивными препаратами (азатиоприн, циклоспорин).
Чтобы уменьшить общую чувствительность организма к раздражителям (сенсибилизацию), а также снять отечность, покраснение и уменьшить зуд, назначаются антигистаминные препараты (например, лоратадин или фексофенадин).
Немедикаментозная терапия
Одна из главных задач врача – выявить раздражитель и сделать так, чтобы пациент перестал с ним контактировать. Разумеется, если дерматит вызван контактом с агрессивным химическим веществом, эта задача упрощается. Но если виной всему аллергия или аутоиммунные реакции, то предстоит более сложная работа.
Пациенту также необходимо наладить режим дня и обеспечить полноценный отдых (спать не менее 8 часов в день)
Очень важно придерживаться здоровой схемы питания, не перегружать рацион жареными, острыми и консервированными блюдами
Крем от себорейного дерматита
Крем от себорейного дерматита регулирует работу сальных желез, снимает воспаление, борется с грибковой инфекцией и прочей флорой патогенного характера. Для локального применения обычно назначают противогрибковые средства, гормональные и кератолитические кремы.
Себорейный дерматит проявляет себя из-за активации грибка Malassezia, и по этой причине в обязательном порядке средство для локального использования должно содержать антимикотический компонент, чтобы остановить размножение грибов. Для борьбы с этим видом грибка эффективны Флуконазол; Клотримазол; Итраконазол и Кетоконазол. Фармакодинамика таких препаратов сходна: угнетается выработка эргостерола и атакуется клеточная оболочка грибков.
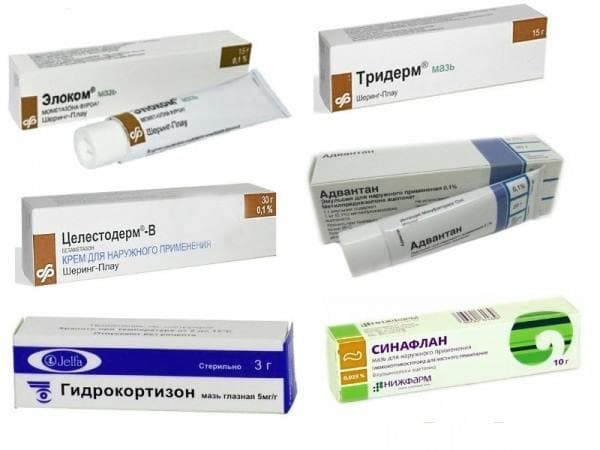
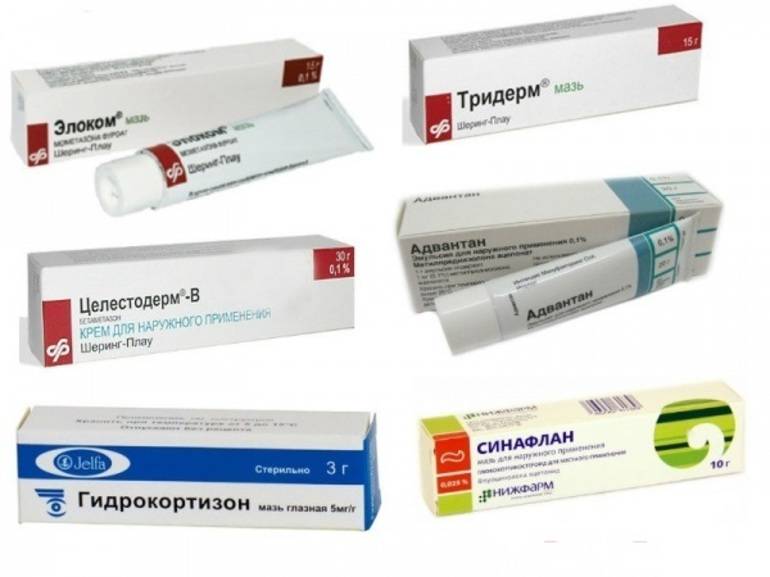
Гормональные крема от себорейного дерматита (элоком, целестодерм, тридерм) необходимо подбирать и использовать очень аккуратно, ведь его бесконтрольное использование снизит местный иммунитет, а в результате нарушится нормальная микрофлора.
Прежде чем остановить свой выбор на каком-либо препарате, лучше проконсультироваться с дерматологом. Скорее всего, он предложит сочетать антимикотические и стероидные кремы и дополнительно- антибактериальные и кератолитические средства.
Инструкция по применению лекарственного препарата для медицинского применения Бепантен®
Регистрационное удостоверение: П N013984/01
Торговое название препарата: Бепантен
Международное непатентованное название: Декспантенол.
Лекарственная форма: Мазь для наружного применения.
Формы выпуска: 30 г, 50 г, 100 г
Состав
1 г мази содержит действующее вещество: декспантенол – 50 мг; вспомогательные вещества: протегин Х 50 мг, цетиловый спирт 18 мг, стеариловый спирт 12 мг, воск пчелиный белый 40 мг, ланолин 250 мг, парафин мягкий белый 130 мг, масло миндальное 50 мг, парафин жидкий 150 мг, вода очищенная до 1000 мг.
Описание
Мягкая эластичная гомогенная непрозрачная мазь бледно-желтого цвета со слабым запахом ланолина.
Фармакотерапевтическая группа: Регенерации тканей стимулятор.
Код АТХ: D03АХ03.
Фармакологические свойства
Декспантенол в клетках кожи быстро превращается в пантотеновую кислоту, которая является составной частью коэнзима А и играет важную роль как в формировании, так и в заживлении поврежденных кожных покровов; стимулирует регенерацию кожи, нормализует клеточный метаболизм.
Фармакокинетика
При наружном применении быстро абсорбируется кожей (быстро впитывается) и превращается в пантотеновую кислоту, связывается с белками плазмы (главным образом с бета-глобулином и альбумином). Пантотеновая кислота не подвергается в организме метаболизму и выводится в неизмененном виде.
Показания к применению
Профилактика и лечение сухости кожи при нарушении целостности ее покровов. Лечение и уход за кожей ребенка (при опрелостях и пеленочном дерматите) и кормящей матери (уход за молочной железой в период лактации: лечение сухости сосков и болезненных трещин). Активизация процесса заживления кожи при мелких повреждениях, легких ожогах, ссадинах, кожных раздражениях, хронических язвах, пролежнях, трещинах и при пересадке кожи.
Применение при беременности и в период грудного вскармливания
Бепантен можно применять во время беременности и в период грудного вскармливания. Если препарат используется для обработки трещин сосков во время лактации, он должен быть смыт перед кормлением грудью.
Способ применения и дозы
Наружно. Мазь наносят на поврежденный или воспаленный участок кожи 1-2 раза в день. Уход за молочными железами кормящих матерей: мазь наносят на соски после каждого кормления. Уход за грудным ребенком: мазь наносят при каждой смене подгузника (пеленки).
Передозировка
Декспантенол, даже в высоких дозах, хорошо переносится и не вызывает каких-либо нежелательных реакций. До настоящего времени случаев передозировки не зарегистрировано. Случаи гипервитаминоза неизвестны.
Форма выпуска
Мазь для наружного применения 5 %. По 3,5 г, 30 г, 50 г или 100 г в лакированную алюминиевую тубу с полиэтиленовым горлышком и мембраной из алюминиевой фольги, закрываемую полипропиленовым наворачивающимся колпачком с острием для прокалывания мембраны. Каждую тубу вместе с инструкцией по применению помещают в картонную пачку.
Производитель
Владелец регистрационного удостоверения: АО «БАЙЕР», Россия
Произведено: ГП Гренцах Продукционс ГмбХ, Эмиль-Барелл-Штрассе 7, 79639
Гренцах-Вилен, Германия
Организация, принимающая претензии потребителей:
АО «БАЙЕР», Россия
107113, г. Москва, 3-я Рыбинская ул., д. 18, стр. 2
Тел.: +7 (495) 231-12-00
Факс: +7 (495) 231-12-02
Данная версия инструкции действует с 31.05.2019
Проявления дерматитов
Нюансы клинической картины (например, четкость границ поражения или выраженность покраснения) могут варьироваться в зависимости от формы дерматита. Однако для большинства разновидностей воспаления кожи характерны следующие симптомы:
- появление волдырей, пузырьковой сыпи, трещин и корочек на коже;
- чувство жара в месте наибольшего поражения кожных покровов;
- боль и зуд;
- ощущение жжения разной степени выраженности;
- отечность;
- эритема (покраснение).
Даже при появлении 1-2 симптомов из этого списка следует обратиться к врачу, поскольку чем быстрее будет выявлена причина дерматита, тем эффективнее будет лечение.
Сильный зуд и боль, а также обширная область поражения и возникновение участков некроза (омертвения ткани) являются показаниями для срочной госпитализации пациента.
Отдельно следует упомянуть необходимость консультации со специалистом для беременных женщин. В период вынашивания ребенка у женщины существенно меняется гормональный фон, из-за чего возникает множество неприятных осложнений, к числу которых относится и дерматит. При этом подбирать лекарства должен врач, поскольку беременность является противопоказанием для приема большинства фармакологических препаратов.
Лечение дерматита: мази и кремы
Терапия дерматита всегда включает в себя использование средств для наружного применения. Чем они отличаются и какую форму выпуска лучше выбрать?
- Мазь изготавливается на жировой основе. Это могут быть растительные и минеральные масла или животные жиры. За счет этого она имеет плотную, вязкую структуру, долго впитывается в кожу и оставляет после себя липкую или жирную пленку. Активные компоненты мази глубоко проникают в кожу. Обычно такие средства используют для обработки сухих высыпаний и не используют для нанесения на мокнущие поверхности.
- Крем производится на гидрофильной основе, благодаря которой его структура более легкая, чем у мази. Средство легко и быстро впитывается, после него на коже не остается следов. Но при этом глубина его проникновения меньше, чем у мази. Такие средства подходят для нанесения на умеренно мокнущие высыпания.
При лечении дерматита средства для наружного применения должны решать следующие задачи:
- Уменьшать интенсивность воспалительного процесса.
- Снимать зуд и жжение.
- Бороться с отечностью и покраснением кожных покровов.
- Обеззараживать кожу.
- Способствовать процессам регенерации поврежденных кожных покровов.
- Питать и защищать кожу.
В зависимости от главных действующих компонентов, мази и кремы от дерматита могут иметь гормональный и негормональный состав.
Уход за кожей при экземе и атопическом дерматите
Основа долгосрочного лечения всех форм экземы — поддержание кожного барьера с помощью смягчающих и увлажняющих средств для купания как в легких случаях, так и в тяжелых . Регулярное использование смягчающих средств может значительно уменьшить количество местного использования стероидов у более тяжелых пациентов. В идеале смягчающие средства следует наносить три-пять раз в день.
Как правильно принимать ванну при экземе:
ежедневно;
не используя мочалок и скрабов;
не принимать горячие ванны, так как горячая вода дополнительно иссушивает кожу;
добавлять в ванну водорастворимые масла. Можно выбрать готовые продукты для людей с сухой и атопичной кожей. В состав таких средств обязательно должны входить соевое, миндальное масла, жожоба и ростков пшеницы. Сульфатов в составе быть не должно;
после приема ванны обязательно наносить увлажняющее и восстанавливающее средство-эмолент
Это очень важно: если вы не увлажните кожу сразу после душа, влага испарится, а кожа станет еще суше.
Какие виды увлажняющих средств наиболее эффективны при экземе
Есть много обычных увлажняющих средств, которые не очень хорошо помогают контролировать экзему или могут даже сделать хуже
Важно понимать различия между тремя основными типами увлажняющих средств: мазями, кремами и лосьонами, чтобы правильно увлажнять кожу и держать симптомы под контролем
Увлажняющие средства классифицируются в зависимости от количества масла и воды, которые они содержат. Чем больше масла в увлажняющем креме, тем лучше он восстановит и увлажнит кожу при экземе. К таким средствам относятся эмоленты, это нечто среднее между мазью и кремом.
Все увлажняющие средства следует наносить на руки сразу после мытья и аккуратно промокать их насухо. Лучше держать увлажняющий крем рядом с раковиной и носить небольшой тюбик с собой в сумке, чтобы пользоваться им в любое время дня.
Мази — это первый выбор для лечения хронических и застойных явлений экземы для пациентов старше двух лет. В них самое высокое содержание масла, за ними следуют крема и лишь потом лосьоны. Вазелин и глицерин, содержащие масла, создадут защитную пленку на поверхности, но с ними не стоит перебарщивать, чтобы не было обратного парникового эффекта. Если после нанесения мази на коже ощущается дискомфорт, значит, это не ваше средство, лучше попробовать альтернативу — крем.
Кремы очень хорошо запечатывают влагу в коже. Поскольку в них меньше масла, они менее жирные. Обязательно внимательно читайте этикетки: кремы иногда содержат стабилизаторы или консерванты, которые могут раздражать кожу. Крем, необходимый для кожи при экземе и атопическом дерматите, обязательно должен включать в себя керамиды, церамиды, азулен, масло ростков пшеницы, гиалуроновую кислоту, 0,5% мочевины.
Лосьоны содержат меньше всего масел. Поскольку они в основном состоят из воды, то быстро испаряются и наносить их придется часто. Такие средства предпочтительнее использовать в жарком климате.
Выбор формы уходового средства во многом зависит от локализации экземы. При поражении лица, учитывая высокую чувствительность кожи этой области к стероидам, предпочтение отдается эмульсии крело и крему. В случае поражения волосистой части головы или других участков кожи с обильным волосяным покровом рекомендуется применять раствор, лосьон, крело, крем. Если экзема проявилась на туловище или конечностях, выбирайте крело, крем, липокрем, мазь в зависимости не только от характера течения дерматоза, но и от климатических условий.
Еще раз коротко об экземе
- Экзема появляется преимущественно в области лица и конечностей.
- Когда развивается экзема, способность кожи действовать как барьер уменьшается. Кожа легко теряет воду и становится сухой.
- Людей с экземой и атопическим дерматитом можно и нужно вакцинировать.
- Зуд — главный симптом всех типов экземы.
- Необходима комплексная терапия: уход + ежедневное нанесение увлажняющих средств + правильная гигиена.
- Использовать комбинацию топических препаратов на разных стадиях экзематозного процесса и только по назначению врача.
- Психотерапия — важный момент в лечении всех пациентов с атопическим дерматитом и экземой.
- Экзема не заразна.
Крем от аллергического дерматита
Эта форма заболевания возникает в результате контакта человека с аллергеном – химическим, пищевым, лекарственным и пр. Болезнь характеризуется сухостью и зудом кожи, появлением на ней шелушащихся покрасневших участков, образованием папул и пузырьков. Чаще всего высыпания локализуются на кистях рук и на лице.
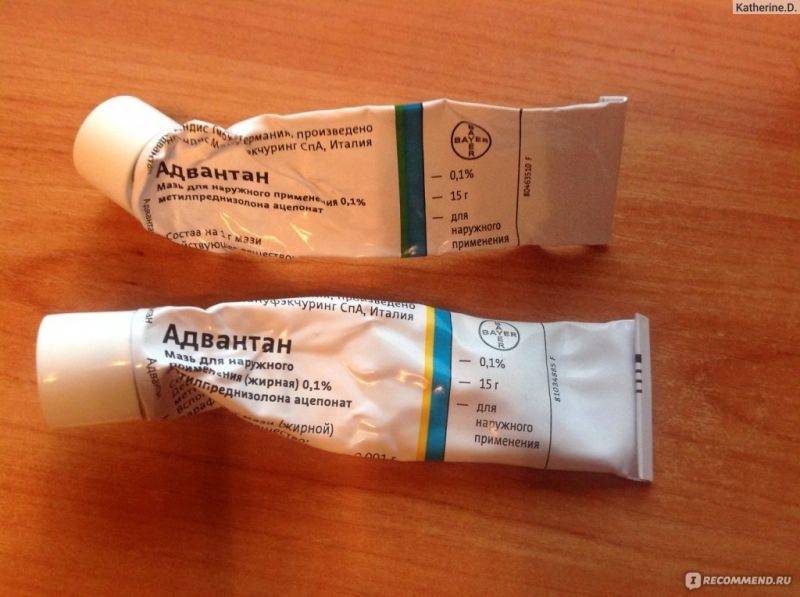
Лечение подразумевает прекращение контакта с аллергеном и использование антигистаминных средств. Что касается выбора крема от дерматита на руках и лице, то он зависит от степени интенсивности симптомов, возраста и общего состояния здоровья пациента. При легких формах заболевания назначают средства на основе череды, ромашки, фиалки, ментола, ихтиола. Также может быть рекомендовано использование ингибиторов кальциневрина. Если же речь идет о тяжелой форме аллергического дерматита, может потребоваться использование препаратов метилпреднизолона ацепоната, гидрокортизона ацетата, бетаметазона дипропионата.
Крем от атопического дерматита
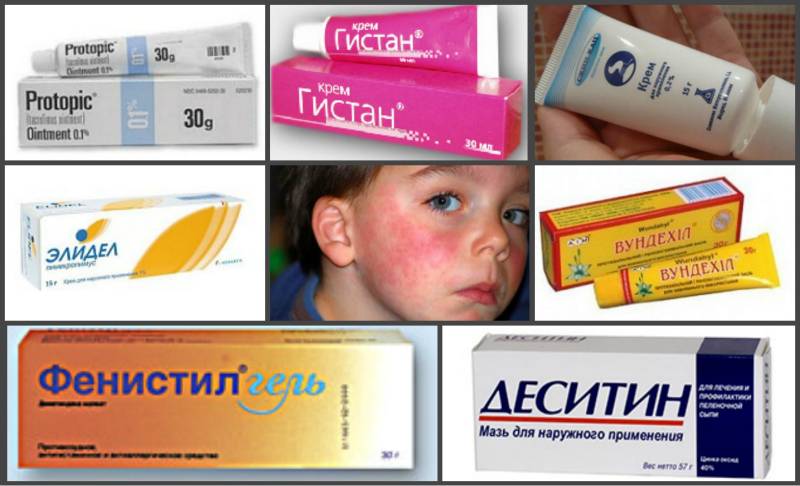
Производитель косметической продукции Мустела выпускает специальный крем от атопического дерматита. Действие крема Мустела направлено на восстановление липидного баланса, он успешно борется с дерматитом у малышей, смягчая и увлажняя нежную кожу.
Крем Эмолиум – это новейший эмолент, созданный для ухода за чувствительной и сухой чувствительной кожей. Эмолиум подходит для повседневного применения, а также для профилактики атопического дерматита и восстановления эпидермиса в периоды ремиссии. Эмолиум успешно устраняет сухость и борется с причинами ее появления: наполняет липидами и увлажняет верхний слой кожи, предотвращает потерю кожей влаги, регенерирует водно-жировой слой. Все компоненты формулы Эмолиума нетоксичны и гипоалерегенны, вероятность передозировки при частом использовании исключена.
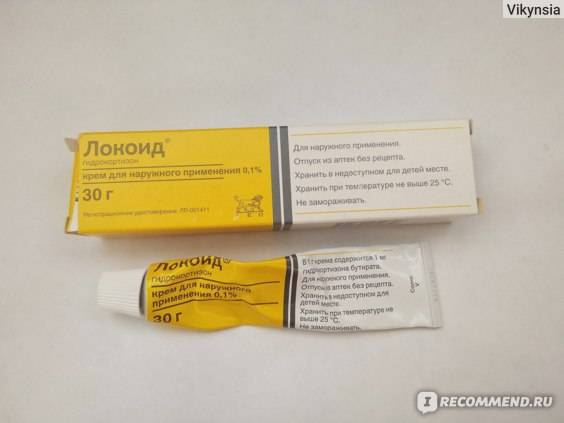
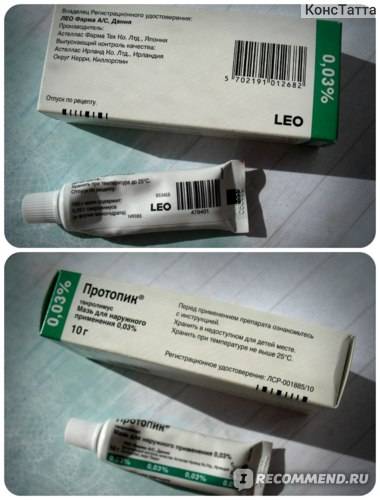
С помощью Протопик лечат детский атопический дерматит. Препарат снимает воспаления, но не вызывает атрофию эпидермиса. Разрешен для применения с двухлетнего возраста больного.
[], [], [], [], []
Ла-Кри – ваш помощник в профилактике дерматита
Негормональная продукция Ла-Кри, изготовленная на основе натуральных безопасных компонентов, отлично подходит для ускорения выздоровления и профилактики этого заболевания. Например, есть много положительных отзывов об использовании крема Ла-Кри при дерматите. Активные компоненты, входящие в состав крема для сухой кожи Ла-Кри, обеспечивают деликатный уход за поврежденными кожными покровами:
- Натуральные гипоаллергенные масла (зародышей пшеницы, жожоба и ши) обеспечивают питание кожи, борются с ее сухостью и нормализуют водно-липидный баланс.
- Экстракты растений (солодки и череды) помогают справиться с зудом, покраснением и шелушением.
- Пчелиный воск отлично смягчает и питает кожные покровы.
Причины возникновения дерматитов
Спровоцировать дерматит могут различные факторы: склонность к аллергическим реакциям, воздействие химических веществ, высокой или низкой температуры, механические повреждения. Этиология дерматитов тесно взаимосвязана с их классификацией, поскольку разделение на виды осуществляется именно с учетом причины воспаления кожи.
Контактный
Этот вид дерматита также называют ирритантным. Он развивается в результате воздействия раздражителя (например, химического или температурного), при этом поражается именно та часть кожи, которая подверглась его воздействию. Еще в конце прошлого века считалось, что контактный дерматит не имеет ничего общего с иммунитетом организма, но как оказалось в дальнейшем, ирритантные реакции обусловлены ответом иммунной системы.
Аллергический
Этот вид дерматита развивается у людей, чей организм обладает повышенной чувствительностью к тому или иному аллергену. При этом область поражения может распространяться далеко за пределы того участка кожи, где произошел контакт с аллергеном, а реакция может возникать даже спустя две недели после такого контакта. Концентрация аллергена не имеет принципиального значения. Иными словами, если у человека есть аллергия на йод, то даже одна его капля может вызвать поражение больших участков кожи (вплоть до распространения по всему телу).
Атопический
Отличительной чертой является хроническое течение, сопровождающееся периодами обострения. Как правило, этот вид дерматита развивается в детском возрасте и плохо поддается лечению. Главной причиной считается наследственная предрасположенность.
Себорейный
Проявляется зудом, покраснением и шелушением кожи. Воспалительные процессы чаще всего затрагивают кожу головы (в этом случае пациент жалуется на излишки перхоти), носогубный треугольник и заушные области. Причина воспаления – дрожжеподобные грибы Malassezia, которые являются частью микрофлоры кожных покровов и используют выделения сальных желез как питательную среду, а потому обитают именно на тех участках кожи, где эти железы функционируют наиболее активно. В процессе своей жизнедеятельности грибы Malassezia выделяют вещества, которые вызывают воспаление кожи. Для себорейного дерматита также характерно хроническое течение.
Сухой
Развивается чаще всего в холодное время года у людей с чувствительной сухой кожей. Воздействие низких температур способствует пересушиванию и обезвоживанию кожу. К тому же с началом отопительного сезона воздух в квартирах тоже становится излишне сухим. Процесс может развиваться на любом участке тела.
Инфекционный
Как уже понятно из названия, причиной развития становится инфекция, которая обычно попадает в плохо заживающие раневые поверхности, ссадины или расчесы. Проявляется в виде гнойничковых высыпаний.
Красный плоский лишай
Это заболевание также известно как красный дерматит. Имеет хроническое течение и характеризуется появлением на коже красных или розовых бляшек, а также чувством зуда. Может проявляться в виде эрозий или папулезных высыпаний. Иногда красный дерматит может поражать ногти. Причины его возникновения на сегодняшний день вызывают разногласия среди специалистов, поэтому можно выделить несколько теорий:
- Неврогенная. Согласно этой теории, заболевание возникает в результате перенесенного стресса.
- Интоксикационная. Считается, что причина в побочном действии антибиотиков и лекарственных препаратов, содержащих йод, алюминий, хинин и т.д.
- Наследственная. Согласно этой теории, заболевание обусловлено генетически. Считается, что существует ген, провоцирующий развитие красного дерматита под воздействием различных провоцирующих факторов.
- Вирусная. Основана на предположении, что причиной является вирус, который может долгое время находиться в наружном слое кожи, никак себя не проявляя. Однако при воздействии неблагоприятных факторов (например, при ослаблении иммунитета) вирус может вызвать воспалительные процессы.
- Аутоиммунная. Это достаточно популярная теория — многие специалисты склоняются к мнению, что всему виной скопление клеток, увеличивающих иммунный ответ организма. В этом случае организм принимает клетки собственной кожи за чужеродные белки и начинает их уничтожать. Отсюда и воспалительные процессы со всеми вытекающими последствиями.
Системная терапия атопического дерматита
Антигистаминные препараты. Терапевтическая ценность антигистаминных препаратов основывается главным образом на их седативном эффекте, они используются как краткосрочное дополнение к местному лечению в течение обострений, сопровождающихся интенсивным зудом. Дополнительным показанием служит наличие у части больных респираторных форм атопии, в этом случае предпочтение должно отдаваться антигистаминным препаратам II поколения.
Системные глюкокортикостероиды. Используются при тяжелом течении АтД коротким курсами. Убедительных доказательств их эффективности в сравнении с МГКС нет. Известно, что по окончании терапии системными ГКС заболевание часто рецидивирует. Кортикостероиды в виде длительной системной терапии ассоциируются с развитием ряда побочных эффектов (нарушение роста, остеопороз, катаракта, лимфопения и др.). В острых случаях АД краткосрочная системная терапия ГКС может быть эффективна, но следует избегать длительного применения системных коритикостероидов у детей.
Иммуносупрессивная терапия. Циклоспорин А, Азатиоприн. Возможно использование этих препаратов при тяжелом упорном течении АтД, но их токсичность и наличие большого числа побочных эффектов ограничивают применение данных препаратов.
Фототерапия. Лечение АД фототерапией представляет собой стандартную терапию второй линии взрослых пациентов, в период обострения часто используется в комбинации с кортикостероидами. Фототерапия у детей до 12 лет применяется лишь в исключительных случаях. На сегодняшний днь не получена информация об отдаленных эффектах УФ терапии.
Иммунотерапия. Аллергенспецифическая иммунотерапия (АСТТ) с пищевыми аллергенами не показала своей эффективности в лечении АтД.