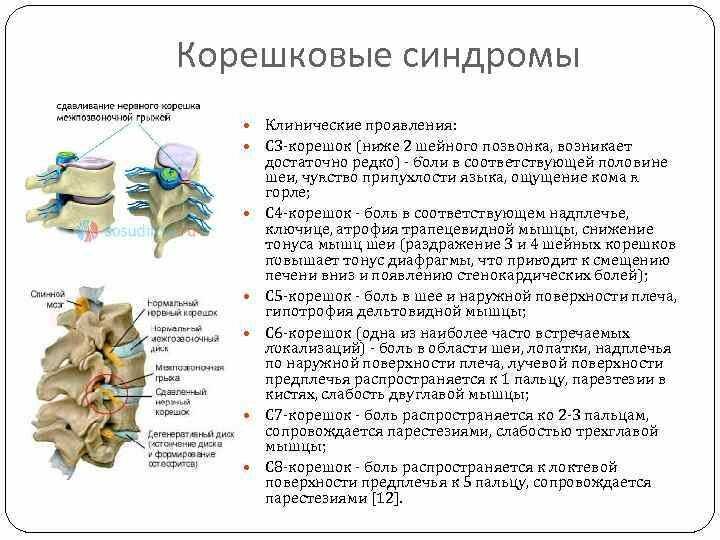
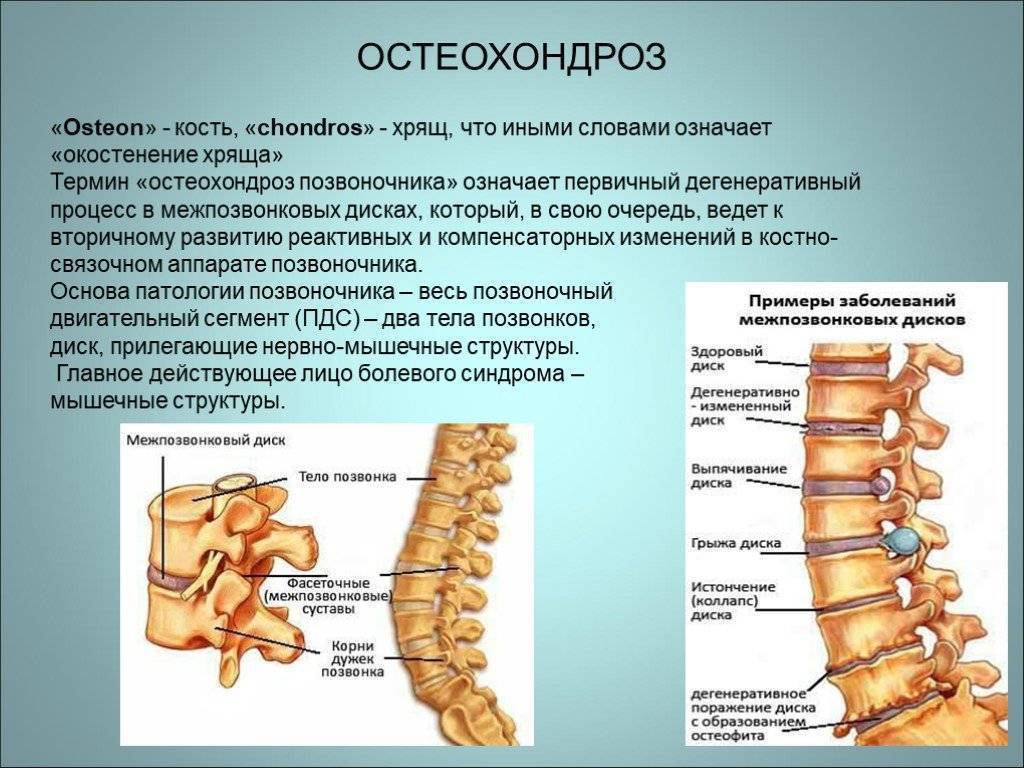
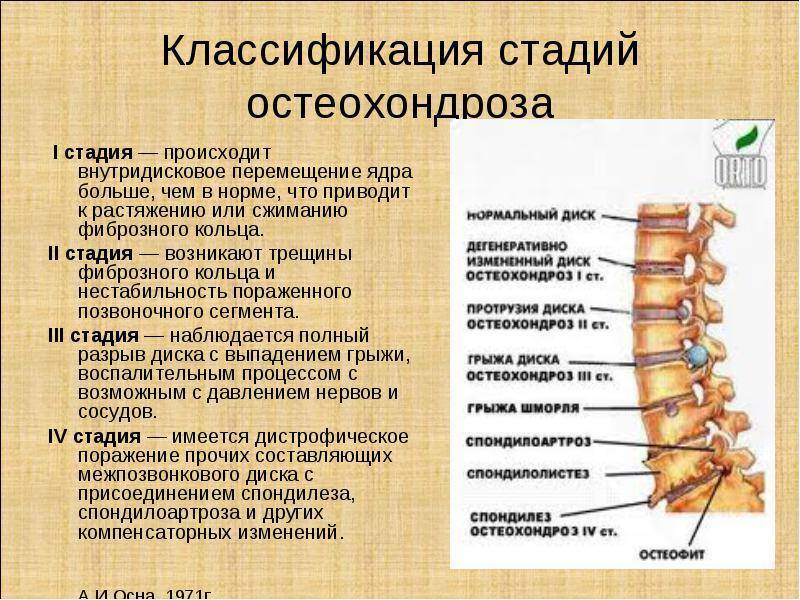
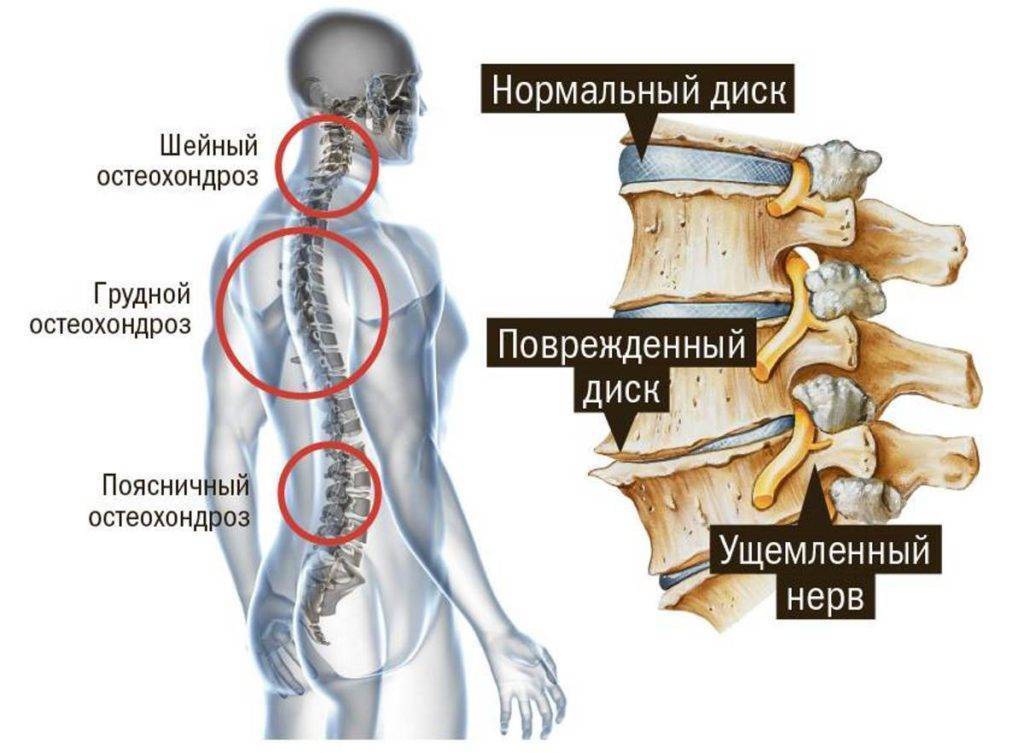
Причины и механизм развития остеохондроза
Чтобы понять, почему болит спина, нужно разобраться, как устроен наш позвоночник, как он работает, какие функции выполняет и какие факторы могут приводить к его повреждению.
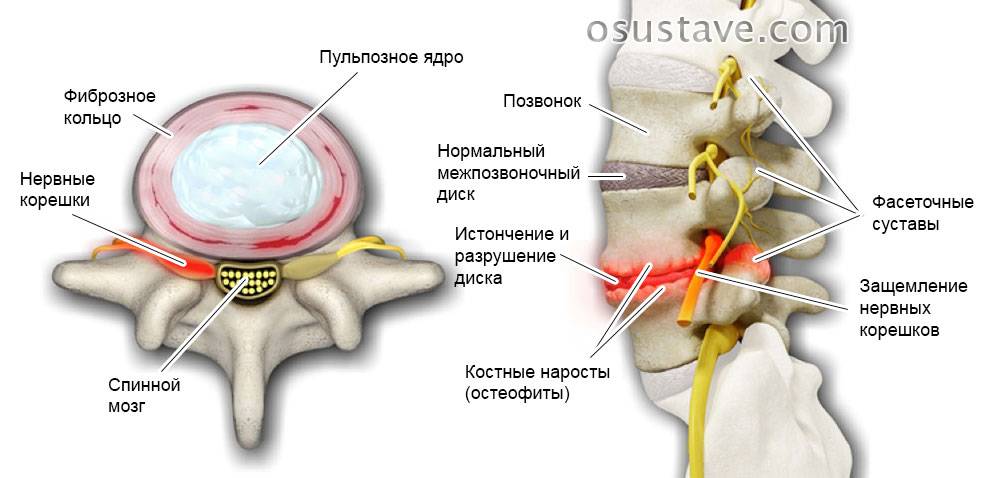
Позвоночник человека составляют 32-34 позвонка (7 шейных, 12 грудных, 5 поясничных, 5 крестцовых, 3-5 копчиковых), между которыми находится межпозвоночный диск, состоящий из хрящевой ткани. В середине межпозвоночного диска находится пульпозное ядро – полужидкое образование в виде «шарика», выполняющее функцию амортизации и окруженное плотной хрящевой тканью (фиброзным кольцом). Через весь позвоночник проходит спинномозговой канал, в котором расположен спинной мозг, с отходящими от него нервами. Вся эта конструкция окружена мышцами и связками. Основные функции позвоночника – опорно-двигательная, амортизационная, защитная.
Представьте себе останкинскую телебашню, которая удерживается в вертикальном положении благодаря целой системе тросов, натянутых от основания к верхушке. Так и наш позвоночник удерживает в нужном положение группа мышц–стабилизаторов, которые в норме равномерно распределяют нагрузку на позвоночник и суставы. В отличие от останкинской телебашни, наш позвоночник устроен сложнее, он может сгибаться в различных направлениях и даже скручиваться, все это возможно благодаря наличию межпозвоночного диска, мышц и связок.
Каждый день человек совершает какие-то однообразные, повторяющиеся движения, связанные с работой или проведением досуга. Если на протяжении длительного времени работают одни и те же мышцы, то они перенапрягаются и спазмируются, а другие мышцы в это время совсем не испытывают нагрузку и атрофируются. Это приводит к изменению «геометрии» тела, нагрузка на межпозвоночный диск перераспределяется, спазмированные мышцы стягивают позвонки, ухудшается питание. При однообразном тяжелом физическом труде происходят те же самые процессы. Кроме этого, межпозвоночный диск не имеет кровеносных сосудов, а его питание осуществляется благодаря окружающим мышцам, и во время движения в межпозвоночном суставе в него поступает питательная синовиальная жидкость.
Хрящевая ткань на 80-85% состоит из воды, соответственно питьевой режим играет огромное значение. В течение суток человек должен выпивать минимум 2 литра чистой воды. Если воды в организм поступает недостаточно, то происходит дегидратация (высыхание) межпозвоночного диска, хрящ трескается и разрушается.
В своей практике я давно отметил, что стрессы, тревоги, переживания часто способствуют возникновению болей в спине. Любую стрессовую ситуацию наш организм воспринимает как опасность. При этом активируется симпатическая часть нервной системы, надпочечники «впрыскивают» в кровь гормоны стресса, повышается артериальное давление, учащается сердцебиение, напрягаются мышцы. В природе животное, если чего-то испугалось, бежит или защищает себя, соответственно сгорают гормоны стресса и мышцы, поработав, расслабляются. Человек – существо социальное, тревожиться стал чаще, а двигаться меньше, соответственно разрядки не происходит. Как результат возникает боль в позвоночнике, головная боль, моторные тики и другое.
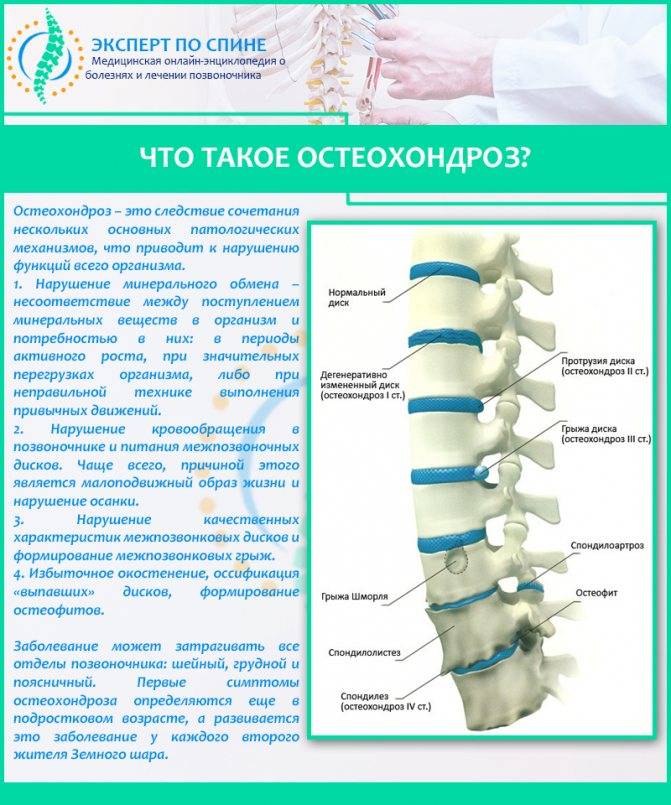
В литературе можно встретить разные формулировки остеохондроза, но суть их одна. Остеохондроз – это «поломка» двигательного сегмента, разрушение, дегенерация хрящевой ткани. Причина – неправильный двигательный стереотип и, как следствие, нарушение питания хряща.
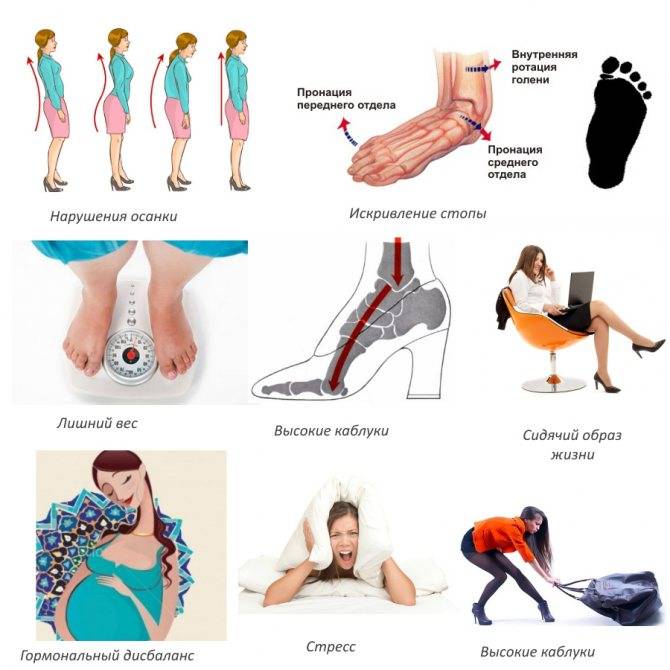
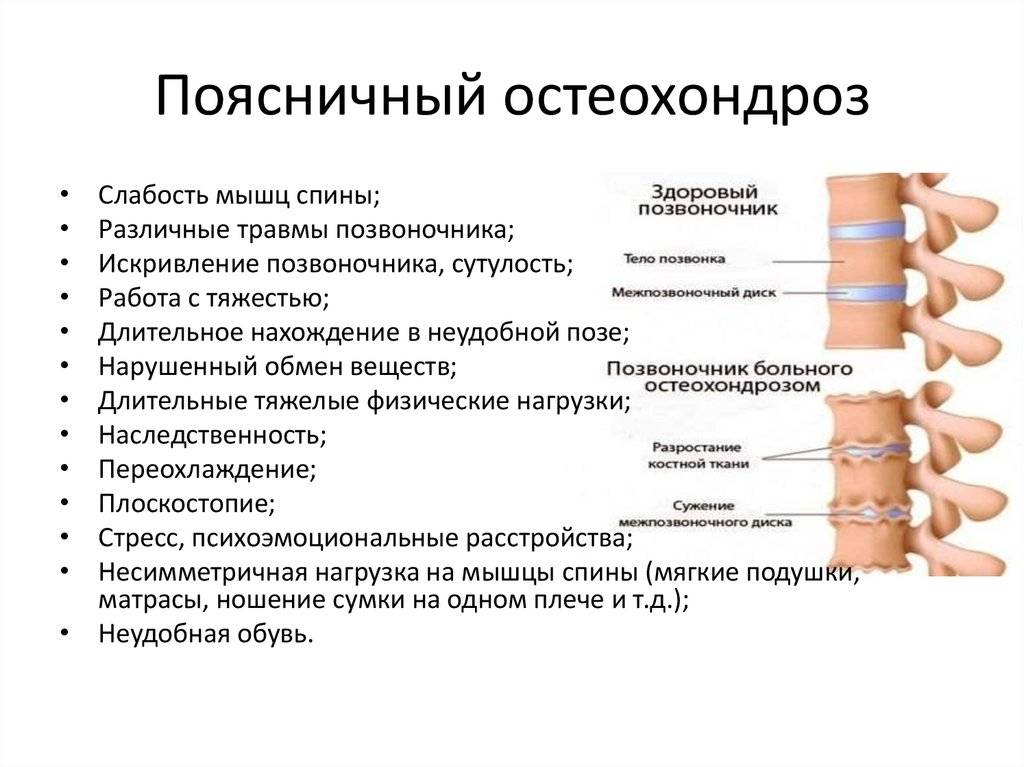
Прогрессированию остеохондроза способствуют: малоподвижный образ жизни, большие физические нагрузки, подъем тяжестей, ожирение, ношение сумки на одном плече, обувь на высоком каблуке, слишком мягкий матрас для сна, частые переохлаждения, наличие вредных привычек, наследственная предрасположенность, стрессовые ситуации, недостаточный питьевой режим и другое.
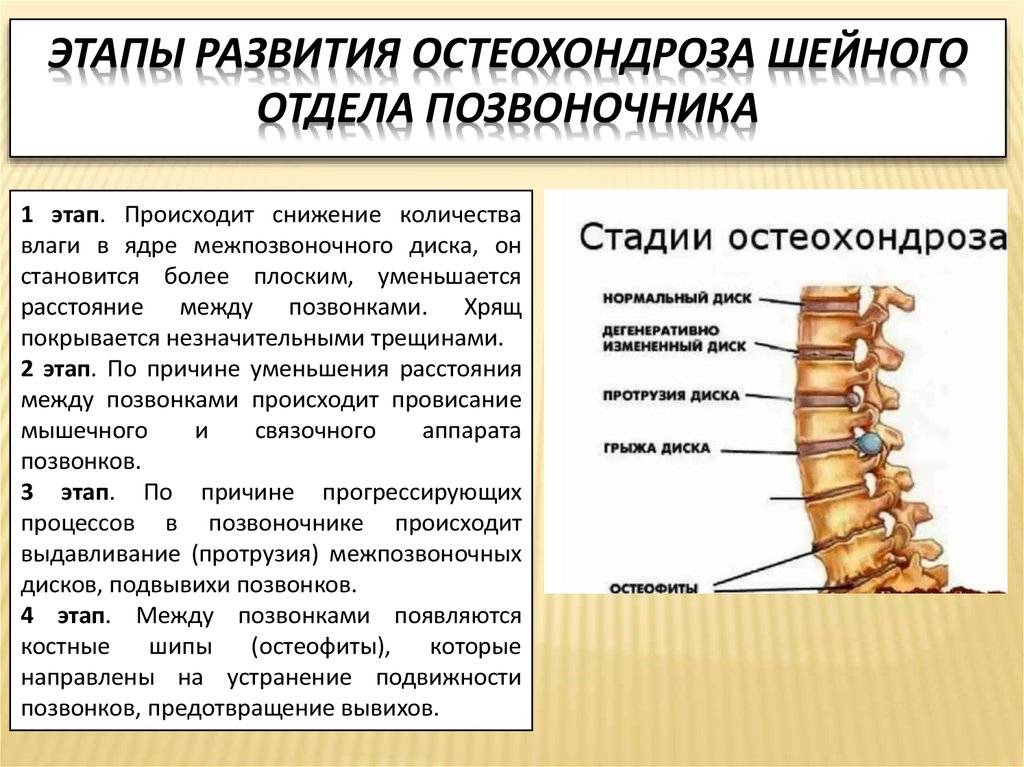
Стадии развития остеохондроза
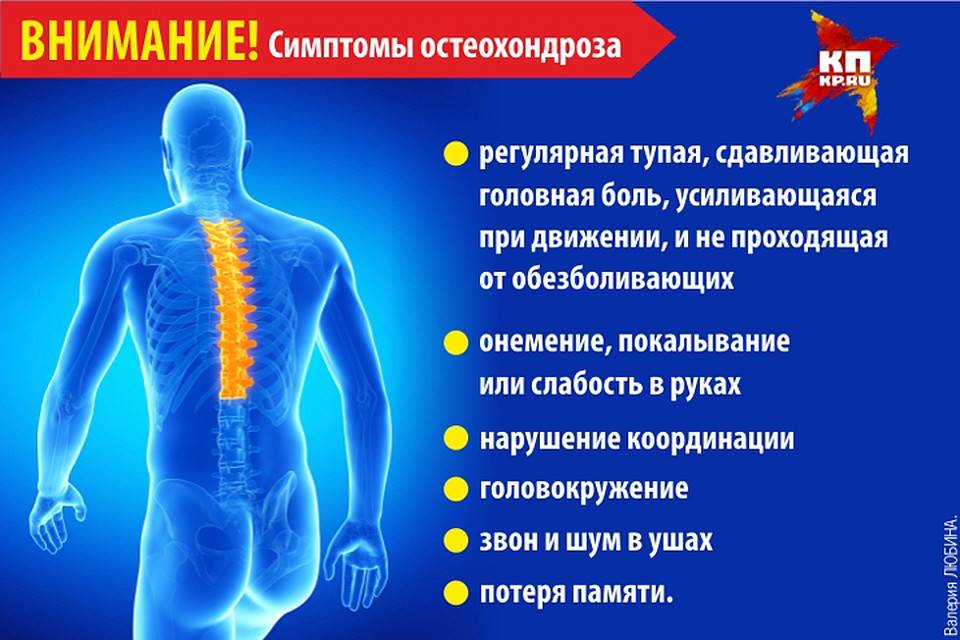
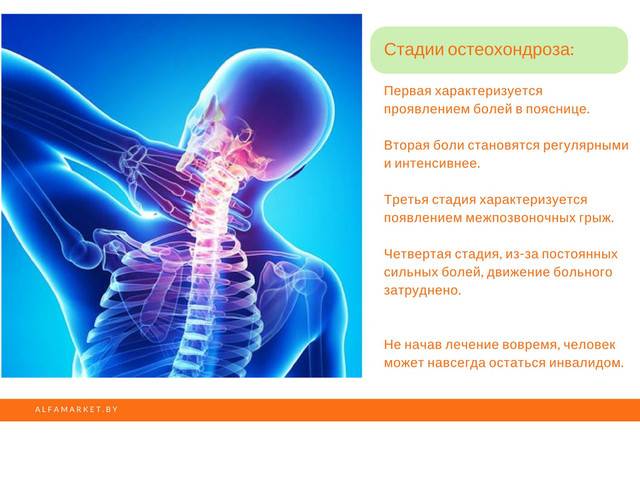
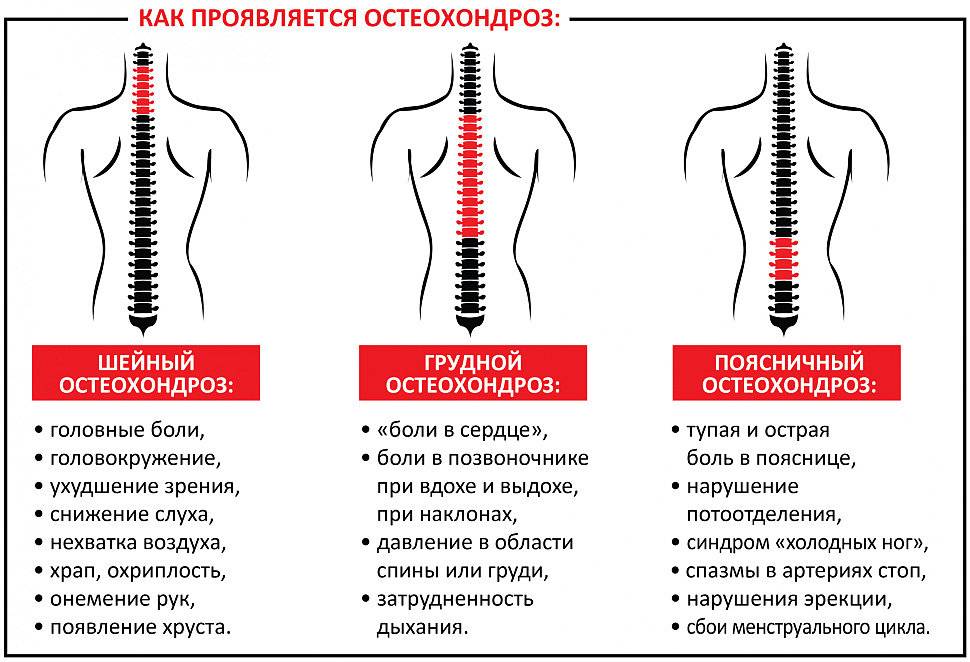
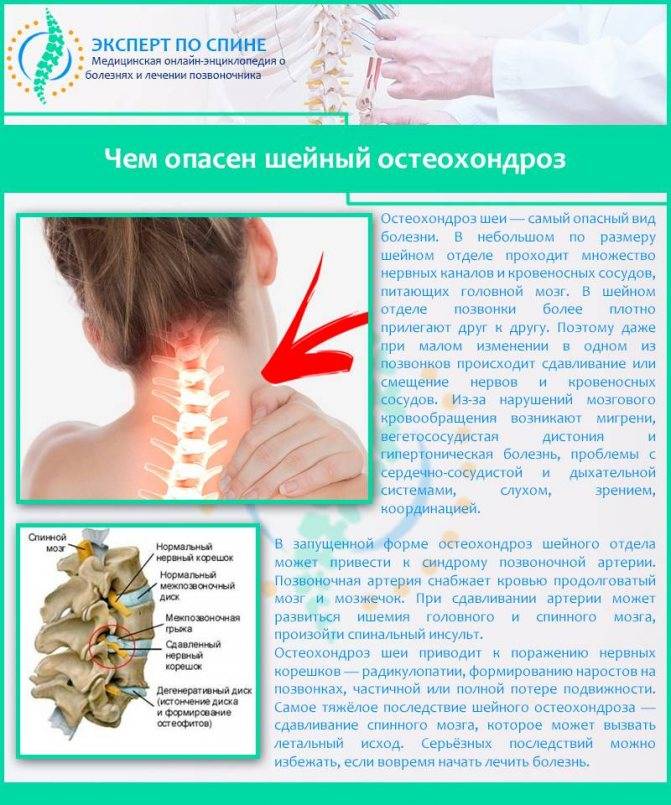
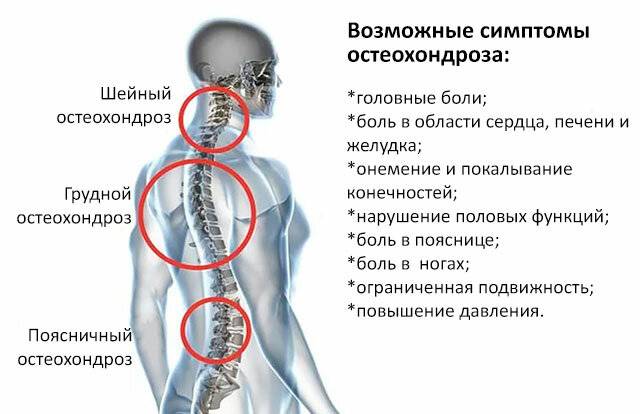
В развитии шейного остеохондроза принято выделять 4 стадии. Но это довольно условное деление, так как большинство симптомов болезни могут проявляться и в других патологиях. Кроме того, реальная степень деградации тканей шейного отдела позвоночного столба может не соответствовать внешне проявляемым симптомам.
Первая стадия (доклиническая)
На начальной стадии симптомы слабо выражены и их часто приписывают стрессам или другим заболеваниям. Чувствуется неприятная скованность в шее, боль при резких движениях или наклонах. На этой стадии вполне можно избавиться от зарождающегося остеохондроза с помощью лечебной гимнастики или просто больше двигаться, скорректировать питание.
Вторая стадия
Боли усиливаются, становятся постоянными, при резких поворотах или наклонах уже сильные. Появляются сильные головные боли, больной начинает быстро уставать, становится рассеянным, периодически немеют участки лица.
Третья стадия
Образование грыжи дисков часто вызывает головокружение, слабость рук, боль отдает в затылок и руки, постоянно ощущается в плечах.
Четвертая стадия
В конце концов межпозвоночные диски разрушаются, они замещаются соединительной тканью. Нервы защемляются, что приводит к трудностям в движении, острой боли, усилению головокружения, появляется шум в ушах.
Что известно о COVID-19
COVID-19 — инфекционное заболевание, которое вызывает коронавирус SARS-CoV-2. Обнаруженный в Китае в конце 2019 года, к 15 мая он поразил 4,4 млн человек во всем мире. Большинство тех, у кого выявлены симптомы, жалуются на высокую температуру, кашель и затрудненное дыхание. Специальные лекарства и вакцины против COVID-19 пока не разработаны. Однако вирусолог, руководитель лаборатории геномной инженерии МФТИ Павел Волчков сообщил, что первое эффективное средство от коронавирусной инфекции может появиться осенью.
В целом для лечения коронавируса Минздрав рекомендует использовать шесть лекарств. это фавипиравир, ремдесивир, умифеновир, гидроксихлорохин, азитромицин и интерферон альфа.
Головокружения, недомогания, головная боль

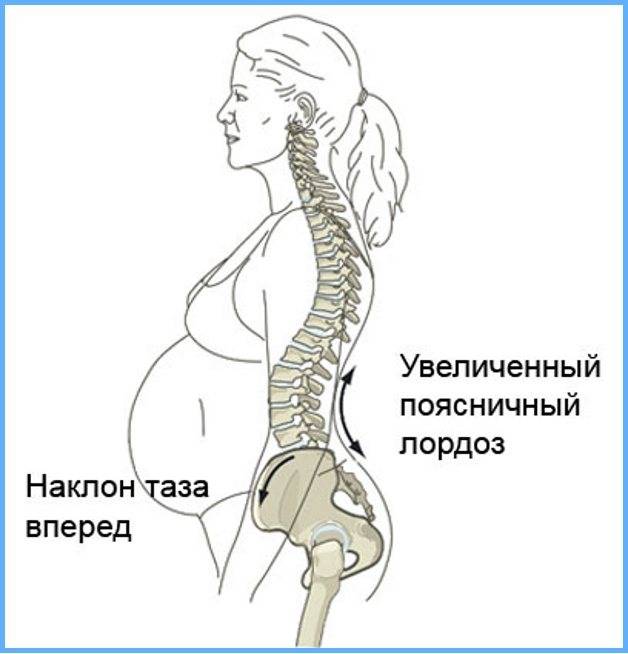
Если до беременности имелся шейный остеохондроз, на фоне беременности его течение может осложняться и активизироваться. Из-за деформации позвонков и дисков в области шеи страдает кровообращение головного мозга, из-за чего возникают головные боли и головокружение. Связано это с нарушением кровотока в бассейне позвоночной артерии. Поражение грудного отдела может приводить к межреберной невралгии, нарушающей дыхание и имитирующей сердечные патологии.
Нередко головокружение при остеохондрозе женщины принимают за признаки токсикоза или пониженное давление, не обращаясь к врачу. При этом для остеохондроза типично сочетание головокружения с шумом в ушах и онемением пальцев рук, болезненностью в области плеч и затылка, нарушениями зрения. Могут также возникать колебания давления, мигрень, боли в груди.
Как лечить боль в спине
Основной задачей лечения является снятие болевого синдрома и подавление перехода остророго патологического процесса в хронический. С этой целью назначают лечение основного заболевания, а также симптоматическую медикаментозную терапию и немедикаментозные методы лечения.
Алгоритм лечение острого болевого синдрома:
- кратковременный постельный режим (2 – 5 дней) в сочетании с медикаментозной терапией и рефлексотерапией (РТ); длительное соблюдение постельного режима способствует переходу острого процесса в хронический; возможно назначение краткого курса ношения ортопедических приспособлений: шейного воротника при патологии в верхней части спины и шее или поясничного пояса;
- полупостельный режим в следующие 7 – 8 дней; курс медикаментозной терапии и РТ продолжается, присоединяют легкие физические упражнения, физиотерапевтические процедуры (электрофорез с обезболивающими лекарственными растворами);
- режим двигательной активности с небольшими ограничениями (10 – 20 день); медикаментозная терапия проводится по показаниям; физиопроцедуры (лазеро- и магнитотерапия), РТ; присоединяют курс мануальной терапии и массажа;
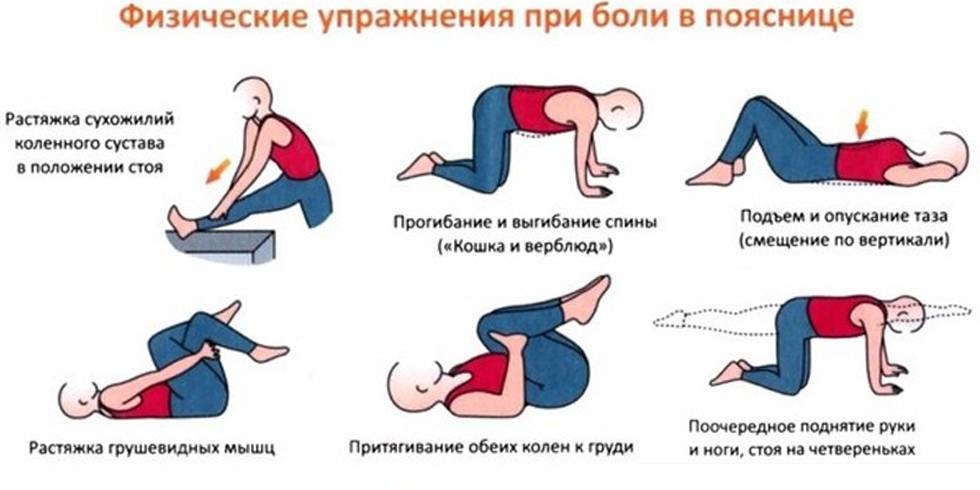
- режим двигательной активности без ограничений (но без поднятия тяжестей) с выполнением специально подобранных упражнений ЛФК;
- профилактика болей – регулярные занятия ЛФК и посильными видами спорта для того, чтобы поднять качество жизни на новый уровень.
Медикаментозная терапия
Так как проведенное обследование не всегда выявляет причины болей, в лечении учитывается ее характер (ноцецептическая, нейропатическая):
- При очень сильных резких болях проводятся паравертебральные блокады с новокаином. Если болевой синдром не снимается, проводятся эпидуральные блокады – обезболивание путем введения анестетиков в эпидуральную полость, расположенную между твердой мозговой оболочкой и надкостницей позвоночного столба.
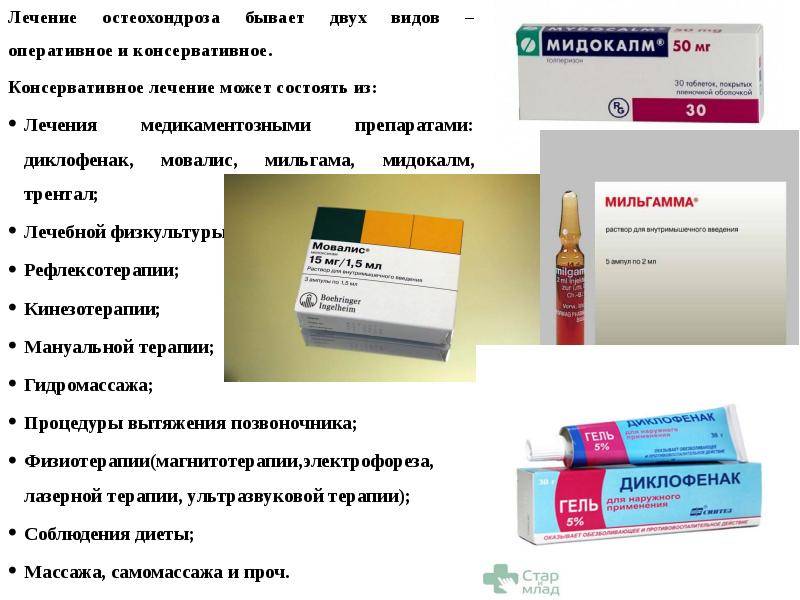
- Менее выраденный болевой синдром снимается внутримышечным введением лекарств из группы НПВС. Подбор лекарств проводится индивидуально с учетом свойств препарата и индивидуальных особенностей больного. Самое эффективное средство – Диклофенак, может давать осложнения со стороны ЖКТ, поэтому при наличии у больного заболеваний желудка обезболить спину помогут более современные НПВС (Целебрекс, Найз, Мелоксикам).
- Для устранения спазма мышц спины назначают миорелаксанты – Мовалис, Сирдалуд.
- Витамины группы В (В1, В6, В12) оказывают благоприятное действие на периферическую нервную систему и усиливают обезболивающее действие НПВС. Эти препараты можно вводить в виде инъекций отдельных витаминов или в виде раствора Мильгаммы, в состав которой входят все 3 витамина и обезболивающее средство лидокаин. После улучшения состояния можно принимать внутрь таблетки Мильгаммы Композитум или Нейромультивита.
- При нейропатических болях, связанных с вовлечением в процесс нервных волокон, в состав комплексного лечения вводят антидепрессанты (амитриптилин) и противосудорожные средства (прегабалин). Это средства помогают устранить боль.
Противопоказания к проведению данного метода:
- беременность на любом сроке;
- злокачественные новообразования;
- нарушения свертываемости крови;
- нефиксированные нестабильные переломы костей;
- наличие кардиостимулятора, имплантатов, искусственных органов (в случае наличия необходимо советоваться с врачом, иногда применение метода допустимо);
- период лечения кортикостероидами
- общие противопоказания для физиотерапии
- методом УВТ нельзя воздействовать на определëнные зоны (глаза, область сердца и легких, кишечник, кости черепа, незакрытые зоны роста костей у детей, вблизи нервных стволов и крупных сосудов).
Во многих случаях отмечается высокая эффективность процедуры в лечении патологии суставов и позвоночника, а отзывы пациентов подтверждают положительное действие терапии в устранении болей при остеохондрозе. Обострение после лечения остеохондроза или патологий, которые с ним связаны, с помощью ударно-волновой терапии — явление редкое, тем не менее, следует учитывать все возможные рекомендации лечащего врача во избежание побочных эффектов. Показания для проведения УВТ определяет только врач после диагностики и осмотра.
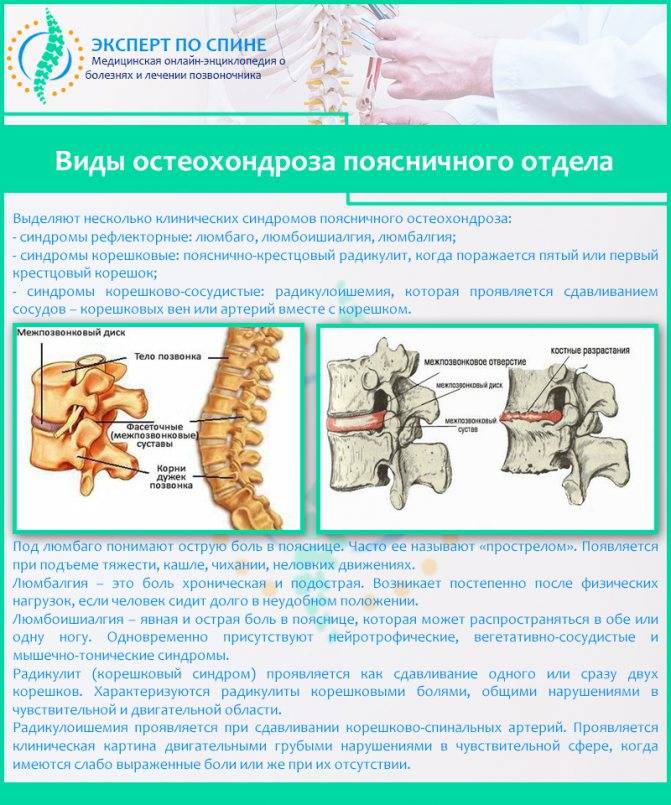
Когда возможны боли в спине?
Обычно первые неприятные ощущения женщина может замечать со второго триместра, по мере роста живота могут возникать дискомфорт в пояснице, грудном отделе или шейной зоне. Со второй половины гестации возможна боль в спине, особенно сильная в зоне поясницы. Облегчают ее определенные позы и длительный отдых, ношение бандажа или сон на боку. Наиболее типична боль в спине при поясничном остеохондрозе, это деформации дисков и позвонков, защемление нервных корешков или раздражение мышечных волокон со связками. Нередко обострение протекает настолько выраженно, что существенно ограничивает подвижность и требует проведения немедленных вмешательств, чтобы купировать боли в спине. Поражение грудного и шейного отдела встречаются нечасто, при них боль в спине не так характерна и мучительна, более выражены сопутствующие симптомы.
Диагностика
Правильный диагноз заболевания очень важен, так как по его результатам назначается лечение. Он устанавливается на основании опроса и осмотра пациента врачом и данных дополнительного обследования, включающих:
- Лабораторные анализы – общий и биохимический анализ крови, анализ мочи; иммунологические исследования крови, ревматоидный фактор;
- Инструментальные исследования:
- рентгенография позвоночника;
- магнитно-резонансная или компьютерная томография (МРТ или КТ);
- радиоизотопная сцинтиграфия – проводится при малейшем подозрении на онкологическую патологию.
Но даже при полном обследовании не всегда удается выявить или исключить ту или иную причину болей.
Ремдесивир
Ремдесивир применяют для лечения лихорадки Эбола. Канадские ученые из Университета Альберты выяснили, что препарат блокирует размножение коронавируса. Исследования доказали эффективность противовирусного средства при лечении респираторного синдрома MERS и атипичной пневмонии SARS-CoV, структура РНК которых аналогична коронавирусу. Вирусологи получили идентичные результаты в случае с SARS-CoV-2, вызывающим COVID-19, и пришли к выводу, что ремдесивир можно использовать для лечения. New England Journal of Medicine также опубликовал результаты исследования, в ходе которого применение препарата улучшило состояние 68% пациентов. Премьер-министр Японии Синдзо Абэ 28 апреля заявил в парламенте, что планирует разрешить использование ремдесевира для лечения COVID-19. В США препарат прошел успешные испытания, и 2 мая Управление по санитарному надзору экстренно выдало разрешение на его применение.
Для всех ли типов кожи подходит карбокситерапия?
Карбокситерапию можно безболезненно применять на любом типе коже. Она способна стереть годы с вашего лица и позволит достичь отличного эстетического результата по истечении 2-6 месяцев, когда проявится повышение уровня выработки коллагена. Перед процедурой необходима консультация специалиста.
Возможны следующие побочные явления:
- умеренное покраснение, жжение и болезненность в месте введения (во время введения и некоторое время после процедуры)
- локальный отёк или припухлость, исчезающий самопроизвольно
- подкожная крепитация (потрескивание) в течение нескольких минут после глубокого введения углекислого газа
- возникновение герпетических высыпаний
В течение 70 летней истории проведения Carboxy-терапии (карбокситерапии), в том числе почти 10 лет использования ее в практике эстетической медицины, не отмечено сколь-нибудь серьезных побочных эффектов.
Основные причины
У шума в ушах очень много различных причин, но обычно он возникает в результате каких-либо изменений, не всегда связанных с заболеваниями уха. Тиннитус — не болезнь, а симптом основного заболевания. Наиболее распространенные причины:
- Акустическая травма. Слишком громкий шум вне зависимости от своего происхождения (шумное производство, музыкальный концерт, взрыв и т.д.) повреждает волосковые клетки — рецепторы, расположенные во внутреннем ухе.
- Возрастные изменения. Шум в ушах беспокоит примерно 30% людей старше 60 лет. Ближе к 70 годам этот симптом отмечается примерно у половины пожилых людей. Обычно это явление обусловлено возрастными изменениями, затрагивающими мозговое кровообращение.
- Болезнь Меньера. Достаточно редкое заболевание, поражающее внутреннее ухо, которое может вызывать шум в ушах, потерю слуха, часто сопровождается головокружением. Частотность тиннитуса варьируется от свистящего до низкого шума.
- Перфорация (разрыв) барабанной перепонки. Перфорация может быть вызвана инфекциями, изменениями давления воздуха (например, при полете или погружении с аквалангом на большую глубину). Как правило, разрыв барабанной перепонки сопровождается сильной болью в ухе.
- Отосклероз — распространенное заболевание, при котором одна из косточек в среднем ухе (стремечко) постепенно срастается с окружающей костью, что со временем может привести к потере слуха. У большинства пациентов на ранних стадиях болезни также наблюдается шум в ушах, напоминающий высокочастотную вибрацию.
- Скопление жидкости во внутреннем ухе. Наблюдается при секреторном отите, также известном как средний отит с выпотом. Это достаточно распространенная патология, которая чаще всего встречается у детей в возрасте до 5 лет.
- Недостаточная гигиена ушей. Ушная сера защищает слуховой проход, задерживая грязь и замедляя рост бактерий. Но если человек перестает чистить уши, ее избыточные накопления могут стать причиной раздражения барабанной перепонки, что приводит к шуму в ушах.
- Артериальная гипертензия. При повышенном давлении наблюдается усиленный приток крови к внутреннему уху, за счет чего в нем раздражаются нервные окончания и возникает субъективное ощущение шума, чаще всего напоминающего высокочастотный писк.
- Нарушение мозгового кровообращения. Часто это состояние вызывают такие болезни шейного отдела позвоночника, как остеохондроз и смещение межпозвоночного диска. В результате нарушенного кровообращения ухудшается поступление кислорода в головной мозг, что может привести к тиннитусу.
- Психоневрологические заболевания. При таких расстройствах, как депрессии или неврозы может наблюдаться повышенная чувствительность к звукам, в результате чего у пациента возникает шум в ушах разной степени интенсивности.
Рисунок 2. Наиболее часто тиннитус может встречаться при некоторых условиях и профессиональных областях.
Причинами также могут стать онкологические заболевания, черепно-мозговые травмы и осложнения от приема некоторых медикаментов (антидепрессанты, противовоспалительные средства, антибиотики и т.д.)
Методы лечения остеохондроза
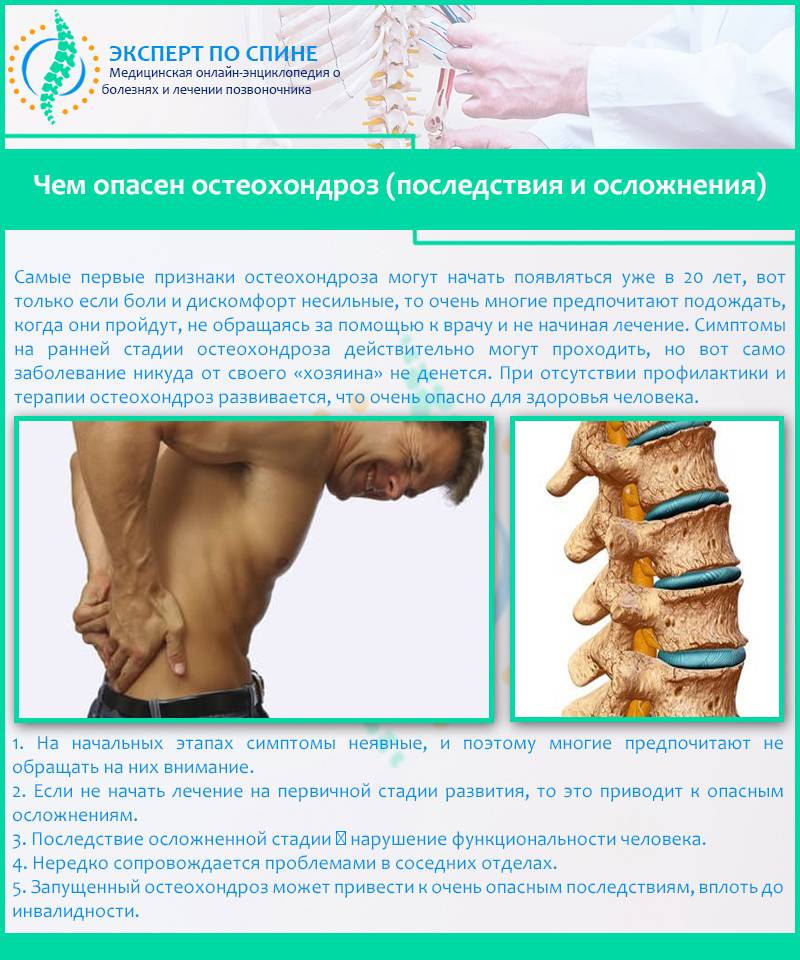
Лечение остеохондроза желательно начинать как можно раньше, поскольку патологические изменения в позвоночнике в большинстве случаев необратимы.
Поэтому лечение направлено, прежде всего, на устранение боли и на
предотвращение дальнейшего развития заболевания.
Курс лечения, как правило, комплексный и назначается индивидуально, в зависимости от состояния больного. В «Семейном докторе» для лечения остеохондроза используются:
Медикаментозное лечение
В первую очередь лечение направлено на купирование (устранение) болевого синдрома. Используются противовоспалительные препараты и миорелаксанты (препараты, расслабляющие мышцы).
Также в лечении остеохондроза применяются средства, улучшающие циркуляцию крови, хондопротекторы (препараты восстанавливающие хрящевую ткань), препараты витамина D и кальция.
Массаж
Массаж при остеохондрозе снимает мышечный тонус, стимулирует кровоток в области позвоночника, улучшает обменные процессы. Это служит укреплению позвонков и межпозвонковых дисков, подавлению воспаления и уменьшению болевых ощущений.
Физиотерапия
При остеохондрозе применяются такие методы физиотерапии как электрофорез, фонофорез, УВЧ, магнитотерапия.
Рефлексотерапия
Рефлексотерапия при остеохондрозе используется в качестве дополнительного терапевтического метода. Иглоукалывание способствует снятию болевого синдрома, уменьшению воспаления, нормализации кровообращение, повышает воздействия применяемых медицинских препаратов.
Лечебная физкультура
Лечебная физкультура при остеохондрозе направлена, прежде всего, на устранение болей и восстановление подвижности позвоночника. Используется комплекс специально подобранных упражнений.
Профилактика остеохондроза
 В качестве профилактики остеохондроза врачи «Семейного доктора» рекомендуют:
В качестве профилактики остеохондроза врачи «Семейного доктора» рекомендуют:
- сохранять правильную осанку. Осанка – это привычное положение тела в положении стоя. В идеале голова и спина должны находиться на одной вертикали, плечи – на одном уровне, живот втянут, а грудь приподнята. Привычка тела вырабатывается упражнением, поэтому за осанкой надо следить – не горбиться и не сутулиться;
- вести подвижный образ жизни, заниматься гимнастикой;
- полезно висеть на турнике – при этом позвоночный столб растягивается;
- спать на жестком матрасе. Целесообразно приобрести ортопедический матрас и подушку;
- следовать сбалансированной диете, употребляя пищу, содержащую достаточное количество витаминов и минеральных веществ.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Симптомы
При возникновении и развитии шейного остеохондроза при беременности симптомы могут носить ярко выраженный характер и доставлять сильный дискомфорт. У женщин может часто болеть голова, случаться головокружения, появляться боли и прострелы в шее. В особо сложных случаях шейный остеохондроз сопровождается тошнотой и рвотой, а также перепадами давления, бледностью и онемением кожных покровов.
Боли в руках и плечах
Болевой синдром в руках и плечах, который иногда может носить пульсирующий характер, вызван сдавливанием или защемлением нервных корешков. При этом может появляться онемение в плечевом отделе и снижение чувствительности кожи.
Ломота и онемение в руках
Снижение чувствительности, онемение пальцев, а также ощущение «мурашек» в руках появляются из-за нарушений в строении позвонков шеи, а также если остеохондроз развился до стадии появления межпозвонковых грыж.
Затруднения некоторых движений
В зависимости от того, из-за чего возникла болезнь и как она развивалась, могут возникать затруднения с поворотом головы (иногда сопровождается хрустом), а также с глотанием и вдохом. Иногда пациентки жалуются на ком в горле и невозможность сделать полный вдох.
Головная боль
Возникновение головной боли при шейном остеохондрозе связано со сдавливанием позвоночной артерии, что также может привести к постоянным головокружениям и нарушению слуха и зрения.
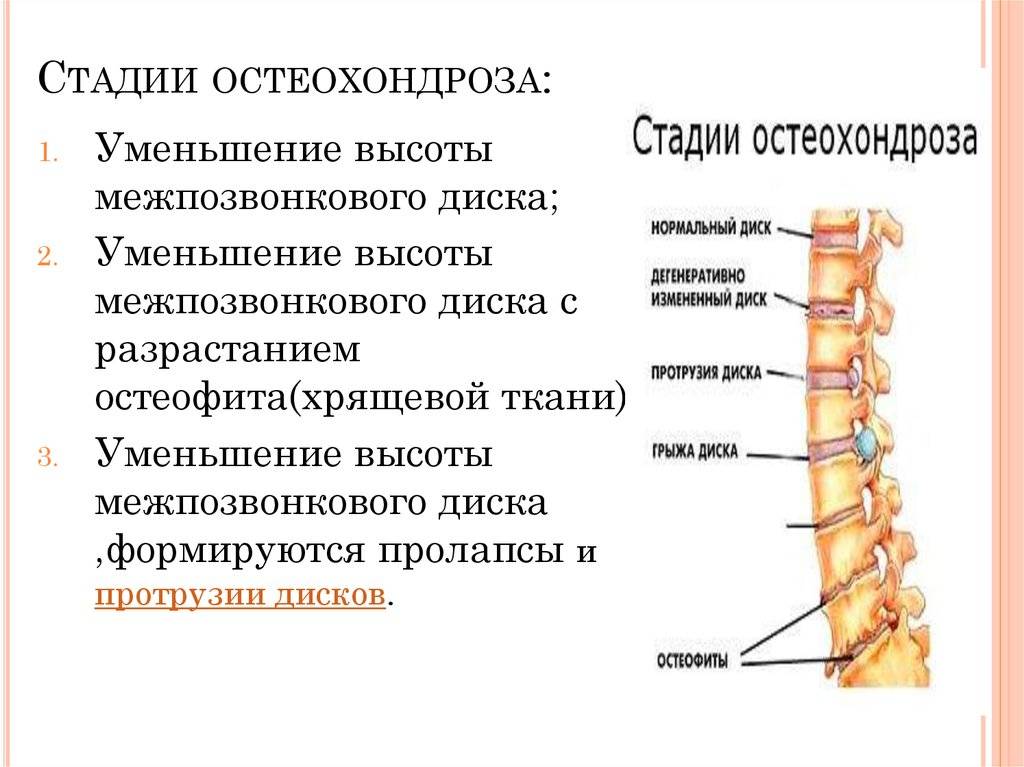
Почему болит спина?
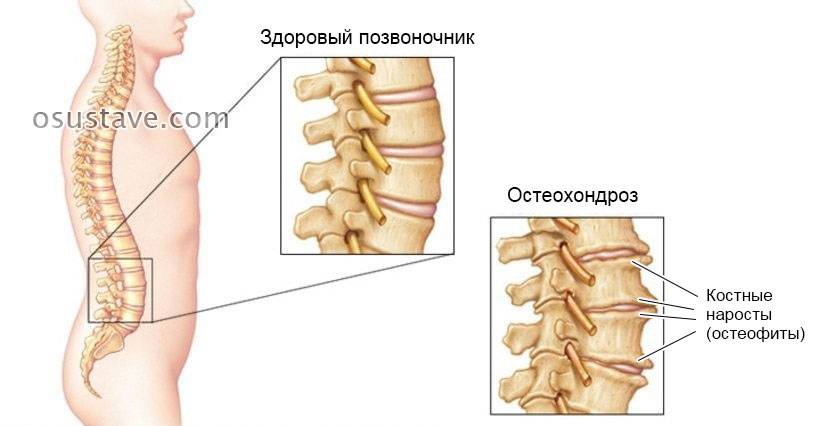
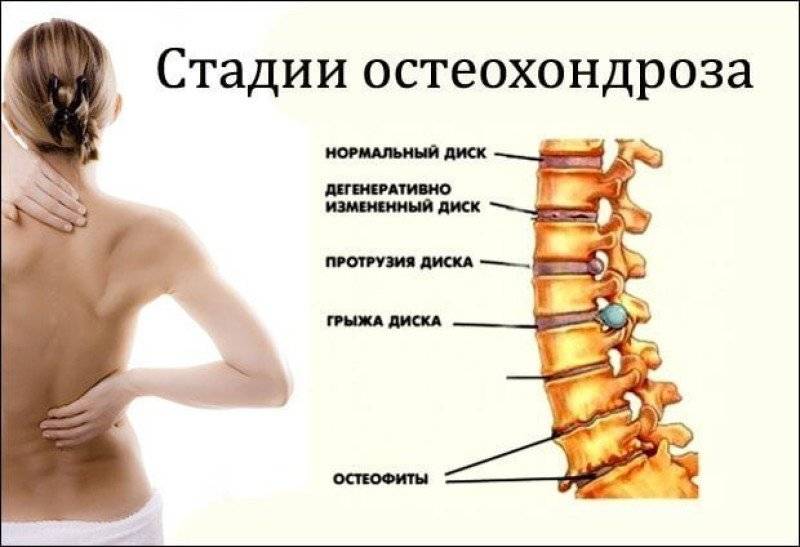
В условиях малоподвижного образа жизни или наоборот длительного воздействия высоких физических нагрузок, при нарушениях осанки, походки, при избыточной массе тела ухудшается кровоснабжение межпозвонкового диска, ядро диска обезвоживается, его структура из гелеобразной превращается в волокнистую, ухудшается способность пружинить и гасить удары. По мере того, как волокна фиброзного кольца слабеют, пульпозное ядро начинает выпячиваться, например, в сторону межпозвоночного канала (протрузия диска). Фиброзное кольцо утрачивает свою прочность, возникает нестабильность позвоночника, что может приводить к формированию межпозвонковой грыжи. Параллельно с формированием межпозвоночной грыжи при остеохондрозе наблюдается повреждение межпозвоночных суставов, разрушительные изменения самого позвонка (хряща) и связок и затем ,как следствие, появление остеофитов – костных наростов. Появление остеофитов в народе иногда называют образованием шипов или отложением солей.
Остеофиты могут постоянно раздражать связки позвоночника, что постепенно приводит также к их окостенению и к ограничению движений в пораженном отделе позвоночника, а также могут травмировать близлежащие мягкие ткани, повреждать волокна фиброзного кольца, ускоряя образование грыжи.
Частые вопросы
Боли в спине при менструации, что делать?
Это так называемые отраженные боли, передающиеся из внутренних органов в позвоночник. Они отлично снимаются НПВС.
Есть ли какие-то ЛФК при острой боли в спине?
Если спина сильно болит, ЛФК делать нельзя. Когда боли уменьшаются, упражнения подбираются индивидуально.
Если спина болит только при движении или ходьбе?
Такие боли чаще всего связаны с остеохондрозом. Помогут физиопроцедуры, упражнения ЛФК, курсы рефлексотерапии.
При лечении сильных болей в спине самое главное – предупредить переход острой боли в хроническую. Поэтому пациент должен как можно скорее обращаться за медицинской помощью. Специалисты клиники «Парамита»в Москве помогут устранить боль, восстановить здоровье и достойное качество жизни пациента. Обращайтесь, мы вас ждем!
Литература:
- Левин О. С. Диагностика и лечение неврологических проявлений остеохондроза позвоночника // Consilium Medicum. 2004. Т. 6. № 8.
- Ляшенко Е. А., Жезлов М. А., Левин О. С. Острая боль в спине: алгоритмы диагностики и терапии // Фарматека. 2013. № 13. С. 87–94.
- Hall H. Back pain. J. H. Noseworthy (eds). Neurological therapeutics: principles and practice. London: Martin Dunitz, 2003.
- Quintero S., Manusov E. G. The disability evaluation and low back pain // Prim Care. 2012; 39 (3): 553–559. doi: 10.1016/j.pop.2012.06.011.
- Lee A. et al. Effects of nonsteroidal anti-inflammatory drugs on post-operative renal function in adults with normal renal function // Cochrane Database Syst. Rev. 2007(2). CD002765.
«Вы задумались о собственном здоровье и обратились к нам – этим шагом Вы доверили нам свою жизнь. Мы высоко ценим Ваш выбор, и от имени коллектива клиники «Парамита» я хочу Вас заверить, что мы сделаем всё возможное, чтобы его оправдать.»
Илья ГрачевГлавный врач клиники
Мы всегда рады помочь, ждем ваших звонков+7 (495) 198-06-06