Причины появления колик у новорожденных
Причиной кишечных колик у младенцев чаще всего является естественная с физиологической точки зрения неспособность перерабатывать некоторые вещества, поступающие в его организм вместе с питанием. С возрастом, когда пищеварительная система развивается, колики проходят, и перестают беспокоить малыша. Патологический характер причины колик у детей имеют достаточно редко. В этих случаях у ребенка появляются и другие симптомы, при появлении которых обязательно нужно вызвать педиатра.
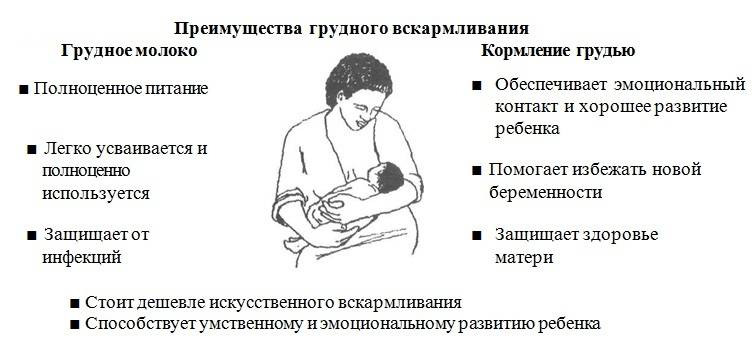
Основными причинами колик у грудничков считаются:
- Недостаточная развитость пищеварительной системы;
- Незрелость центральной нервной системы;
- Дисбактериоз кишечника;
- Прием антибиотиков ребенком или мамой;
- Искусственное вскармливание;
- Аллергия на молочную смесь;
- Неправильное приготовление молочной смеси;
- Попадание воздуха в желудок во время кормления;
- Употребление кормящей мамой продуктов, усиливающих газообразование или вызывающих аллергию у ребенка;
- Гормональные нарушения у мамы;
- Добавление в рацион ребенка новых продуктов;
- Перекармливание младенца;
- Лактазная недостаточность;
- Инфекционные и другие заболевания.
Пищеварительная система детей развивается постепенно. В течение первых месяцев жизни она приспособлена к усвоению только материнского молока или специальной молочной смеси. При этом в организме ребенка могут еще не вырабатываться некоторые ферменты, необходимые для переваривания тех или иных микроэлементов, входящих в его питание. В результате они становятся причиной избыточного образования газов у грудничков. Поэтому кормящим женщинам рекомендуют придерживаться специальной диеты, исключающей продукты, тяжелые для усвоения, вызывающие аллергию у ребенка или повышенное газообразование.
Также пищеварительный тракт младенца, особенно рожденного раньше срока, может быть еще не готов к процессу пищеварения как таковому. В таких случаях пища усваивается не сразу и надолго задерживается в толстом кишечнике, что провоцирует его чрезмерное растяжение и газообразование. Из-за этого у малыша появляются кишечные спазмы и колики.
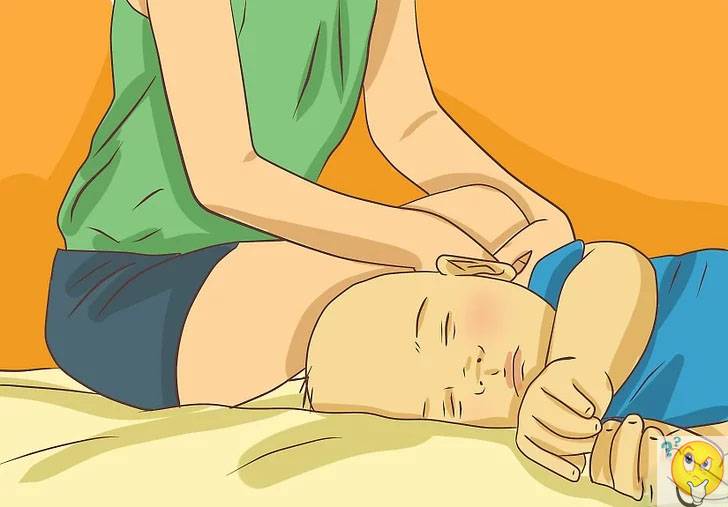
Распространенной причиной кишечных колик у новорожденных является также заглатывание большого количества воздуха во время кормления. Это происходит, когда ребенок недостаточно плотно обхватывает губами сосок или пьет молоко поспешно. В результате воздух попадает в желудок, а оттуда в кишечник, где и провоцирует появление колик. Чтобы проглоченный воздух после кормления вышел из желудка, малыша советуют подержать вертикально в течение 10-15 минут, пока не появится отрыжка.
Также колики могут появиться при развитии дисбактериоза на фоне применения антибиотиков у ребенка или мамы, аллергии на компоненты материнского молока или молочной смеси, неправильного ее приготовления или добавления в рацион новых продуктов.
В редких случаях колики в животе могут появляться из-за патологических причин. Это также нужно учитывать и своевременно обращаться в педиатрию.
Некоторые специалисты предполагают, что газы у грудничков могут появляться и в результате стресса или других психоэмоциональных причин, таких как неспокойная обстановка дома или материнская тревожность.
Дефекты грудины
Дефекты грудины можно разделить на 4 типа и все являются редкими: грудная эктопия сердца, шейная эктопия сердца, торакоабдоминальная эктопия сердца и расщепление грудины. Торакальная эктопия сердца представляет собой аномалию расположения сердца вне грудной клетки, и сердце совершенно не защищено плотными костными тканями. Выживаемость пациентов с грудной эктопия сердца очень низкая.Описано только три удачных случая оперативного лечения из 29 операций с этой аномалией.
Шейная эктопия сердца отличается от грудной только локализацией аномального расположения сердца. Как правило, такие пациенты не имеют шансов на выживаемость. У пациентов с торакоабдоминальной эктопией сердце расположены книзу грудины. Сердце покрыто мембраной или тонкой кожи. Смещение сердца вниз является результатом полулунного дефекта перикарда и дефекта диафрагмы. Нередко также бывают дефекты брюшной стенки.
Расщелина грудины является наименее серьезной из 4 аномалий, потому что сердце почти закрыто и находится в нормальном положении. Поверх сердца имеется частичное или полное расщепление грудины, причем частичное разделение встречается чаще, чем полное расщепление. Ассоциации с пороками сердца при этой аномалии встречаются достаточно редко. У большинства детей, расщепление грудины обычно не вызывает особо заметных симптомов. В отдельных случаях, возможны респираторные симптомы в результате парадоксального движения дефекта грудины. Основным показанием для проведения хирургического лечения является необходимость обеспечить защиту сердца.
Что такое мастит?
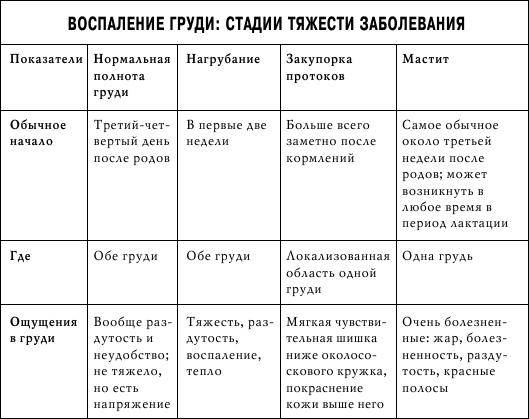
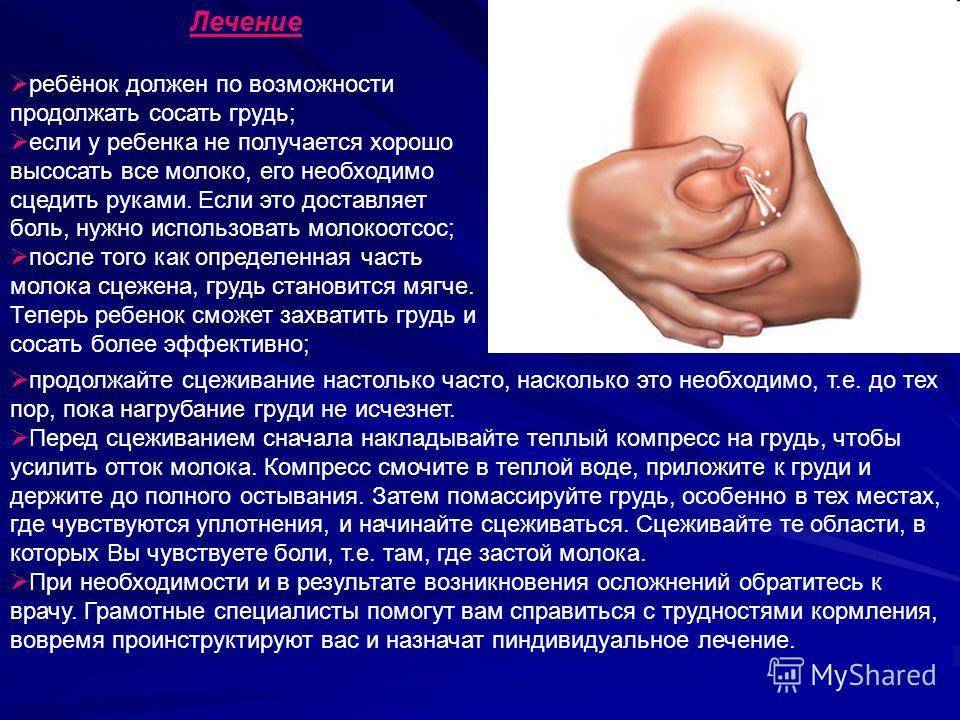
Лактостаз нередко путают с маститом, или же считают эти понятия синонимами. Мастит — более серьезная проблема при ГВ. Маститом называется воспалительный процесс в ткани молочной железы, обусловленный ее инфицированием. Микроорганизмы в ткань чаще всего попадают по молочным протокам через трещины в сосках. Мастит может возникнуть на фоне неразрешенного лактостаза. Существуют разные формы мастита. Самая тяжелая форма — абсцесс молочной железы, который лечится хирургическим путем.
При мастите женщину тоже беспокоят боль, покраснение, отек тканей молочной железы. Выражены симптомы интоксикации, повышенная температура тела, озноб. Могут быть гнойные выделения из соска.
Диагностика грудного остеохондроза
При подозрении на остеохондроз можно обратиться к терапевту или неврологу.
Проводится осмотр пациента с фиксированием всех клинических данных. При формировании 2-3 стадии, скелет подвергается значимой деформации. Следует собрать полный анамнез пациента, чтобы точно установить или исключить факторы, приводящие к формированию остеохондроза грудного отдела позвоночника.
Самым первым методом диагностики служит рентгенография. Дальнейшие исследования проводятся, исходя из данных клинического анамнеза и необходимости проведения дифференциальной диагностики.
Первоначально пациента может осмотреть любой врач. Главное – грамотный и полно собранный клинический анамнез. Это позволит точно установить этиологию заболевания и подобрать схему терапии. Лечением грудного остеохондроза занимается терапевт, невролог, ревматолог. При травматических воздействиях на позвоночный отдел требуется консультация травматолога.
- Рентгенографическое исследование грудной клетки в двух проекциях. Позволяет установить наличие и размер остеофитов, определить контуры и высоту межпозвонковых дисков, установить изменения формы диска.
- Дискография даёт возможность рассмотреть структуру пульпозного ядра за счёт использования контраста.
- Компьютерная томография используется для визуализации нервных волокон, мышц, связок и суставов.
- Электромиография позволяет проводить дифференциальную диагностику с неврологическими заболеваниями.
- Эндоскопические методы диагностики могут быть назначены с целью обследования органов кровообращения и пищеварения.
- ЭКГ проводится для установления этиологии сердечно-сосудистых заболеваний.
- Электроэнцефалография – для установления патологий нервной системы.
Дифференциальная диагностика
Грудной остеохондроз следует отличать от целого ряда заболеваний.
- Аномалии в формировании позвоночника, травмы, опухоли, воспаления. Существует несколько вариантов данных патологий. Например, дополнительный врожденный отросток, смещение или срастание позвонков (спондилолистез), остеомиелит, патология Бехтерева и другие.
- Поражение опорно-двигательного аппарата (разная длина нижних конечностей, мышечные спазмы, воспаление мышц и другие).
- Не связанные с поражением опорно-двигательного аппарата, но сходные по симптоматике заболевания внутренних органов. В частности, панкреатиты, воспаление придатков, язва желудка, ишемическая болезнь сердца, стенокардия, плеврит.
- Неврозоподобные расстройства, сочетающиеся с мигрирующими болями при повышенной утомляемости, раздражительностью, перепадами настроения.
Грудной остеохондроз и ИБС
Крайне важно проведение грамотной дифференциальной диагностики с наиболее схожими патологиями. Боли, возникающие при вертеброгенной торакалгии и ишемической болезни сердца (ИБС) имеют ряд различий, что позволяет точно установить диагноз. . Характер болей:
Характер болей:
При ИБС они имеют жгучий и сжимающий характер, сопровождаются страхом смерти.
По длительности болей:
- ИБС: Кратковременный, в течение нескольких минут приступ.
- Грудной остеохондроз характеризуется затухающими или продолжительными болями, в ряде случаев они не ослабевают в течение суток.
Изменение положения тела:
- При ИБС сила и интенсивность боли не варьирует при двигательной активности.
- При торакалгии даже относительно не резкие движения вызывают усиление боли или возникновение нового приступа.
Реакция на физические нагрузки:
- При ИБС боль появляется при физической нагрузке, купируясь в состоянии покоя.
- Торакалгия же наоборот ослабевает, но не купируется в состоянии покоя.
Купирование на прием лекарственных средств:
- При ишемическом приступе боли легко снимаются приемом нитратов (нитроглицерина).
- Торакалгия купируется использованием анальгетиков.
Влияние физиотерапевтических факторов и мануальной терапии:
- При ишемической болезни сердца даёт нестабильное и незначительное улучшение.
- При остеохондрозах отмечается значительная положительная динамика в состоянии пациента.
Причины боли под правой лопаткой
Наиболее часто боль под правой лопаткой вызывают такие причины, как:
- проблемы желчевыводящей системы. Острая боль под правой лопаткой может наблюдаться при остром холецистите или желчнокаменной болезни. Обычная локализация боли в этом случае – в правом подреберье. Боль может иррадиировать в лопатку или правое плечо. Сопутствующими симптомами являются горький привкус во рту, изжога, тошнота, приступы рвоты;
- заболевания почек – нефрит, пиелонефрит. При этом боль под правой лопаткой обычно сопровождается болью в области поясницы;
- заболевания печени. Печень находится в непосредственной близости к правой лопатке, и проблемы с печенью часто приводят к болевым ощущениям в этой области;
- ишемическая болезнь сердца (стенокардия, инфаркт миокарда);
- остеохондроз.
Также боль под правой лопаткой может вызываться и иными причинами, среди которых есть очень опасные заболевания – аневризма аорты, аппендицит и некоторые другие.
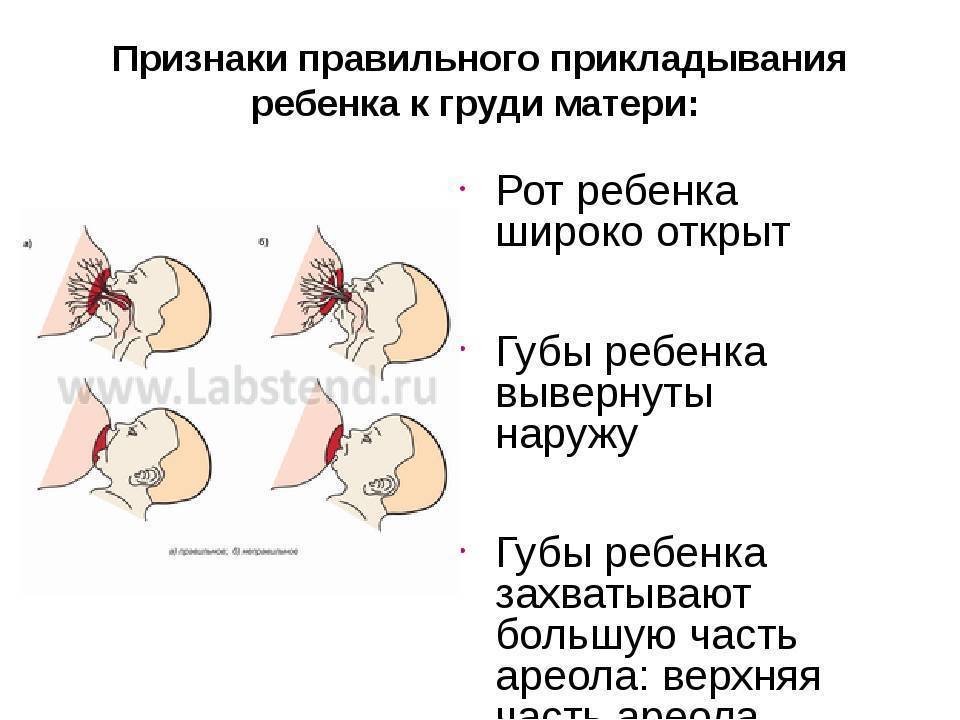
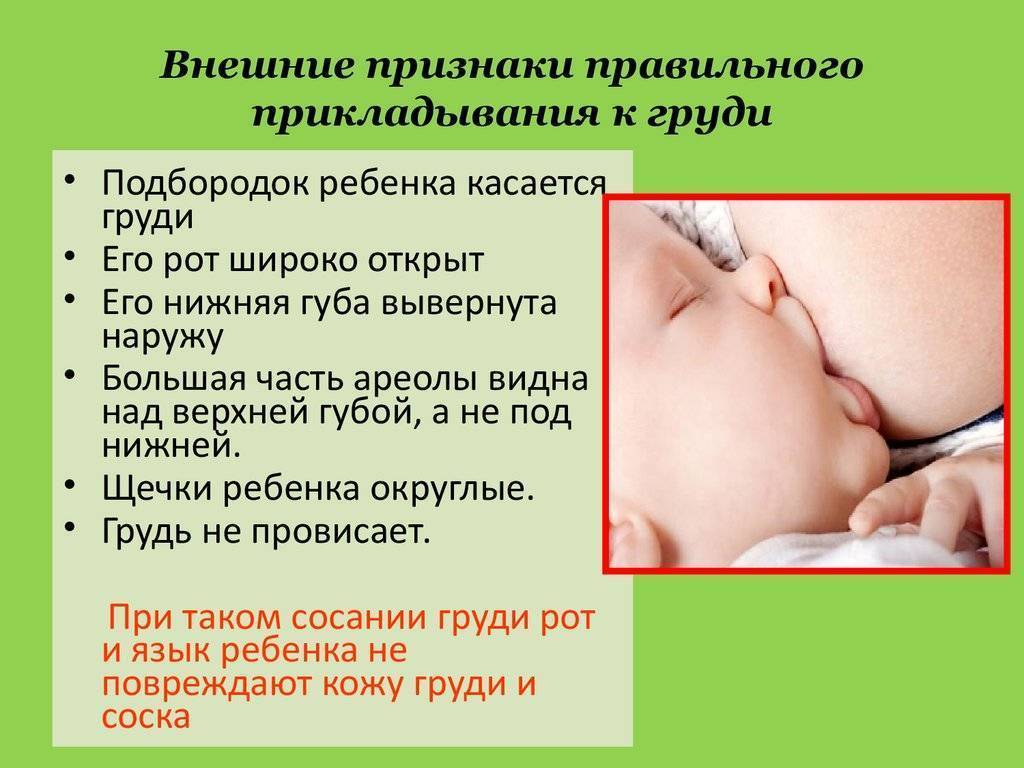
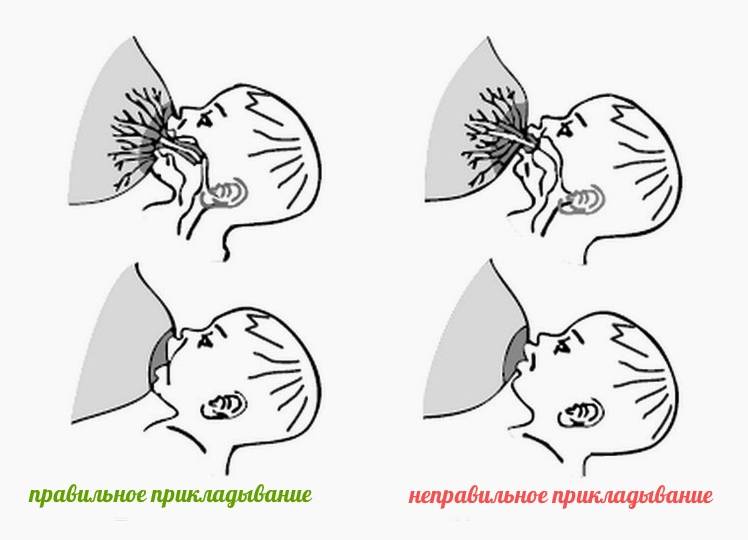
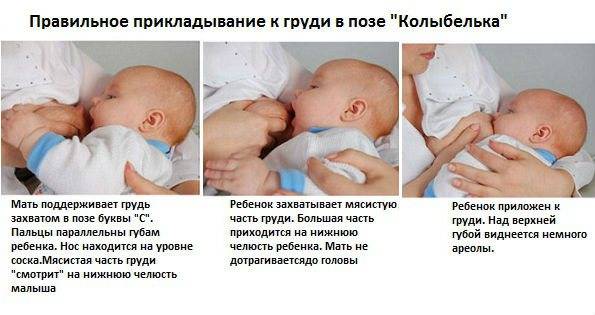
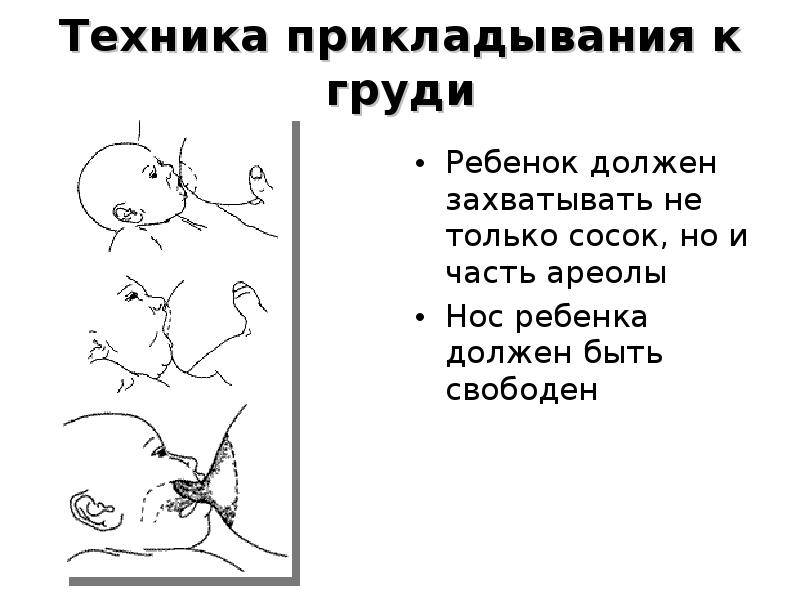
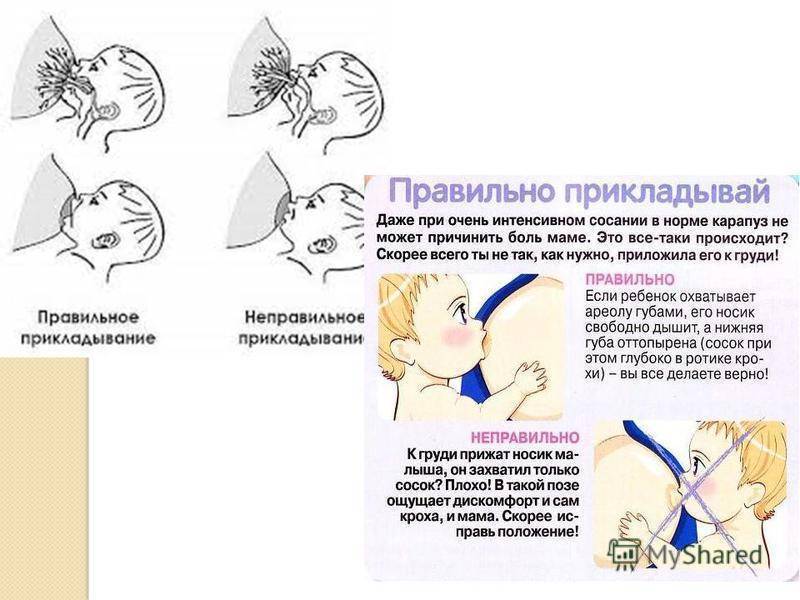
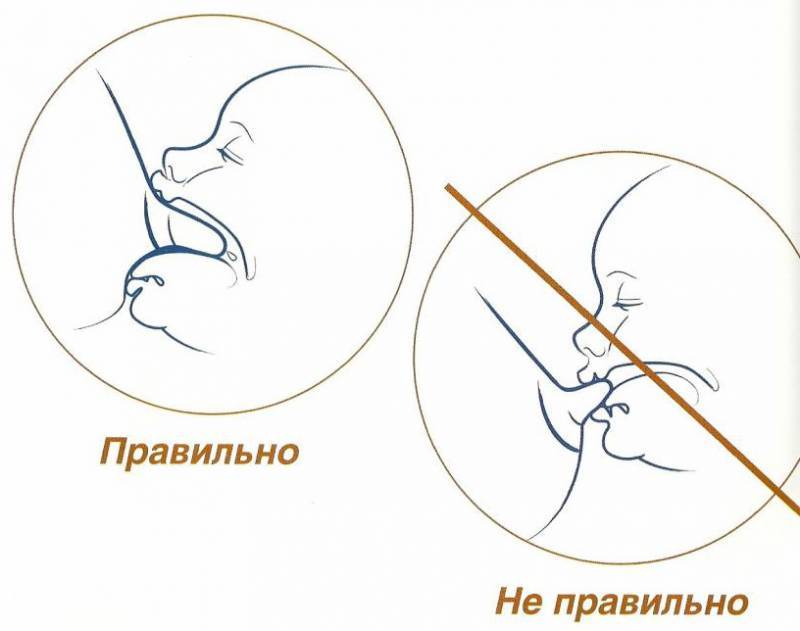
Положение тела при грудном вскармливании
Правильная, комфортная поза во время грудного вскармливания очень важна как для мамы, так и для малыша. Желательно время от времени менять положение тела, что поможет опустошить все сегменты груди и впоследствии убережет от застоев молока и многих других проблем. Полезно использовать подушечку для кормления или специальную скамейку-подставку под ногу. Эти предметы помогут подобрать наиболее оптимальную позу, уменьшить боль и дискомфорт при кормлении новорожденного. Не стоит сильно наклоняться вперед: ребенок должен находиться на уровне груди, что предотвратит перенапряжение мышц спины.
Профилактика
Клинические рекомендации для профилактики межпозвонковых грыж и остеохондроза:
- больше двигаться, делать гимнастику по утрам, заниматься йогой;
- принимать контрастный душ с последующим растиранием полотенцем для усиления обменных процессов;
- раз в полгода проходить курс массажа (до 10 сеансов);
- поддерживать здоровье печени, потому что от нее зависит выработка коллагена;
- повышать иммунитет;
- избегать стрессов, наладить ровный психологический фон;
- контролировать вес, потому что каждые лишние 10 кг – это примерно 0,5 кг дополнительной нагрузки на один позвонок, что приводит к быстрому износу.
Кроме того, важно:
- Правильно стоять и ходить. Правильная осанка – это когда вы встаете к стене и касаетесь ее затылком, лопатками, ягодицами и пятками. При ходьбе и стоянии нужно стараться поддерживать именно такое положение.
- Сидеть в правильной позе: не откидываться далеко назад, не наклоняться вперед. Следует плотно прижиматься спиной к спинке стула, иметь опору под поясницу и шею. Каждые 15 минут – менять положение ног, потягиваться.
- Спать на анатомически правильном или ортопедическом матраце.
- После пробуждения, еще в кровати, делать простые упражнения ногами и руками, потянуться перед тем как встать (делать это нужно без резких движений).
- Не носить в одной руке тяжелые сумки. Лучше распределять покупки равномерно на два пакета.
- Не носить сумку через плечо. Полезнее для спины – рюкзак с двумя лямками.
- Маленького ребенка нужно носить с прямой спиной, не прогибаться назад. Совсем малыша лучше всего носить на груди в специальном слинге, а чуть подросшего – сзади.
- При переносе тяжелых предметов не наклоняться и не поворачиваться корпусом.
- Не наклоняться при уборке – использовать удлинитель для ручки пылесоса и швабру (не мыть полы одной только тряпкой, стоя на коленях).
- Чаще употреблять в пищу виноград, яблоки, клубнику, грушу, чечевицу, фундук, тыкву, зеленый салат, малину.
- Следить за балансом магния и калия в рационе. Употреблять орехи, рыбу, морепродукты, шпинат, капусту, бобы, горох.
- Исключить вредные привычки – алкоголь и курение.
- Заниматься плаванием, бегом (но только с амортизирующими стельками и в специальной спортивной обуви), ходить на лыжах.
Обязательно посещайте врачей для профилактических осмотров, чтобы не допустить ухудшения ситуации при наличии болезни и вовремя начать лечение.
Боли в молочных железах при фиброзно-кистозной мастопатии
Фиброзно-кистозная мастопатия — самое распространённое заболевание груди, встречающееся у 58% женщин. Его причина — изменения в соотношении эпителиальных и соединительнотканных клеток. Мастопатия бывает диффузной (с преобладанием железистого, фиброзного или кистозного компонентов) и узловой (липома, липогранулема, ангиома).
Фиброзно-кистозные изменения груди дают боль в грудных железах. В запущенных случаях даже небольшое надавливание на грудь крайне неприятно. Это явление получило название циклическая мастодиния. Она связана исключительно с менструальным циклом и деятельностью яичников.
Нециклическая мастодиния не связана с менструальным циклом, а вызывается сбоем в работе организма или другими факторами. К предпосылкам развития нециклической мастодинии относят:
- Начало применения гормональных контрацептивных средств. Болезненные ощущения характерны для первых трёх месяцев приёма, а потом всё нормализуется.
- Патология щитовидной железы. Выработка половых гормонов неразрывно связана с гормонами щитовидной железы, и их угнетение либо повышенная выработка приводит к болям в груди.
- Депрессивные и тревожные состояния. Они приводят к дебалансировке деятельности гипоталамуса, отвечающего за выработку половых гормонов. Тянущие боли молочных желез — спутники депрессии. Боли в груди усиливают и без того повышенную тревожность.
- Хирургический аборт или медикаментозное прерывание беременности. После зачатия организм перестраивается, готовясь к сложному периоду вынашивания и родов. После вмешательства в естественный процесс гарантирован гормональный сбой, приводящий к проблемам в репродуктивной системе.
- Киста в молочной железе. Это доброкачественное полое новообразование, внутри которого скапливается жидкость. Считается, что в норме кисты на протяжении цикла могут образовываться у каждой женщины, но они самостоятельно рассасываются, не причиняя вреда здоровью. Если же кисты достигают больших размеров, они давят на мягкие ткани, причиняя боль.
- Лактоцеле — это киста молочной железы, только внутри полости скапливается не жидкость, а грудное молоко. У кормящих матерей лактоцеле рассасывается самостоятельно, но в случае сильного разрастания — это уже серьезная патология при которой проводится хирургическое иссечение под местной анестезией.
- Фибромиома груди — это доброкачественное новообразование в железистой ткани молочной железы. Возникает из-за повышения количества эстрогена, который, в свою очередь, приводит к гормональному дисбалансу и возникновению опухолей. Особенно опасны для женщины стрессы — пусковой механизм гормонального сбоя.
Температура у кормящей матери.
Как правило, женщины, кормящие грудью своего малыша, очень ответственно подходят к вопросам своего здоровья, опасаясь навредить ребёнку. Наиболее распространённой проблемой, вызывающей беспокойство, является повышение температуры у кормящей матери. Причин для того немало.
Высокая температура при ГВ у мамы в первые недели после рождения ребёнка, чаще всего связана с воспалением молочной железы и послеродовыми осложнениями.
К концу беременности, а также во время родов женский организм часто истощается, снижается уровень гемоглобина, что служит причиной для ослабления иммунитета. Внутрибольничная инфекция, с которой неизбежно сталкиваются мама и малыш, может стать причиной воспалительной реакции в молочной железе. Инфицирование происходит во время кормления малыша грудью, особенно, при неправильном захвате и появлении трещин сосков. Причина подъёма температуры в такой ситуации не вызывает сомнения, так как нарастает боль в груди, покраснение и гриппоподобный синдром.
Другой повод повышения температуры при лактации – послеродовые осложнения. Они не всегда очевидны для женщин, поэтому, если температура поднялась в течение 30 суток после родов, особенно без явной причины, необходимо показаться врачу в своем роддоме.
Кроме характерных проблем для послеродового периода, повышение температуры при грудном вскармливании может быть не связано с лактацией и вызвано инфекционными, острыми респираторными заболеваниями, обострениями хронических заболеваний с повышением температуры.
Диагностика причин болей в молочной железе
- Консультация маммолога. После тщательного осмотра врач может направить пациента к другим специалистам нашего медицинского центра — гинекологу, эндокринологу, хирургу, онкологу, генетику.
- Инструментальные исследования:
- УЗИ молочных желез;
- дуктография (определение проходимости протоков);
- цифровая и МР-маммография.
- Лабораторные исследования:
- биопсия с последующим гистологическим исследованием;
- цитологическое исследование мазка отделяемого из груди;
- определение гормонального фона;
- генетическое исследование для определения риска развития рака молочной железы.
- Консультация маммолога по результатам обследования с определением последующей тактики лечения.
Лечение боли в спине
Чаще всего пациенты не знают, к какому врачу обращаться. Комплексным лечением болей в спине занимается невролог. Именно к нему нужно обращаться при проблемах с позвоночником. Однако до приезда специалиста или визита к нему нужно оказать первую помощь при боли в спине.
Как облегчить или снять боль в домашних условиях?
Самое главное – расслабиться. Для этого нужно лечь на живот на твердую и ровную поверхность. Лучше всего – на пол. Через несколько минут надо аккуратно перевернуться на спину и поднять ноги, зафиксировав их так, чтобы бедра были под углом 90 градусов. Так вы снимите нагрузку с позвоночника.
Можно использовать противовоспалительные средства в виде мазей и кремов. После снятия болевого синдрома надо аккуратно подняться и зафиксировать болевший участок, например, перевязав шарфом или полотенцем.
Чем обезболить, если нет обезболивающих?
Снять сильную боль можно таким простым средством, как холодный компресс. Он не даст полного избавления, но облегчит состояние. Это может быть продукт из морозилки, пакет со льдом и др. Также помощь при боли можно оказать путем прикладывания греющего компресса или грелки
Только важно не перегревать больное место
Что еще помогает?
Снять дискомфорт поможет легкая физическая нагрузка, направленная на разминание мышц, усиление кровообращения. Это может быть неторопливая прогулка, упражнения на растяжение мышц.
Медицина против боли: методы врачебного вмешательства
В первую очередь устанавливается заболевание, вызвавшее боль, и начинается его лечение. Попутно для снятия дискомфорта, лечения хронической боли применяются лекарственные средства:
- анальгетики, НПВС, в редких случаях – наркотические обезболивающие;
- витамины группы В;
- миорелаксанты.
Человеку прописывается постельный режим, ношение фиксирующего корсета (например, при невралгии).
Важным этапом лечения является физиотерапия. Ее основные методики:
- электрофорез с лекарствами;
- фонофорез;
- лазерная терапия;
- магнитная терапия.
Также проводится рефлексотерапия:
- электронейростимуляция;
- приемы акупунктуры.
Эффективны при болях в спине массаж, остеопатия, мануальная терапия, ЛФК. Эти методики применяются, когда болезненность вызвана заболеваниями мышц и позвоночника, в ходе реабилитации после травм.
Разновидности фронтита
Типы фронтита различаются в зависимости от путей проникновения инфекции, типа и время развития патологии.
Специалисты различают:
- Острый фронтит. Характеризуется внезапным возникновением воспалительного процесса, развитие – стремительное, окончание заболевания – полное.
- Хронический фронтит. Возникает как следствие плохо вылеченной острой формы заболевания; при нем длительные периоды обострения сменяются короткими паузами ослабления симптомов.
- Аллергический фронтит. Немедленная реакция на аллергены: частое чихание, зуд носа и глаз, повышения температуры может не быть или она невысокая;
- Вирусный фронтит. При воздействии вируса начинается быстрый подъем температуры, жалобы на боль в горле, чихание, появляется жидкая полупрозрачная слизь.
- Бактериальный фронтит. При бактериальной атаке температура поднимается, но медленно; больной не чихает, а слизь формируется густая, с характерным оттенком.
- Катаральный фронтит. Заявляет о себе тяжестью в лобной области, заложенностью носа; может не давать осложнений, а может перейти в более острую стадию.
- Гнойный фронтит. Образование и скопление гнойного содержимого в лобных пазухах пагубно влияет на состояние больного; возможна даже потеря сознания.
- Пневмосинус. Особая форма фронтита, которая характеризуется растяжением лобной пазухи; при этом воздух в пазуху поступает, но выхода для него нет. В этом случае воспаления может не быть, а боль в лобной части будет ощущаться.
Независимо от типа фронтита, он может затрагивать или одну пазуху (правую или левую) или быть двусторонним, когда в воспалительный процесс вовлечены обе пазухи.
Симптомы, которые сопровождают болевой синдром в спине
Клиническая картина спинальной боли зависит от локализации:
| Шейный отдел позвоночника | Грудной отдел позвоночника | Поясничный отдел позвоночника |
Головные боли и головокружения | Жжение в груди | Изменение количества мочеиспусканий |
Онемение и слабость рук вплоть до кончиков пальцев | Сложность вдоха/выдоха | Онемение и слабость нижних конечностей, в том числе ягодиц и пальцев ног |
Скачки артериального давления | Ощущение скованности в груди | Низкая чувствительность при опорожнении кишечника |
Мушки и вспышки в глазах | Боль между лопаток и под ними | Эректильная дисфункция и снижение либидо |
Боли в молочных железах из-за гормональных нарушений
Гормональный фон женщины зависит от менструального цикла. Его длительность составляет 21-35 дней, но идеальным считается 28-дневный цикл. Главное при этом не количество дней, а регулярность продолжительности цикла, потому что на каждом этапе в организме вырабатываются и преобладают те или иные гормоны, и резкое изменение гормонального статуса способно привести к изменениям в грудных железах.
Рассмотрим, как меняется гормональный уровень в зависимости от периода цикла:
- Фолликулярная фаза. Она длится приблизительно 14 дней. В этот период, наступающий сразу после прекращения кровянистых выделений, вырабатывается гормон, стимулирующий образование фолликул и созревание яйцеклетки. Также активно продуцируется гормон эстроген, отвечающий за подготовку матки к возможной имплантации эмбриона.
- Овуляция и лютеиновая фаза. Период длится 12-16 дней. Яйцеклетка разрывает фолликулу и выходит наружу, продвигаясь по фаллопиевой трубе навстречу мужской половой клетке. Этому способствует выброс прогестерона. На месте фолликулы формируется жёлтое тело, которое в случае отсутствия зачатия уменьшается, и уровень гормонов падает. Возникает менструация и кровотечение.
Избыточная выработка эстрогена вызывает образование кист, потому что гормон способствует увеличению числа клеток соединительной ткани. Ими выстилаются протоки грудных желез, из-за чего кисты в груди у женщин — не редкость. Увеличение нормы прогестерона приводит к отёку тканей груди и ухудшению кровоснабжения, что также вызывает болезненные ощущения. Грудь набухает, увеличиваются околососочные ореолы, любое надавливание молочной железы вызывает ощутимую боль.