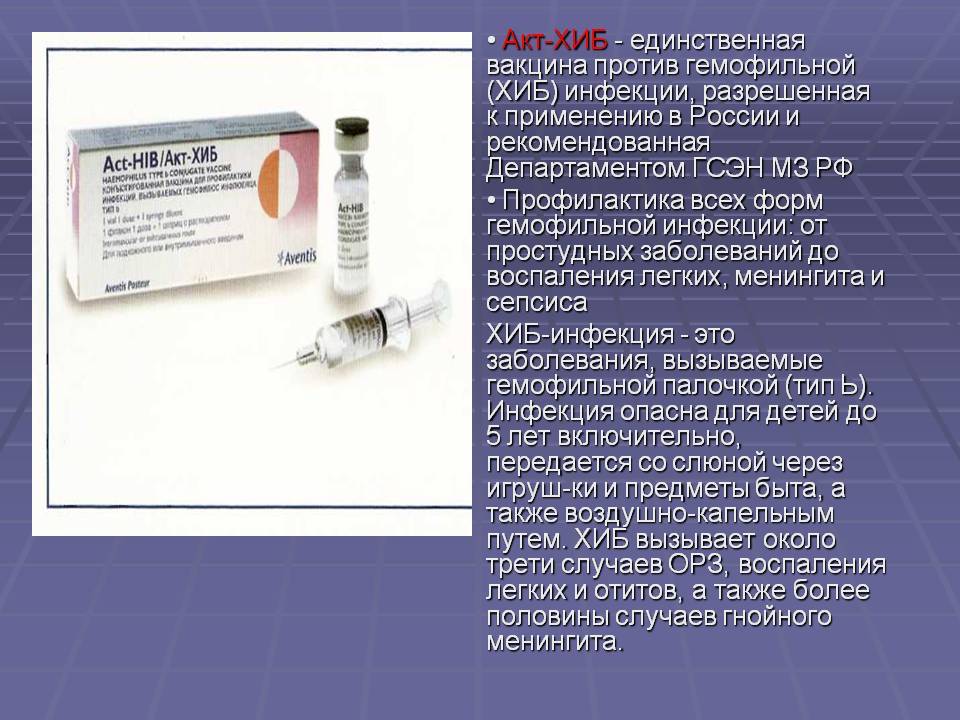
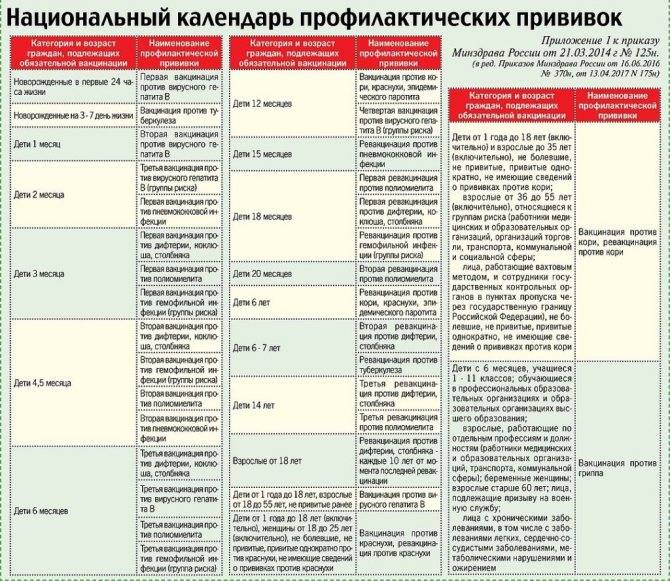
Для кого предназначена Менактра
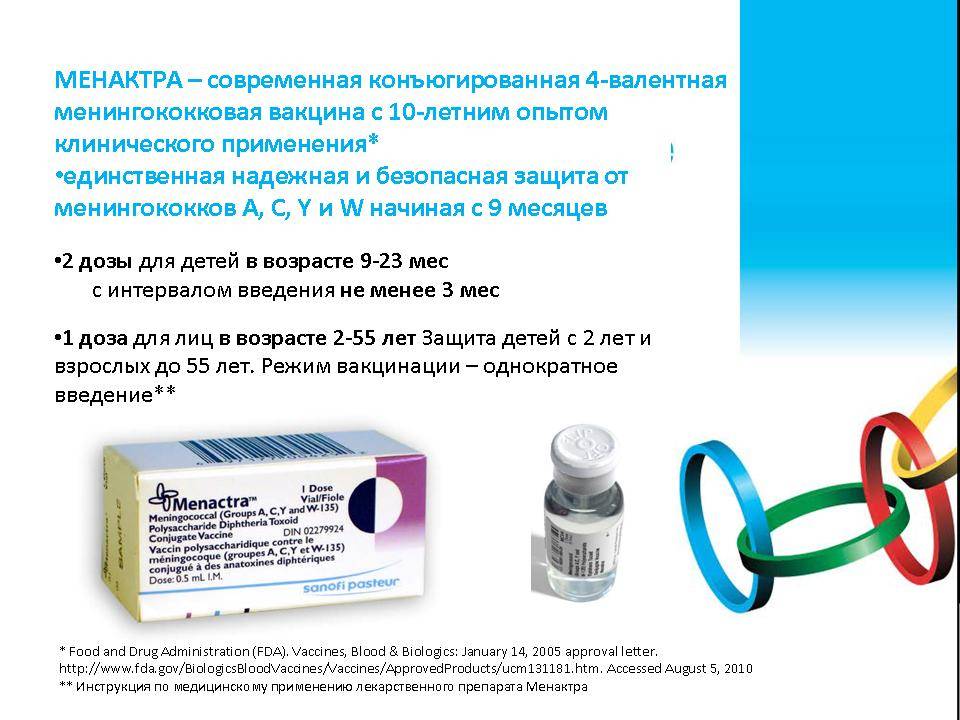
Менактра разработана для вакцинации детей, начиная с 9-месячного возраста, и взрослых до 55 лет. Детей в возрасте от 9 месяцев до 2 лет прививают дважды с перерывом не менее 3 месяцев. Детям старше 2 лет — однократно.
Менактра формирует длительный иммунитет к менингококковой инфекции. На официальном сайте препарата указано, что ревакцинация возможна не менее чем через 4 года после первичной вакцинации, в возрасте старше 15 лет и при сохраняющемся риске заболеть. Но поскольку родина прививки – Соединенные Штаты – относится к странам массовой иммунизации населения против этого заболевания, там ревакцинация не делается.
ОПИСАНИЕ ЛЕКАРСТВЕННОГО ПРЕПАРАТА
Вакцина М-М-Р II представляет собой стерильный лиофилизированный препарат, содержащий (1) ATTЕNUVАХ***
Внешний вид: лиофилизат светло-желтого цвета. Восстановленный раствор: прозрачная жидкость желтого цвета, Растворитель: прозрачная бесцветная жидкость.Фармакотерапевтическая группа: МИБП вакцина
Код ATX:
Иммунобиологические свойства
Корь, паротит и краснуха являются распространенными заболеваниями у детей, вызываемыми вирусами кори, паротита (парамиксовирусы) и краснухи (тогавирус) соответственно. Данные заболевания могут быть причиной серьезных осложнений и/или смерти. Например, корью могут быть вызваны пневмония и энцефалит. Паротит может вызывать асептический менингит, глухоту и орхит. Краснуха, перенесенная во время беременности, может вызывать краснушный синдром у детей, рожденных от инфицированных матерей. Клинические исследования с участием 284 дeтей в возрасте от 11 месяцев до 7 лет, серонегативных к трем вирусам, показали, что вакцина М-М-Р II является высокоиммуногенной и обычно хорошо переносится. В этих исследованиях одна доза вакцины индуцировала выработку противокоревых антител (анализ с помощью реакции торможения гемагглютинации – РТГА) в 95 случаев, противопаротитных нейтрализующих антител в 96 случаев, противокраснушных антител (РТГА) в 99% случаев. Однако у небольшого числа вакцинированных лиц (1-5%) после введения первой дозы сероконверсия может не произойти.
Эффективность вакцин для профилактики кори, паротита и краснухи была установлена в серии двойных слепых контролируемых исследований, которые показали высокий уровень протективной эффективности индивидуальных вакцинных компонентов. Эти исследования подтверждают, что сероконверсия в ответ на вакцинацию против кори, паротита и краснухи совпадает с появлением защиты от этих заболеваний.
СОСТАВ
1 доза содержит (0,5 мл):
Действующие вещества:
- Вирус кори с низкой вирулентностью, полученный из аттенуированного (Еndегs’) штамма Еdmоnstоn и выращенный в культуре клеток куриного эмбриона, не менее 1000 ТЦД50;
- Вирус паротита, полученный из штамма Jeryl Lynn ( уровень В) и выращенный в культуре клеток куриного эмбриона, не менее 12500 ТЦД50;
- Вирус краснухи, полученный из живого аттенуированного штамма Wistar RA 27/З и выращенный в культуре диплоидных клеток легочных фибробластов человека (WI-38), не менее 1000 ТЦД50
Вспомогательные вещества:
- Натрия гидрофосфат 2,2 мг;
- Натрия дигидрофосфата моногидрат З,l мг;
- Натрия гидрокарбонат 0,5 мг;
- Среда 199 с солями Хенкса 3,3 мг;
- Среда МЕМ Игла 0,1 мг;
- Неомицина сульфат 25 мкг;
- Феноловый красный 304 мкг;
- Сорбитол 14,5 мг;
- Калия гидрофосфат 30 мкг;
- Калия дигидрофосфат 20 мкг;
- Желатин гидролизованный 14,5 мг;
- Сахароза 1,9мг;
- Натрия L-глутамата моногидрат 20 мкг.
Примечание: препарат содержит следовые количества альбумина человека рекомбинантного (не более 0,3 мг), бычьего сывороточного альбумина (не более 50 нг).
Стерильный растворитель:
Вода для инъекций: 0,7 мл.
Примечание: первичная упаковка содержит 0,7 ~ л растворителя для растворения лиофилизата до необходимого объем (0,7 мл). Избыток 0,2 мл необходим для компенсации потерь и обеспечения введения 1 дозы вакцины в объеме 0,5 мл.
Почему надо делать прививку от гриппа?
Согласно статистике, каждый год жертвами эпидемий гриппа становятся около 40 тысяч детей преимущественно раннего возраста. Еще более значительные цифры отражают серьезные осложнения, вызываемые самой вирусной инфекцией и присоединяющимися к ней бактериальными: в итоге дети включаются в группу ослабленных, требующих повышенного медицинского внимания, в некоторых случаях болезнь приводит к инвалидности из-за поражения слуха, сердечно-сосудистой системы. С появлением вакцинации от гриппа количестве летальных исходов и осложнений гриппа ежегодно снижается, однако есть противники прививок, чьи аргументы основаны на негативной реакции организма, особенно детского, на саму вакцинацию.
Действительно, при использовании «живых» вакцин риск возникновения побочных эффектов от прививки несколько выше: в течение 2-3 дней может повышаться температура, ощущаться недомогание. Однако эта реакция организма – лишь слабое подобие той, которая могла бы возникнуть при проникновении активного полноценного, а не ослабленного вируса.
Таких вакцин с живым вирусом становится все меньше: эффективность инактивированных составов для прививок стала значительно выше, а осложнения и побочные эффекты для инактивированных вакцин без вируса практически не встречаются.
Несмотря на усилия фармакологических компаний по прогнозированию наиболее активного и опасного в ближайшем сезоне штамма, иногда прогнозы не сбываются: штаммы мутируют и в процессе эпидемий, в некоторые годы популяцию поражают сразу две-три разновидности вируса гриппа. Но даже при несовпадении антител, выработанных в организме под воздействием вакцины, и необходимых для защиты от инфекционного агента, профилактическая вакцинация помогает справляться с заболеванием. Грипп протекает намного легче, так как иммунная система уже активизирована против родственных штаммов.
Всемирная Организация Здравоохранения указывает вакцинацию в качестве единственного эффективного способа защитить себя и детей от заболевания гриппом. Массовая вакцинация помогает не заболеть, и становится препятствием на пути эпидемии в населенных пунктах. В особенности вакцинировать необходимо те группы населения, у которых вирус гриппа способен вызвать серьезные осложнения вплоть до летального исхода. Вне зависимости от возраста медики настойчиво рекомендуюn ставить прививки взрослым и детям из следующих групп риска:
- имеющим заболевания, пороки развития, дисфункции центральной нервной системы;
- при наличии болезней и патологий сердечно-сосудистой системы;
- с заболеваниями крови и кроветворящих органов;
- с болезнями почек;
- в состоянии иммунодефицитов, в том числе вызванных приемом лекарственных препаратов;
- с болезнями эндокринной системы (при сахарном диабете любого типа);
- работающим в тесном контакте с детьми взрослым и детям, посещающим детские дошкольные, общеобразовательные учреждения, кружки, группы развития, дополнительного образования и т. п.
По мнению доктора Е. Комаровского, положительными аргументами для вакцинации считаются следующие:
- вакцина «заставляет» иммунную систему вырабатывать антитела, защищающие организм от наиболее распространенного штамма вируса гриппа;
- эффективность прививки, при условии правильной вакцинации (в здоровом состоянии, заблаговременно – за 2-4 недели до начала эпидемической активности, при правильном подборе вакцины) составляет 85%, то есть из 100 детей 85 не заболеют совсем, а оставшиеся перенесут заболевание намного легче;
- вакцинация помогает защитить организм не только от самого вируса: при возникновении заболевания выраженность симптомов ниже, а шансы на тяжелые осложнения снижаются на 70%;
- вакцинация от гриппа не входит в число обязательных прививок, но, тем не менее, в большинстве случаев детям она предлагается бесплатно;
- прививку можно делать не ежегодно, а тогда, когда есть высокая вероятность эпидемий гриппа, что снижает нагрузку на организм.
СПОСОБ ПРИМЕНЕНИЯ И ДОЗИРОВКА
Только для подкожного введения. Вакцину нельзя вводить внутривенно.
Одновременно с вакциной нельзя вводить иммуноглобулин человека.
Вакцину вводят подкожно, предпочтительно в наружную поверхность верхней трети плеча. Доза вакцины одинаковая для всех возрастов и составляет 0,5 мл.
Меры предосторожности при применении
Для каждой инъекции и/или растворения вакцины следует использовать стерильный шприц, не содержащий консервантов, антисептиков и детергентов, т.к. эти вещества могут инактивировать живой вакцинный вирус.
Для растворения вакцины используют только поставляемый с вакциной стерильный растворитель (вода для инъекций), т.к. он не содержит консервантов и других антивирусных веществ, которые могут инактивировать вакцину.
Каждый флакон с восстановленным раствором вакцины М-М-Р II перед проведением инъекции должен быть визуально проверен на отсутствие механических частиц и изменение цвета. Восстановленный раствор вакцины М-М-Р II должен быть прозрачным и иметь желтый цвет.
Рекомендуемая схема вакцинации
Дети, впервые привитые в возрасте 12 месяцев и старше, должны быть ревакцинированы в соответствии с национальным календарем прививок в 6-летнем возрасте.
Иммунизация небеременных неимунных девушек и женщин детородного возраста живой аттенуированной вакциной против краснухи, кори и паротита показана при соблюдении определенных мер предосторожности (см. раздел «ПРИМЕНЕНИЕ ПРИ БЕРЕМЕННОСТИ И В ПЕРИОД ГРУДНОГО ВСКАРМЛИВАНИЯ»), Вакцинация неиммунных женщин детородного возраста защищает их от заболевания краснухой во время беременности, что в свою очередь предотвращает инфицирование плода и развитие у него поражений, обусловленных врожденной краснухой, Женщинам детородного возраста рекомендуется предохраняться от беременности в течение 3 месяцев после вакцинации
Их следует проинформировать о причинах подобных мер предосторожности.
Проведение серологических исследований женщин детородного возраста с целью определения их восприимчивости к краснухе с последующей прививкой серонегативных лиц является желательным, но не обязательным. Женщин детородного возраста следует проинформировать о высокой вероятности развития через 2-4 недели после прививки обычно преходящих артралгий или артритов.
Менингококковые инфекции
Возбудителем менингококковой инфекции является одноимённая бактерия — менингококк, или нейссерия менингитидис (Neisseria meningitidis). Микроорганизм имеет несколько серогрупп, имеющих буквенные обозначения. Наиболее патогенными считаются менингококки группы А, однако отмечались вспышки инфекции, обусловленной штаммами групп В и С. Источником инфекции является только человек — больной или носитель. Путь заражения — воздушно-капельный. Значимую роль в распространении микробов играет скученность людей в закрытых помещениях (детские сады, школы и т.п.). Более 90% случаев заболевания приходится на детский и подростковый возраст — от 2-3 месяцев жизни до 14-15 лет.
Клинические формы менингококковой инфекции варьируют от малосимптомных до тяжёлых. Так, в ответ на попадание менингококка в организм человека вероятно развитие и назофарингита, и менингоэнцефалита с менингококкцемией. Реже встречается поражение других органов — сердца, лёгких, суставов, оболочек глаза, периферических нервов. Также существует бессимптомное носительство.

Медицинская карта по Форме 026/у для детского сада и школы
Стоимость: 8 950 руб.
Подробнее
Попадая на слизистую оболочку верхних дыхательных путей, менингококк вызывает воспалительные изменения, далее возбудитель попадает в кровеносное русло, распространяется с током крови к другим органам, поражая их. Патологическое воздействие менингококка реализуется также посредством воздействия эндотоксина. Это вещество выделяется при гибели микроба и оказывает мощное отравляющее воздействие на нервную и сосудистую системы организма больного.
Менингококковая инфекция опасна высоким процентом летальности при тяжёлых формах, также значимы сформировавшиеся осложнения после перенесённой инфекции (эпилептиформный синдром, гидроцефалия, частичная атрофия зрительного или слухового нервов).
Наиболее частые осложнения менингита:
- зрительные или слуховые нарушения – вплоть до полной утраты зрения или слуха;
- двигательные нарушения;
- некротические и гангренозные поражения пальцев кистей и стоп, ушных раковин;
- присоединившиеся (вторичные) гнойные инфекции;
- нарушение интеллектуального развития.
Единственный способ надежно защитить ребенка от менингококковой инфекции — это вовремя сделанная прививка.
Как болеют COVID-19 после прививки?
Наталья участвовала в клинических исследований «Спутника V»: первый компонент ей ввели 20 сентября 2020 года, а второй — 10 октября. Она сдала анализ на антитела к S-белку — этот анализ показывает, вырабатывает ли организм антитела после прививки. Антитела у женщины обнаружились.
Через четыре месяца после первой прививки на работе у Натальи начали «один за другим» заболевать ее коллеги. «У всех практически одни и те же симптомы: невысокая температура, насморк, боль в горле, слабость и ломота в мышцах. У двоих из них — положительный ПЦР», — рассказывает она.
Вскоре симптомы появились и у самой Натальи. «У меня тоже началось с того, что сначала заложило нос, потом начался сильный насморк, не помогали ни одни капли, как вода. Обоняние не пропадало. Потом присоединилось першение в горле. Температура 36,9−37,1», — говорит Наталья.
По ее словам, ПЦР-тест у нее был отрицательный, однако примерно через три недели она сдала анализ на антитела, и оказалось, что она переболела.
Легко протекала болезнь и у другой Натальи, с которой побеседовала Би-би-си. Она сделала вторую прививку «Спутника V» 16 января, а 13 февраля у нее появились первые симптомы. Она сдала тест на антиген, который делается дома, и он показал положительный результат.
Болезнь началась с небольшой температуры, рассказывает Наталья, а также кашля, боли в горле, заложенности носа и слабости. На третий день у нее пропало обоняние и начались мышечные боли, но температура нормализовалась.
По ее словам, она не знает, где заразилась: женщина работает из дома, в новые места она не ходила, а если с кем-то и контактировала, то только в респираторе. К ней начали возвращаться запахи, которых не было пять-шесть дней, и прошли мышечные боли, которые длились больше недели. До сих пор остается заложенность носа, рассказывает Наталья. Сделанный недавно антигенный тест показал отрицательный результат.
В мессенджере «Телеграм» есть целая группа заболевших после вакцинации. В ней на момент написания статьи состоят более 2 тысяч человек.
Администратор группы и кандидат биологических наук Алена Макарова в беседе с Би-би-си рассказывает, что о своем опыте встречи с коронавирусом ей написали 84 человека после гражданской вакцинации и 14 участников клинических исследований, которые сделали тесты на антитела и считают, что точно получили вакцину, — всего ей известно о 98 заболевших.
Фото: Reuters
Из этих 98 случаев 78 человек столкнулись с симптомами, похожими на коронавирус (39 из них получили положительные тесты ПЦР или на антитела). Еще у 20 человек был длительный тесный контакт с зараженными, но они не заболели, рассказывает Макарова.
Случаи заражения после второй прививки также случаются, но значительно реже, отмечает Макарова.
«С декабря по февраль мы собрали несколько тысяч отзывов после вакцинации „Спутник V“ , — рассказывает она. — Как правило, вакцина переносится достаточно хорошо и практически у всех появляются антитела… Результаты „народного исследования“ „Спутник V“ выглядят очень обнадеживающими».
Конечно, в таких группах никак нельзя проверить, насколько эффективно «Спутник V» защищает от COVID-19, так как в «народном исследовании» отсутствует группа плацебо, замечает Макарова. «Но мы можем точно сказать, что защита есть, и COVID-19 у вакцинированных протекает в легкой форме», — говорит она.
Если контакт с вирусом произошел через неделю после первой прививки (то есть симптомы появились примерно через 12 дней), то болезнь во всех случаях в этой выборке протекала в легкой форме, отмечает Макарова. Редко у кого поднималась температура выше 37,6 градусов.
Самые частые симптомы, которые наблюдались у заболевших, по словам Макаровой, — это потеря запаха, сильный насморк, небольшая температура, иногда головная боль и небольшой кашель. Как правило, симптомы ОРВИ заканчивались через 3−5 дней.
Макарова отметила одну из особенностей, о которой рассказывали многие заболевшие участники группы, — сильный насморк, похожий на аллергический ринит. «Возможно, это отличие протекания COVID-19 после вакцинации от „естественной“ болезни», — предполагает администратор группы.
Сама Макарова вместе с мужем тоже переболела COVID-19 после вакцинации — контакт с болеющим родственником у них случился через несколько дней после второй прививки.
«Мы оба заболели в легкой форме: у мужа были симптомы ОРВИ и субфебрильная (37−37,4) температура четверо суток, а у меня была аносмия неделю и странная двухнедельная температура 37,2».
Макарова уже болела коронавирусом в июне прошлого года и, по ее словам, тогда заболевание протекало намного тяжелее. «Поэтому я считаю, что вакцина защитила, так как антитела у меня исчезли в октябре-ноябре», — говорит она.
Менингококковая инфекция: эпидемиология
Возбудитель– менингококк (Neisseriameningitidis), делится на 12 серогрупп. В связи с этим разработаны вакцины нескольких типов как моно-, так и поливалентные. Вспышки инфекция возникают через 8-30 лет: менингококк серогруппы А выявлялся при обширных эпидемиях, поражающих десятки стран.
Локальные эпидемические подъемы, ограниченные одной страной, обычно вызывали серогруппы В и С. В то же время спорадическая заболеваемость в межэпидемическом периоде определяется разными серогруппами, наиболее частыми из которых являются А, В, W, VFL, X. Риск заболеть ощутимо возрастает после летних каникул, зимой и весной, в детских коллективах и коллективах призывников.
К группам риска относятся:
- дети и подростки:
- пожилые люди старше 60 лет;
- люди с первичным и вторичным иммунодефицитом;
- участники массовых международных мероприятий;
- лица, посещающие районы, с высоким распространением менингококковой инфекции;
- живущие в общежитиях;
- те, кто находится в учреждениях постоянного проживания.
Источник заражения – инфицированный человек, болезнь передается воздушно-капельным путем. Но не исключено и заражение через предметы обихода (посуда, столовые приборы).
Когда необходимо провести вакцинацию?
Стоит сделать ударение на том, что для младенцев и детей старшего возраста показания для прививки практически одинаковые. Врачи рекомендуют использовать менингококковую конъюгированную вакцину (Menactra или Menveo) для детей от 2 месяцев до 10 лет, если они:
- имеют редкий тип расстройства (дефицит определенных компонентов);
- принимают лекарство под названием Soliris;
- имеют проблемы с селезенкой;
- имеют ВИЧ;
- путешествуют или проживают в странах, где это заболевание наиболее распространено;
- принадлежат к части населения идентифицированных «повышенным риском» из-за вспышки менингококковой инфекции серогруппы A, C, W или Y.
Эти же факторы могут стать определяющими для прививки детей постарше и взрослых.
Вакцина от менингококковой инфекции
Вакцинация проводится в первую очередь для профилактически, в период эпидемиологического подъема заболеваемости, при наличии контакта с больным или носителем менингококка.
В плановом порядке вакцинацию проводят для лиц из категорий высокого риска инфицирования. Эпидемиологические показания к вакцинации подробно описаны в СП 3.1.3542-18.
Конкретный тип применяемой вакцины с учетом противопоказаний и необходимую предвакцинальную подготовку определяет врач. Перед введением вакцины пациент ОБЯЗАТЕЛЬНО должен быть осмотрен врачом. Врач изучает прививочный анамнез пациента, выясняет наличие противопоказаний к иммунизации и оценивает текущее состояние здоровья пациента и назначает необходимые анализы.
Противопоказанием к вакцинации является: острые заболевания (как инфекционные, так и неинфекционные), период обострения хронических заболеваний, патологическая реакция с системными проявлениями при предыдущих вакцинациях и повышенной чувствительности к компоненту вакцины, в том числе дифтерийному анатоксину.
Полисахаридные менингококковые вакцины мало реактогенны. После прививки возможны различные поствакцинальные реакции в первые 3-7 дней. Они могут быть локальными в месте инъекции и общими: температура, головная боль, недомогание, сонливость, аллергические реакции, диарея.
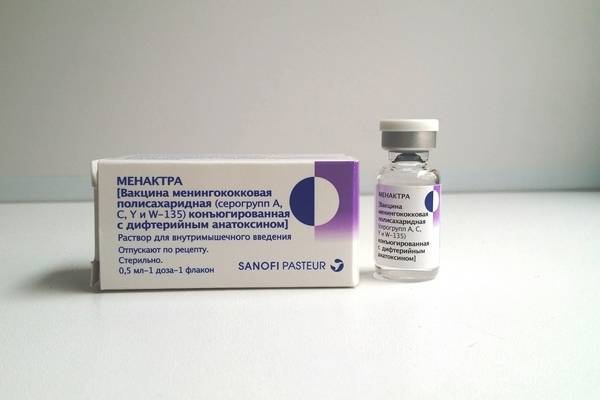
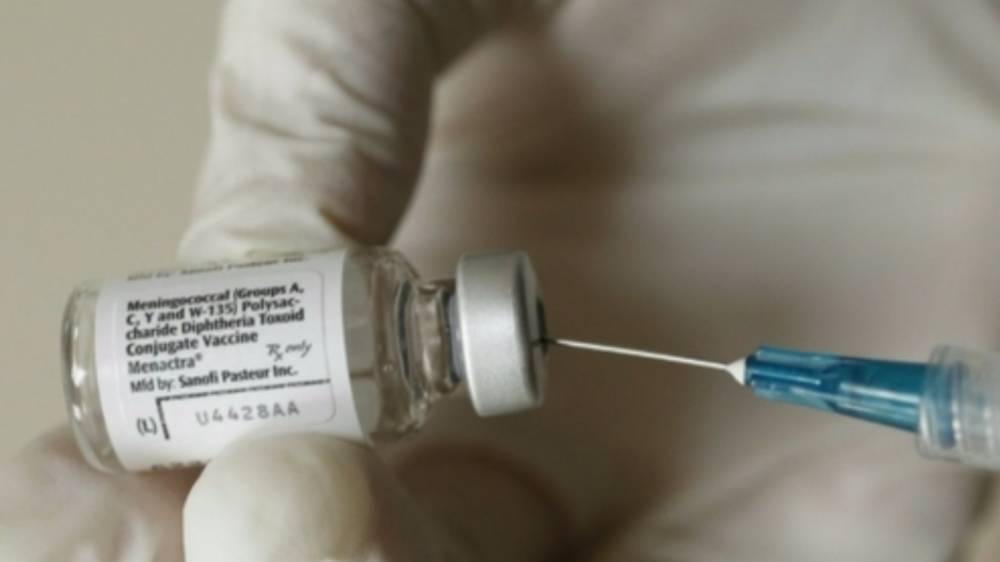
В нашем Центре применяется противоменингококковая вакцина «Менактра» производства США. Длительные и многочисленные исследования показали высокую эффективность вакцины. Данная вакцина не применяется для профилактики инвазивной инфекции, обусловленной менингококками серогруппы В.
Внимание!
Для простоты восприятия информации, данная инструкция по применению препарата “Прививка от менингококковой инфекции” переведена и изложена в особой форме на основании официальной инструкции по медицинскому применению препарата. Перед применением ознакомьтесь с аннотацией, прилагающейся непосредственно к медицинскому препарату.
Описание предоставлено с ознакомительной целью и не является руководством к самолечению. Необходимость применения данного препарата, назначение схемы лечения, способов и дозы применения препарата определяется исключительно Лечащим врачом. Самолечение опасно для Вашего здоровья.
ПОБОЧНЫЕ ДЕЙСТВИЯ
- Панникулит;
- Атипичные формы кори;
- Лихорадка;
- Обморок;
- Головная боль;
- Головокружение;
- Недомогание;
- Раздражительность;
- Васкулит;
- Панкреатит;
- Диарея;
- Рвота;
- Паротит;
- Тошнота;
- Сахарный диабет;
- Тромбоцитопения;
- Пурпура;
- Региональная лимфаденопатия;
- Лейкоцитоз.
- Артралгия и/или артрит, миалгия;
- Асептический менингит.
- Пневмония;
- Пневмонит;
- Боль в горле;
- Кашель;
- Ринит.
- Синдром Стивенса – Джонсона;
- Многоформная эритема;
- Крапивница;
- Сыпь, сыпь напоминающая коревую;
- Зуд;
- Нейросенсорная потеря слуха;
- Средний отит;
- Ретинит;
- Невриты зрительного нерва;
- Папиллит;
- Ретробульбарный неврит;
- Конъюнктивит.
- Эпидидимит;
- Орхит;
Сообщалось об анафилактических и анафилактоидных реакциях, а также о связанных с ними явлениях, таких как ангионевротический отек (включая периферические отеки или отек лица) и бронхоспазм у лиц с аллергией или без аллергии в анамнезе.
У лиц с тяжелым иммунодефицитом, непреднамеренно привитых коревой вакциной, регистрировались случаи коревого энцефалита с тельцами-включениями, пневмонита и случаи летального исхода как прямого следствия диссеминированной инфекции, вызванной вакцинным вирусом; также сообщалось о диссеминированной инфекции, вызванной вакцинными вирусами паротита и краснухи.
Редко сообщалось о смерти по разным, порой неизвестным, причинам, последовавшей после введения вакцины против кори, паротита и краснухи; тем не менее, среди здоровых лиц не была установлена причинно-следственная связь.
Эффективность вакцин
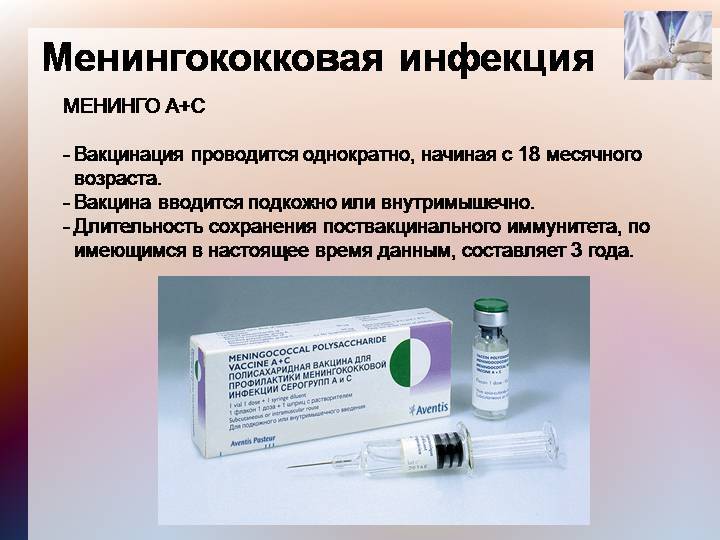
Вакцинация проводится однократно, эффективность составляет около 90%, иммунитет формируется в среднем в течение 5 дней и сохраняется 3-5 лет. В декабре 2010 года новая конъюгированная вакцина против менингококка группы А была введена на всей территории Буркина-Фасо и в отдельных районах Мали и Нигера, где, в общей сложности, было вакцинировано 20 миллионов человек в возрасте 1-29 лет. Впоследствии, в 2011 году, в этих странах было зарегистрировано самое низкое за всю историю число подтвержденных случаев менингита А во время эпидемического сезона. Иммунизация полисахаридными вакцинами приводит к быстрому подъему антител, которые сохраняются у детей в течение не менее 2-х лет, а у взрослых – до 10 лет, ревакцинация проводится каждые 3 года. Конъюгированные вакцины сохраняют иммунитет в течение 10 лет и вырабатывают иммунологическую память.
ВОЗ рекомендует полисахаридные вакцины А и С для лиц старше 2-х лет из групп риска, а также для массовой вакцинации во время эпидемии – как для индивидуальной защиты, так и для создания коллективного иммунитета и сокращения носительства. Создана и используется в Европе конъюгированная вакцина типа С, что привело к резкому снижению заболеваемости менингитом С, в календари эту прививку включили Англия, Голландия и Испания.
Эффективность менингококковой вакцины оценивалась также и в пострегистрационных исследованиях. Так, при борьбе со вспышкой менингококковой инфекции в США были привиты 36 тыс. человек в возрасте от 2 до 29 лет. В результате исследования по методу “случай-контроль” выявлена 85%-ная эффективность, причем, среди детей от 2-х до 5 лет она составила 93%.
Можно ли купить сертификат
Легко! Если в поисковой системе вы наберете запрос “прививочный сертификат”, то большинство ссылок будет именно с предложением купить заполненный сертификат со всеми необходимыми прививками. Естественно, всё это будет заведомая “липа”, и при желании это можно легко проверить: правда, желания такого обычно ни у кого не возникает.
Да, за сравнительно небольшие деньги вы экономите время и нервы. Остается только решить, стоит ли того собственное здоровье и, что еще важнее, здоровье ваших детей. Может, всё-таки лучше делать все рекомендованные прививки и аккуратно заносить их в прививочный сертификат?
В каких ситуациях взрослым нужно задуматься о вакцинации
1. Вы не были привиты в детстве
Прививки от многих опасных заболеваний рекомендуется делать в детстве. Но если по каким-то причинам вакцинация не была проведена, обсудите с терапевтом возможность сделать прививку во взрослом возрасте. Это касается, например, вакцин от гепатита A, гепатита B, менингита, ветряной оспы и некоторых других заболеваний.
2. Прививка была сделана давно, необходима ревакцинация
После некоторых прививок иммунитет к возбудителю заболевания формируется не на всю жизнь, а лишь на определенный период: на год, пять или десять лет — в зависимости от типа вакцины. Потом прививку нужно сделать снова. Взрослым требуется ревакцинация, например, от гриппа и столбняка.
| От какого заболевания вакцина | 19-21 год | 22-26 лет | 27-49 лет | 50-64 года | старше 65 лет |
|---|---|---|---|---|---|
| Грипп | Ежегодно перед началом сезона заболеваемости | ||||
| Дифтерия, столбняк, коклюш | 1 доза каждые 10 лет | ||||
| Корь, краснуха паротит | 2 дозы за всю жизнь | ||||
| Ветряная оспа | 2 дозы за всю жизнь для пациентов, не переболевших в детстве | ||||
| Herpes zoster (опоясывающий лишай) | 1 доза для людей страше 55 лет | ||||
| Папилломавирус человека | 2 или 3 дозы за всю жизнь | ||||
| Гепатит А | 2 дозы за всю жизнь | ||||
| Гепатит В | 3 дозы за всю жизнь | ||||
| Пневмококковая инфекция | 1 доза каждые 5 лет | ||||
| Менингит (тип A, C, W, Y) | 1 доза за всю жизнь | ||||
| Менингит (тип В) | 2 или 3 дозы за всю жизнь |
Важно! В России зарегистрированы не все вакцины. Так, сделать прививку от некоторых типов менингита или от опоясывающего лишая можно только за границей.
3. Вы планируете путешествие
Перед поездкой спросите у врача, какие заболевания распространены в том или ином регионе и какие прививки лучше сделать (эта информация должна быть и у туроператора). Перед путешествием в Сибирь сделайте прививку от клещевого энцефалита, перед поездкой в некоторые страны Африки, Южной Америки, Азии — прививки от желтой лихорадки, брюшного тифа, дизентерии.
4. Необходима экстренная вакцинация
Если риск заразиться высок, вакцинацию нужно провести незамедлительно. Например, после укуса диких животных придется экстренно привиться от бешенства. Если был контакт с человеком, который заболел ветрянкой, в некоторых случаях тоже может потребоваться прививка.
5. Вы планируете беременность
Есть болезни, например, краснуха, которые могут плохо сказаться на развитии плода. Если вы планируете беременность, проконсультируйтесь с врачом и составьте список и график необходимых прививок.
В нашей стране есть отдельные категории граждан, которые прививаются регулярно. Это медицинские и социальные работники, военные, которые служат в отдаленных регионах, работники пищевой промышленности. График вакцинации для них определяет государство. Остальные взрослые часто даже не задумываются о прививках. И если за вакцинацией детей строго следят педиатры, то взрослым это нужно отслеживать самостоятельно.