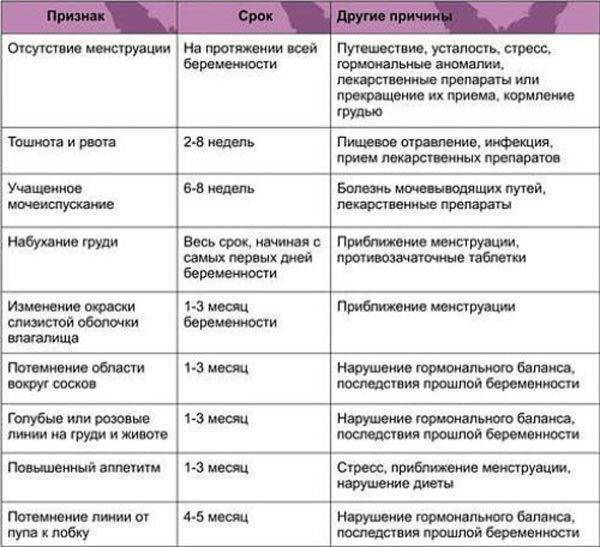
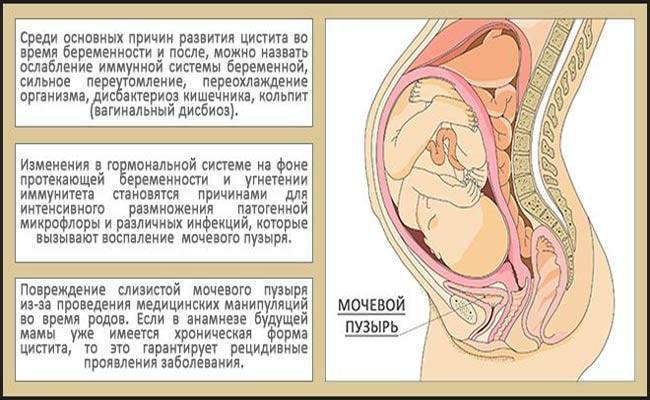
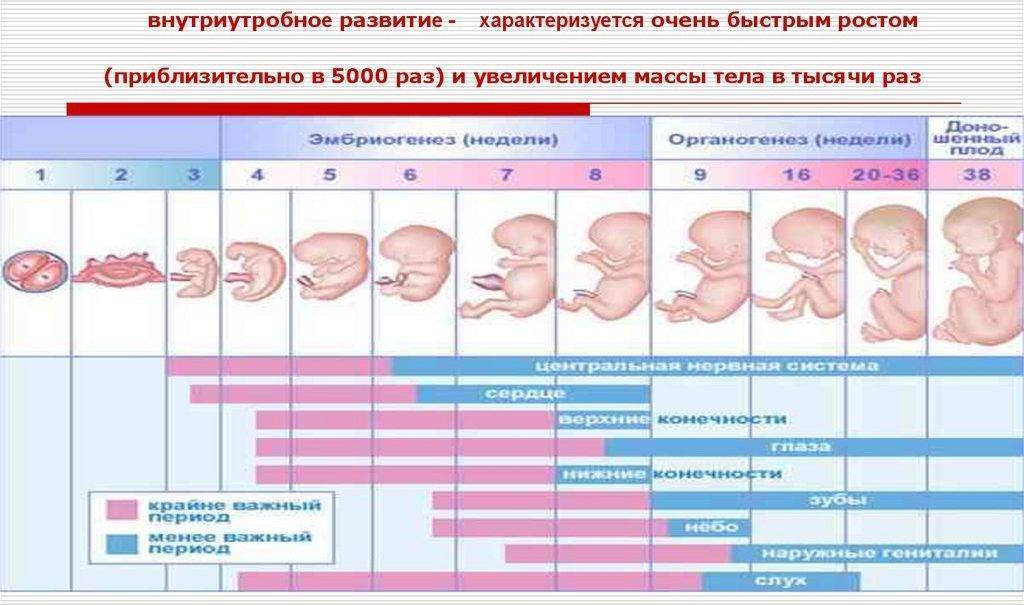
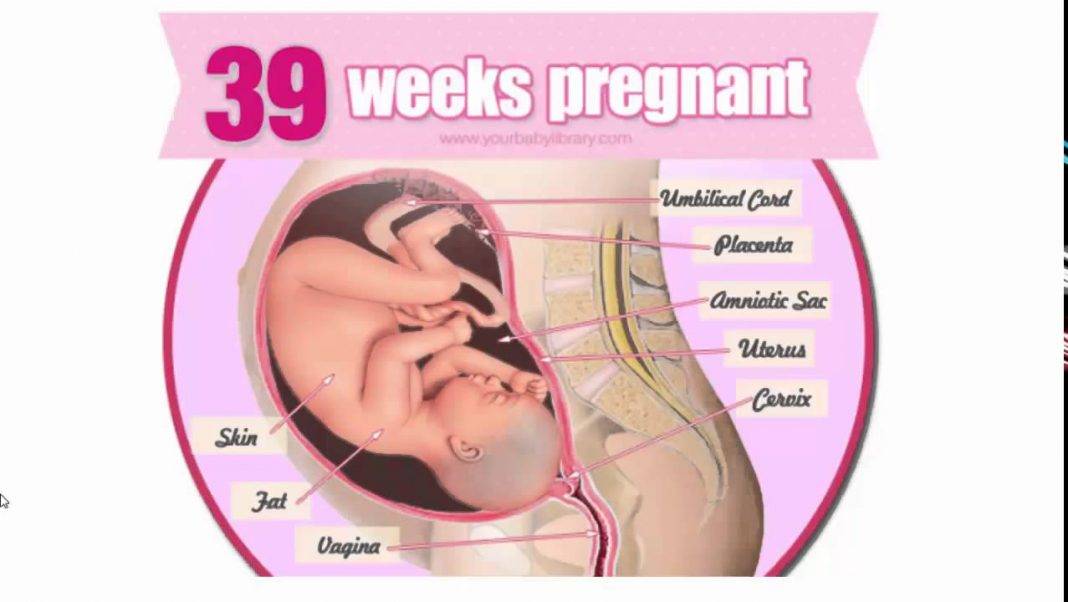
Стафилококки и стрептококки в мазке
Оба микроорганизма являются представителями нормальной микрофлоры человека и характеризуются способностью вызывать заболевание, в том случае, если их численность превышает предельно допустимые нормы. Стоит отметить, что в норме они обитают во многих биотопах человека и являются факторами колонизационной резистентности, то есть, обеспечивают сопротивляемость патогенным микроорганизмам.
Могут вызывать заболевания верхних путей, или болезни мочеполовой системы, кишечные расстройства. Наиболее опасным осложнением обоих форм является сепсис и бактериемия. Оба продуцируют факторы патогенности, различные виды бактериальных токсинов, которые могут стать причиной инфекционно-токсического шока. Для лечения применяют антибиотики.
Таблица шевелений
В гинекологической практике используется таблица шевелений, в которую беременная вписывает свои наблюдения за двигательной активностью плода. Существует несколько ее разновидностей:
- Таблица Пирсона («Считай до десяти») используется наиболее часто. Наблюдение проводится с 9 часов утра до 21 часа вечера. При этом необходимо в специальную таблицу записать время 10-го шевеления (например, 12:30).
- Метод Кардиффа. Женщина самостоятельно выбирает время для наблюдения (но также 12 часов) и фиксирует, когда произошло 10-е шевеление, время которого записывается на специальном бланке.
- Методика Садовски. Беременная после ужина ложится на левый бок (эти факторы способствуют усилению двигательной активности). В течение четырех часов она должна ощутить более 10 отдельных толчков.
При использовании методов Пирсона или Кардиффа беременная может заниматься повседневной деятельностью, но без чрезмерных физических нагрузок.
Лечение боли в подреберье при беременности
Решение проблемы болевого синдрома проводится специалистом. От будущей мамы требуется внимательность и выполнение всех предписаний лечащего врача. Схожесть симптомов при различных болезненных состояниях, затрудняет самостоятельное выявление пораженного органа.
Установить точный диагноз помогают методы исследования:
- анализ крови, мочи;
- ультразвуковая диагностика органов брюшной полости;
- дополнительные методики (рентген, МТР).
Лечение боли в подреберье при беременности проводится с позиции не навредить малышу и маме. Например, для решения проблемы холецистита назначаются желчегонные средства, ряд ферментов. В особо острых случаях, когда необходимо уменьшить болезненность применяют спазмолитики, антибактериальные вещества. Лекарственный препарат «метоклопрамид» показан при гастрите, дисфункциях желудка, хроническом панкреатите, состоянии тошноты, заболеваниях печени и почек, для проведения медицинской диагностики (рентген, зондирование, гастроскопия). Запрещен в первом триместре беременности. Лекарство в таблетках применяют трижды в сутки, за полчаса до приема пищи при разовой дозировке – 10 мг.
С целью восстановления нормального оттока желчи при дискинезии желчевыводящих путей применяют комплекс мероприятий:
- построение правильного питания – дробление рациона на 6 частей. Продукты должны способствовать сокращению желчного пузыря. Уместно употреблять ненасыщенные бульоны на основе мяса или рыбы, сметану, масло растительное или сливочное, отвары из ягод шиповника. Пользу принесут творог, треска, продукты с высоким содержанием клетчатки и соли магния (гречка, овсянка, яблоки, морковь);
- употребление желчегонных отваров или чаев. Для приготовления понадобиться четыре объемные части цвета бессмертника, три (можно две) части тысячелистника и две части кориандра. Сухую смесь (1 ст.л.) заваривают двумя стаканами кипятка, выдерживают 30 минут, процеживают. Пьют по половине стакана трижды за день, перед приемом пищи (ориентировочно за полчаса). В виде чая часто используют смесь из кукурузных рылец, пижмы и шиповника. Употребляют между основным рационом до трех раз в течение дня.
Врачом может быть рекомендовано проведение «слепого» зондирования (тюбаж) с любым из средств:
- кукурузное масло (можно оливковое) в количестве до 40 мл;
- соль из Карловых Вар (на стакан с водой достаточно 1 ч.л.);
- ксилит/сорбит (необходимо взять 1 ст.л. и растворить в стакане с водой);
- пол-литра теплой минералки, если нет отечности.
- во второй части беременности с выраженной отечностью используют «фламин» (сухое, концентрированное вещество на основе цветков бессмертника) – одну-две таблетки трижды в день. Принимают за полчаса до еды. Можно воспользоваться «холосасом» (сироп из плодов шиповника) от двух до трех раз за день при дозировке – 1 ч.л.
Причины и последствия повышенного сахара у беременных
В норме уровень сахара в крови контролируется с помощью гормона инсулина, который выделяет поджелудочная железа. Под действием инсулина глюкоза из пищи переходит в клетки нашего тела, а ее уровень в крови снижается.
В то же время гормоны беременности, которые выделяет плацента, действуют противоположно инсулину, то есть увеличивают уровень сахара. Нагрузка на поджелудочную железу при этом возрастает, и в некоторых случаях она не справляется со своей задачей. В результате уровень глюкозы в крови превышает норму.
Избыточное количество сахара в крови нарушает обмен веществ сразу у обоих: и у мамы, и у ее малыша. Дело в том, что глюкоза проникает через плаценту в кровоток плода, и увеличивает нагрузку уже на его, еще пока маленькую, поджелудочную железу.
Поджелудочной железе плода приходится работать с двойной нагрузкой и выделять больше инсулина. Этот лишний инсулин значительно ускоряет усвоение глюкозы и превращает ее в жир, отчего масса плода растет быстрее обычного.
Такое ускорение обмена веществ у малыша требует большого количества кислорода, в то время как поступление его ограничено. Это вызывает недостаток кислорода и гипоксию плода.
В период вынашивания, нагрузка увеличивается на весь организм, в том числе и на поджелудочную железу, с которой она не справляется. Диабет опасен и для малыша, и для будущей мамы.
Чем грозит повышенный сахар у беременных:
- провоцируется поздний токсикоз, после 20-23-й недели. С его развитием увеличивается вес, повышается кровяное давление, появляются скрытые отеки, в моче выявляют белок,
- развивается многоводие, возникает опасность перекручивания пуповины, гипоксии плода,
- из-за преждевременного старения плаценты, повышается вероятность самопроизвольного прерывания беременности. Происходит повреждение ее сосудов, по причине переизбытка глюкозы в крови, и как следствие, ухудшается снабжение младенца кислородом и питательными веществами.
Последствия повышенной концентрации глюкозы, нередко проявляются развитием пиелонефрита, сердечной недостаточности, ухудшения зрения, отслоение сетчатки.
Основные причины повышения сахара у беременных – это активизация гормона прогестерона, препятствующего выработке инсулина, что приводит к увеличению содержания глюкозы в крови.
Причины этой патологии заключаются в гормональных перестройках, которые происходят у женщин, находящихся в интересном положении. Отмечается так называемое снижение толерантности к глюкозе. Если у Вас выявили подобное осложнение, то необходимо начать действовать. Чем опасно высокое содержание сахара в крови у беременных?
- В первом триместре может возникнуть самопроизвольный аборт, или выкидыш;
- Возможны пороки развития (в том числе различные уродства) у малыша. Иногда такие пороки могут быть несовместимы с жизнью;
- Если речь идет о втором и третьем триместре, то гипергликемия может привести к тому, что плод будет очень крупным, «раскормленным»;
- У будущего малыша в результате высокого сахара также может развиться такая патология как диабетическая фетопатия (крупные размеры тела, диспропорциональное телосложение, отеки, избыток подкожно-жировой клетчатки, желтуха, проблемы с дыханием, дисбаланс электролитов в крови и другие признаки);
- Для самой женщины ничего хорошего от гипергликемии тоже нет: чувство жажды, потливость, набор массы тела и другие.
Как видите, гипергликемия при беременности – это не шутки. Бороться с этим можно и нужно. Одним из самых безопасных способов является диета при сахарном диабете беременных. Она занимает первое место по целесообразности.
Многие знают, что обычный сахарный диабет (не у беременных) лечат инсулином и специальными сахароснижающими таблетками, с соблюдением диеты. Разумеется, что беременным такую терапию не назначают.
Как предотвратить боль в подреберье при беременности?
Избежать неприятных проявлений в виде вздутия живота, изжоги, запоров, а также предотвратить боль в подреберье при беременности поможет выполнение простых советов. Очень часто дискомфорт появляется со стороны кишечника. Профилактика боли в подреберье при беременности включает следующие рекомендации: •
- обогащение рациона клетчаткой;
- ограничение потребления бобовых, капусты, что приводит к вздутию, распирающему чувству;
- при необходимости воспользуйтесь ромашковым чаем и активированным углем;
- ешьте натуральные продукты с выраженным слабительным эффектом. Незаменима тертая свекла (сок из нее) смешанная с чайной ложкой меда, растворенные в стакане кипяченой воды комнатной температуры. Пьют такое средство натощак и ложатся на бок. Конечно, все индивидуально. Для кого-то более эффективным способом окажется морская капуста, пюре из слив и т.п.;
- воздержитесь от пищи со скрепляющим свойством – груши, мак, варенье из черемухи и др.;
- поддерживайте активность – гуляйте, посещайте спортивный центр, делайте зарядку;
- следите за вашими мыслями. Они должны наполнять гармонией, счастьем и быть только позитивными.
Если все вышеперечисленные рекомендации не уменьшают боль в подреберье при беременности, обязательно запишитесь на прием к специалисту. Только врач способен поставить точный диагноз и назначить адекватное вашему состоянию лечение.
Что делать, когда во время беременности расходятся кости в тазу?
Проявление несильных болезненных ощущений или дискомфорта в области лонного сочленения является нормой и не рассматривается профессиональными врачами как ситуация, требующая неотложного медицинского вмешательства. Однако, при аномальной симфизиопатии показано применение следующих мер, направленных на уменьшение болевых ощущений и сохранение целостности лонного сочленения:
- Ношение поддерживающего бандажа, частично снимающего нагрузку с костей таза;
- Ограничение физических нагрузок, назначающееся при проявлении болезненных ощущений любой природы;
- Ограничение подвижности, в том числе долгой ходьбы, женщинам также рекомендуется принимать лежачее и полулежачее положение;
- В тяжелых случаях, сопровождающихся сильной болью и угрозой разрыва симфиза, может назначаться строгий постельный режим;
- Прием витаминных комплексов, содержащих кальций, магний, цинк, марганец, витамин D и другие компоненты, необходимые для формирования прочной и эластичной соединительной ткани;
- Физиотерапевтические процедуры, направленные на уменьшение болезненных ощущений (массаж, иглоукалывание и т. д.);
- Коррекция режима питания, направленная на улучшение всасываемости кальция, употребление в пищу продуктов, содержащих этот элемент;
- Прием противовоспалительных препаратов, препятствующих развитию воспаления и сопутствующей ему склеротизации хрящевой ткани.
В том случае, когда тяжесть заболевания серьезно повышает риск полного разрыва симфиза, женщине может быть назначено кесарево сечение. Такая мера оправдана тем, что при нарушении целостности этой связки пациентка может потерять возможность ходить. Даже с учетом того, что симфиз можно восстановить естественным или хирургическим путем, реабилитационный период займет длительное время.
Эти меры применяются в том случае, если тазовые кости беременной разошлись до аномального состояния. Но можно ли вообще предотвратить такую патологию? Для этого предусмотрены следующие профилактические меры:
- Употребление поливитаминных комплексов для беременности и пищевых продуктов, содержащих указанные выше элементы и соединения, необходимые для поддержания нормального состояния костей и связок;
- Применение дородового бондажа может как помочь с уже имеющейся проблемой, так и предотвратить ее появление;
- Также высокую эффективность демонстрируют занятия йогой и пилатесом, положительно влияющие на прочность и эластичность связок.
Важное значение для предупреждения симфизиопатии и полного разрыва лонного сочленения является своевременная диагностика этого состояния. При выраженных болевых ощущениях в лонном сочленении женщине назначается осмотр для выявления сопутствующих признаков:
- Нарушения подвижности и чувствительности ног;
- Общего или локального повышения температуры;
- Отека и покраснения в лобковой области.
Для уточнения диагноза и определения степени тяжести заболевания проводятся ультразвуковое обследование или рентгенография. Беременная женщина с подозрением на аномальное растяжение лобковой связки должна регулярно наблюдаться у лечащего врача для своевременного купирования болевых ощущений и предотвращения дальнейшего развития патологии.
В любом случае, перед каким-либо вмешательством или при наличии проблем, описанных выше, проконсультируйтесь с нашими специалистами, оставив заявку на звонок через форму ниже
Необходимые исследования и анализы
Если вам предстоит приём врача на этой неделе, не забудьте предварительно сдать анализ мочи. Если до этого у вас отмечали снижение гемоглобина, то анализ крови тоже мог быть назначен вам. Это два наиболее частых анализа, которые приходится сдавать женщине во время беременности.
Во время приёма гинеколог расспросит вас о самочувствии, обязательно проверит, насколько изменились масса тела, высота стояния дна матки и окружность живота. Также необходимо послушать, как бьётся сердечко плода. Артериальное давление вам тоже измерят, ведь к концу беременности к прибавкам в весе и показателям давления беременной врачи очень внимательно относятся, чтобы не пропустить появление первых признаков гестоза.
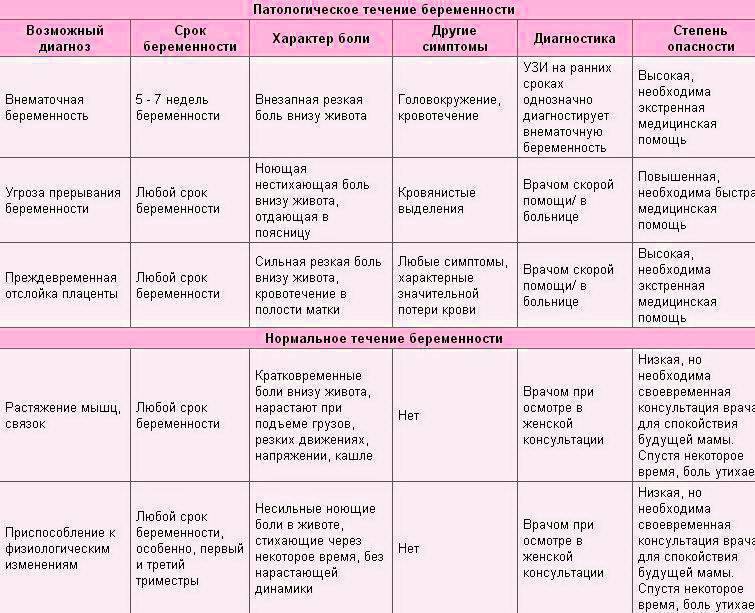
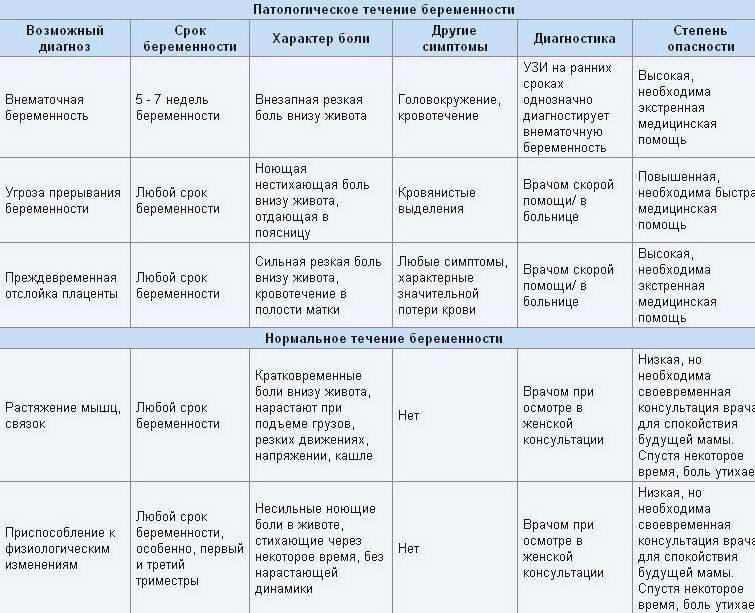
Причины боли в подреберье при беременности
Разобраться с неприятной симптоматикой во время беременности помогут акушер-гинеколог и гастроэнтеролог. Слабые, кратковременные боли не должны вызывать страха и переживания у беременных. Справиться с волнением поможет отдых и консультация у специалиста.
Нарушения функций желудочно-кишечного тракта вследствие изменения гормонального фона нередко приводят к застою содержимого кишечника. Для предотвращения болей рекомендуют употреблять пищу чаще, но небольшими порциями.
Распространенные причины боли в подреберье при беременности:
- нервные истощения;
- гипомоторная дискинезия (изменение двигательной функции) желчевыводящих протоков и желчного пузыря. Проблема связана с повышением уровня гормона прогестерона, оказывающего расслабляющее действие на гладкие мышцы органов;
- холецистит (воспалительный процесс в желчном пузыре);
- не соблюдение рекомендованной диеты;
- вегетативный криз;
- повышенная эмоциональность.
Следует отметить, что из-за психологических страхов, надуманных переживаний очень часто возникает боль в подреберье при беременности.
Каковы осложнения варикозного расширения вен
Варикозная болезнь вен может привести к серьезным осложнениям. Повышен риск развития опасных состояний: тромбов и венозных язв.
Существует два основных типа тромбов. Поверхностные венозные тромбы образуются в подкожных венах. Они обычно не мигрируют в легкие. Опасны тромбозы глубоких вен. Образующиеся в них тромбы могут отрываться и попадать в легочные сосуды
Важно немедленно обратиться к врачу, если:
- варикозные вены становятся твердыми, похожими на веревку;
- окружающие ткани горячие, болезненные или отекшие;
- есть заметные изменения в цвете вен;
- на коже появляются язвы;
- появляется болезненная, сильная опухоль в одной ноге.
В этих случаях флеболог определит тактику лечения, включая малоинвазивные оперативные методы, чтобы устранить воспаление, риск опасных для жизни осложнений.
- Маризоева М.М. Течение беременности у женщин с варикозной болезнью / М.М. Маризоева // Вестник Авиценны. – 2017. – №2. – С. 142-146.
- Ottley C. HEREDITY AND VARICOSE VEINS. Br Med J. 1934;1(3820):528. doi:10.1136/bmj.1.3820.528 https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2444750/?page=1
- Varicose Veins in the Legs: The Diagnosis and Management of Varicose Veins. NICE Clinical Guidelines, No. 168. National Clinical Guideline Centre (UK). London: National Institute for Health and Care Excellence (UK); 2013 Jul.
- American Pregnancy Association, Treating Varicose Veins Naturally During Pregnancy. http://americanpregnancy.org/naturally/treating-varicose-veins-naturally-during-pregnancy/.
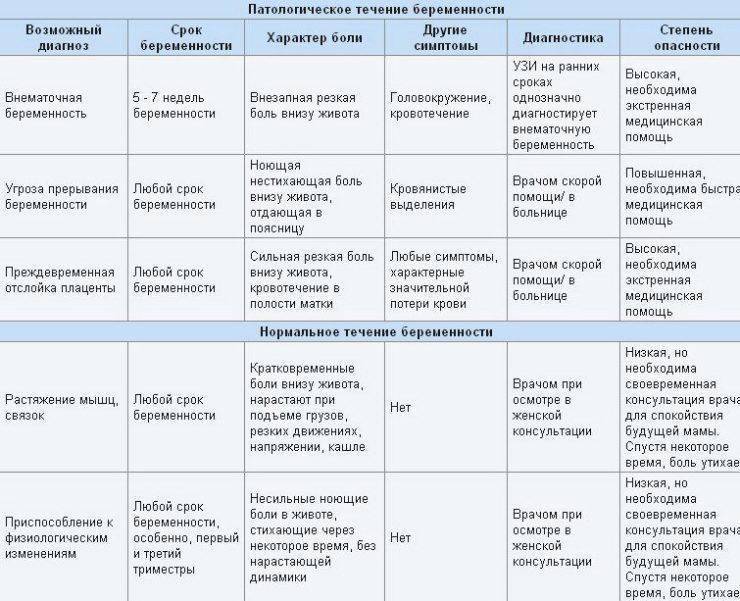
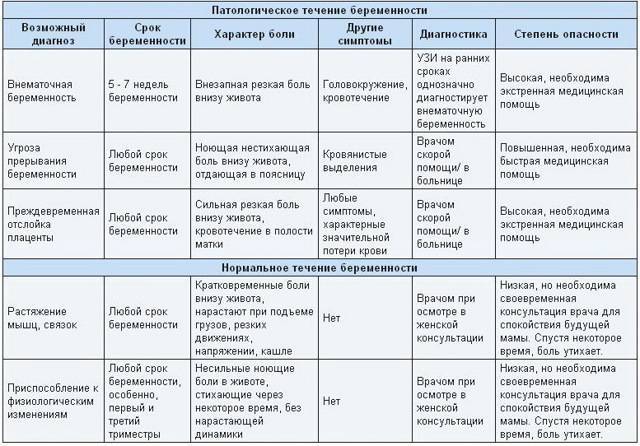
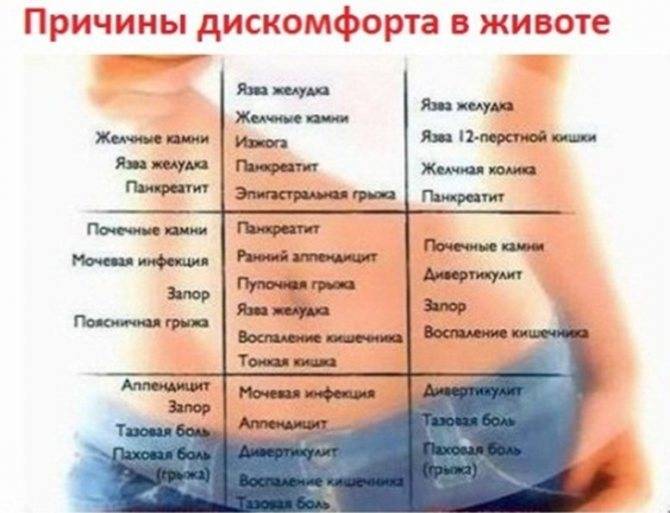
Боли в правом боку при беременности
В правом боку находятся жизненно важные органы или расположены их части. Поражение любого из этих органов может быть причиной болей в правом боку у беременной женщины. Болеть могут: желчный пузырь, печень, кишечник, диафрагма (правая ее часть). Если эти органы воспалены или травмированы, то правый бок может сильно болеть. Это – показатель внутренних сбоев в работе органов.
То, насколько сильные боли, насколько долго они длятся и какой у них характер (резкий, ноющий, периодический), зависит от вида болезни.
Она может давать резкие боли в правом боку с отдачей под ребро. Печень может быть поражена инфекциями, в частности, вирусным гепатитом. От этого возникает боль в боку справа. Это очень опасное для беременной состояние, при котором может быть заражен ребенок.
Гепатиты А, В, С могут возникать от контакта с больным человеком, передаваться посредством слюны, крови через ранку, с зараженной водой. А также через шприц, если он не одноразовый, или медицинские иглы.
Печень может заболеть и из-за передозировки химическими средствами, отравления токсинами, красками, спреями с химическими элементами, которые распыляются в маленьких помещениях. Токсины могут вызвать токсический гепатит, который тоже опасен для организма беременной женщины.
Гепатит может быть и алкогольным – при передозировках и злоупотреблении этим вредным продуктом.
Причиной заболеваний печени может быть и недостаточность работы сердца, при которой мышцы сердца начинает очень плохо качать кровь, которая питает ткани сердца. Тогда часть крови начинает застаиваться в легких, а это вызывает одышку, растяжение тканей легких, печени, а также как симптом – сильные боли в области правого бока.
При этих симптомах нужно обязательно вызвать скорую помощь.
Желчный пузырь
Если у беременной болит справа в боку, причиной может быть нарушение функций желчного пузыря. Желчь – это очень ядовитая субстанция, которая может помогать переварить пищу, а может вызывать дикую изжогу. Если желчи образовалось больше нормы, то она скапливается в желчном пузыре. Тогда желчный отдает ее часть в кишечник. Чем больше женщина съела жирного, тем больше желчи требуется для его переваривания. Тогда при избытке желчи при переваривании пищи у женщины может болеть и печь правый бок.
Это значит, что нарушена работа поджелудочной, печени или в желчном пузыре образовались камни.
Поджелудочная железа
Ее еще называют панкреас. Это орган, состоящий из множества желез, расположенный в брюшной полости. Когда поджелудочная железа болит, боль чувствуется глубоко внутри, потому что сам орган находится глубоко. Поджелудочная железа расположена как вытянутый орган справа налево. Она проходит через весь живот, и если болит, то боли могут быть и справа, и слева, и посередине живота.
Одно из самых распространенных заболеваний поджелудочной железы, при который женщину рвет, у нее тошнота, сильные боли в правом или левом боку, боли отдают даже в спину. По этим признакам, а также по обильному потовыделению, можно признать панкреатит – то есть заболевание поджелудочной железы.
Панкреатит можно распознать еще и по тому, что боль становится сильнее, когда человек лежит, а слабее – когда человек наклоняется вперед в положении сидя.
Беременной женщине следует помнить об этом и облегчить свое состояние, сменив позу на сидячую с наклоном вперед до приезда скорой помощи.
Конечно же, только по визуальным признакам нельзя различить панкреатит, нужны будут еще и дополнительные анализы. Такие анализы делают в условиях стационара. Они включают анализ ферментов, которые выделяет поджелудочная железа, чтобы определить их состав.
Почки
У беременной женщины нагрузка на почки постоянно увеличивается – на них может давить плод. Если почки еще до беременности плохо работали, то заболевание может усугубиться. Боли в почках могут отдавать и в живот, и в спину, в правую и в левую сторону.
Инфекция правой почки может давать боль в правом боку при образовании мешочка с гноем, который нарывает. Тогда боль дергающая. При камнях в почках боль может быть резкой и с течением времени усиливаться. Если камень из почки вышел, он может оказаться в мочеточнике и беспокоить беременную женщину кругообразными болями, которые то накатывают, то слабеют. Такая боль может отдавать в область паха.
Как определить опасную пульсацию?
Тем не менее, не стоит совсем игнорировать те сигналы, которые подает организм.
Желательно избегать сдавливания нижней полой вены, т. к. возможно ухудшится состояние беременной, может заболеть голова и появится тошнота. Также при передавливании этой вены к ребенку будет поступать меньше кислорода.
И если икота у ребенка повторяется довольно часто и не прекращается продолжительное время, а также в случаях, если частота или продолжительность нарастают, необходимо обратиться к врачу для консультации — чтобы исключить вероятное развитие внутриутробной гипоксии плода.
В тех случаях, если пульсация в животе у будущей мамы сопровождается болью или ощущается физический дискомфорт — нужно сразу обратиться к врачу.
Тяжелая ноша
На восьмом месяце часто появляется одышка и учащенное мочеиспускание. Это связано с тем, что плод растет, матка увеличивается и давит на диафрагму и на мочевой пузырь. Если вы чувствуете, что вам очень тяжело, не хватает дыхания, можно сделать такое упражнение: встаньте на четвереньки и несколько раз глубоко вдохните и выдохните. Когда вы стоите в такой позе, живот опускается и появляется место для воздуха.
Если вы испытываете не привычную одышку, а нечто большее, если вы бледнеете, у вас синеют губы, холодеют конечности и покалывает в кончиках пальцев, срочно зовите близких и вызывайте «скорую помощь». Такие симптомы могут свидетельствовать о серьезных проблемах, требующих врачебного вмешательства.
В конце седьмого месяца могут появляться ложные, тренировочные схватки (схватки Брексто-на-Хикса). Они выглядят, как настоящие — сдавливающая боль, напряжение, боли внизу живота. Отпускает, снова нарастает. Организм тренируется перед родами. Женщины часто пугаются — срок-то уже большой. А вдруг началось? Один молодой папа мне жаловался: «Я уже устал по стойке смирно стоять. У нас каждую неделю выезд в роддом!» Ну что ж, зато потренировался, не растеряется, когда начнутся настоящие схватки.
Длятся ложные схватки от тридцати секунд до двух минут и обычно прекращаются при изменении положения или ходьбе. Встали, походили — прекратилось. Значит, можно расслабиться. Настоящие схватки значительно болезненнее и ощутимее. Они повторяются периодично и усиливаются по нарастающей. Впрочем, если схватки повторяются чаще четырех раз в час, это уже требует обращения к врачу, даже если они по всем признакам похожи на тренировочные.
Утиная походка. Поскольку в третьем триместре ребенок постепенно опускается в тазовую часть, тазовые кости женщины расширяются, раздвигаются, становятся более пластичными. Как следствие — меняется осанка, изменяется походка. Женщина становится менее устойчивой и легко может упасть. Поэтому, во-первых, забудьте на время о каблуках, а во-вторых, на прогулки теперь выходите только в сопровождении кого-то из близких. Если вы быстро устаете, не отходите далеко от дома. Но совсем от прогулок отказываться нельзя. Вам надо дышать свежим воздухом и поддерживать мышцы в тонусе.
На протяжении всей беременности у женщины могут появляться растяжки. Даже если вы применяете самые новомодные кремы, гарантировать на сто процентов их эффект невозможно. Многих это очень расстраивает. Что же делать? Думаю, правильнее всего заранее настроиться на то, что такое может произойти, успокоиться и сказать самой себе: «Ребенок того стоит».
Недержание мочи — частое явление на последних месяцах. Оно бывает вызвано сильным давлением плода на мочевой пузырь. Это не страшно, но, разумеется, довольно неудобно. Обычно недержание проходит на второй-третий месяц после родов, но некоторые женщины живут с этой проблемой еще довольно долго — все зависит от того, как много времени требуется организму для восстановления. Чтобы не переживать по этому поводу и не бояться попасть в неловкое положение, просто подстрахуйтесь. Заметили, что при резких вздохах, чихании, кашле, смехе ваш мочевой пузырь не справляется с нагрузкой — начинайте пользоваться обычными женскими прокладками.
Бессонница. Особенно сильно она мучает на девятом месяце. Тому есть несколько причин: тревога, частые позывы к мочеиспусканию. Сам сон в этот период становится поверхностным, потому что женщина подсознательно находится в повышенной боевой готовности — в любой момент встать и поехать в роддом.
Засыпая, ложитесь на левый бок. Желательно при этом подкладывать под живот специальную подушку для беременных. Кстати, эта подушка пригодится вам и после родов как подушка-утешалка для новорожденного. Пропитавшаяся вашим запахом, она будет успокаивать его, когда вас не будет рядом: мама ушла, а ее запах остался.
Гемолитический и негемолитический стрептококк в мазке
Гемолитический стрептококк – это форма стрептококков, вызывающая лизис компонентов крови (гемолиз). Чаще всего происходит гемолиз эритроцитов, что приводит к нарушению соотношения между количеством эритроцитов и гемоглобина, способствует выходу свободного гемоглобина в кровь. Приводит к развитию анемии. Часто выделяются при менингите, эндокардите, сепсисе. Выделение проводят на кровяном агаре, в результате чего происходит разрушение агара. Источником является больной человек, носитель. Путь передачи – аэрогенный, контактный.
Негемолитический стрептококк это разновидность которая не вызывает гемолиза крови. Эта форма становится основой инфекционных заболеваний, в том числе, болезней дыхательной системы, урогенитального тракта. Лечится при помощи антибиотикотерапии.