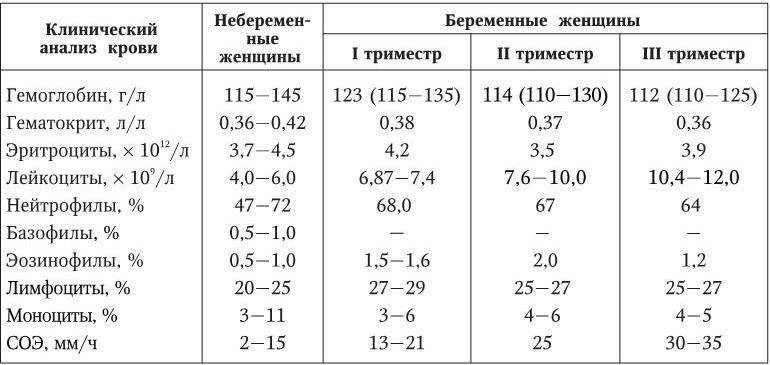
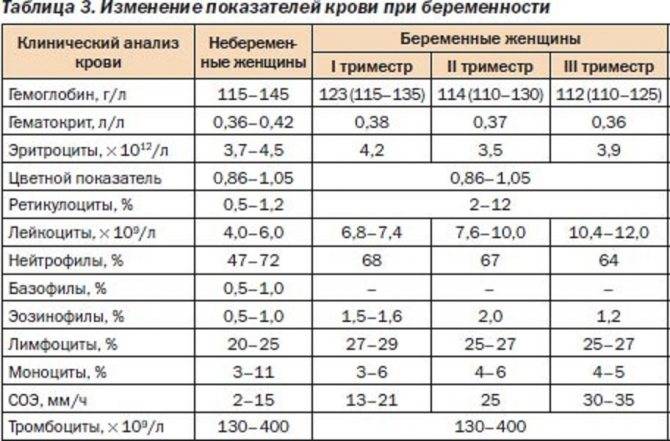
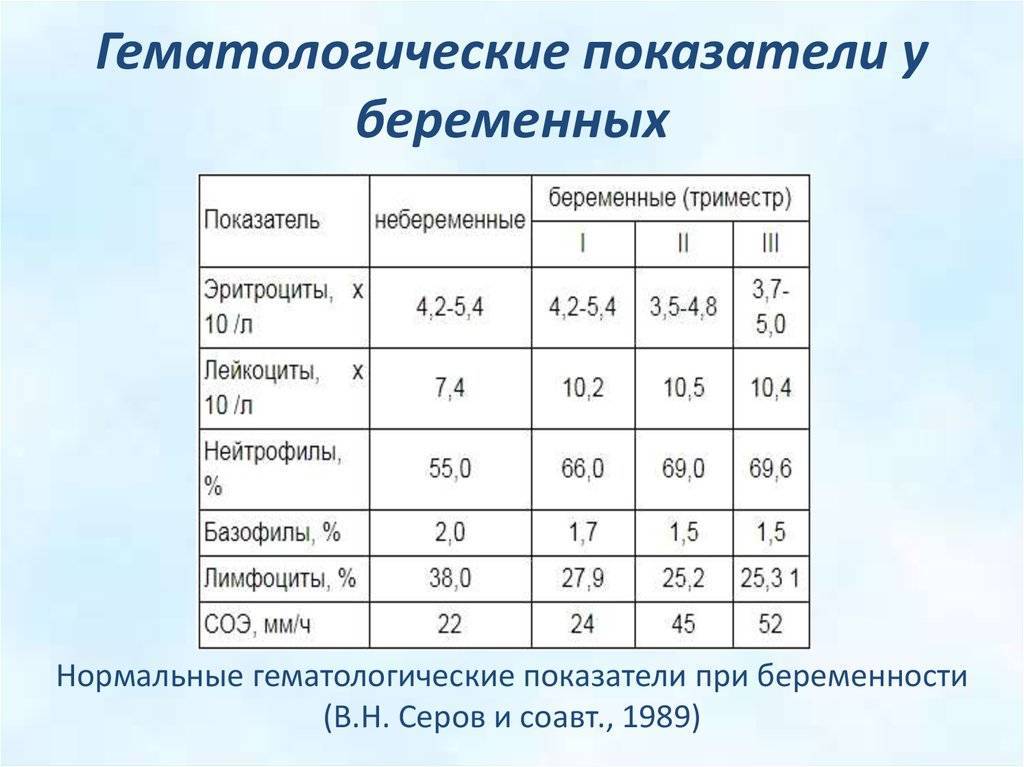
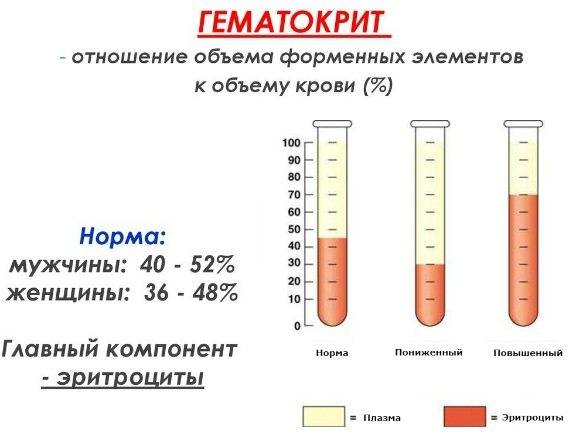
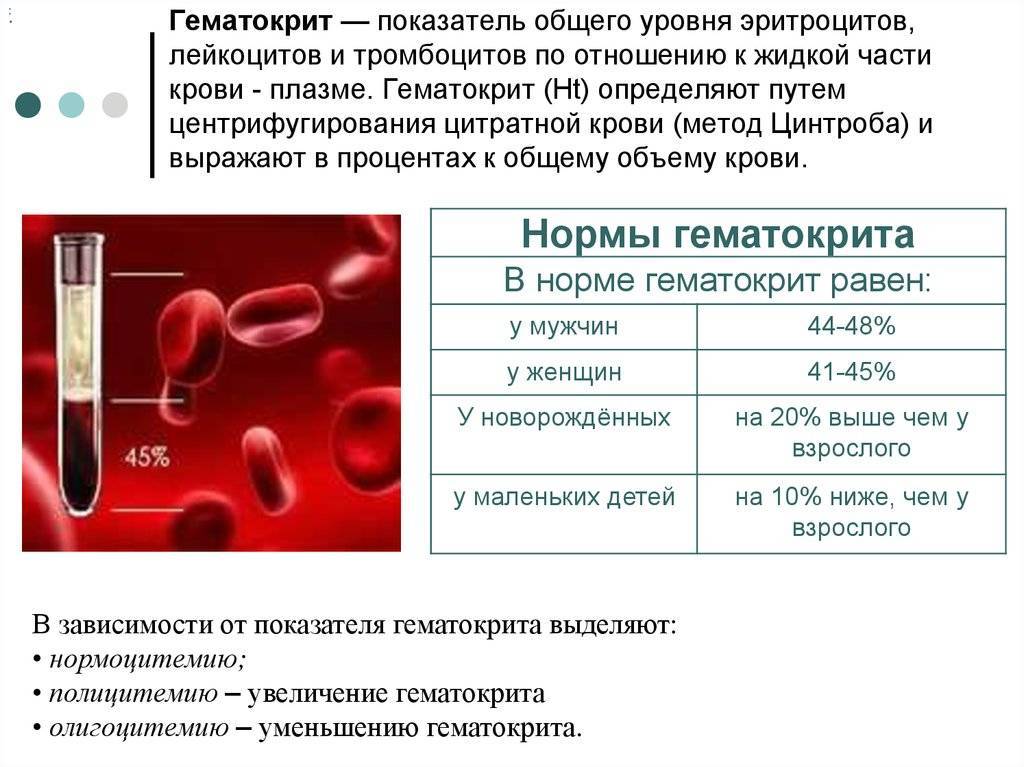
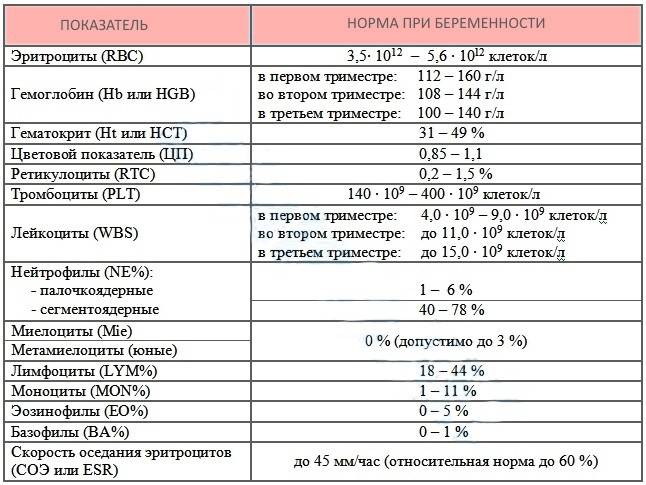
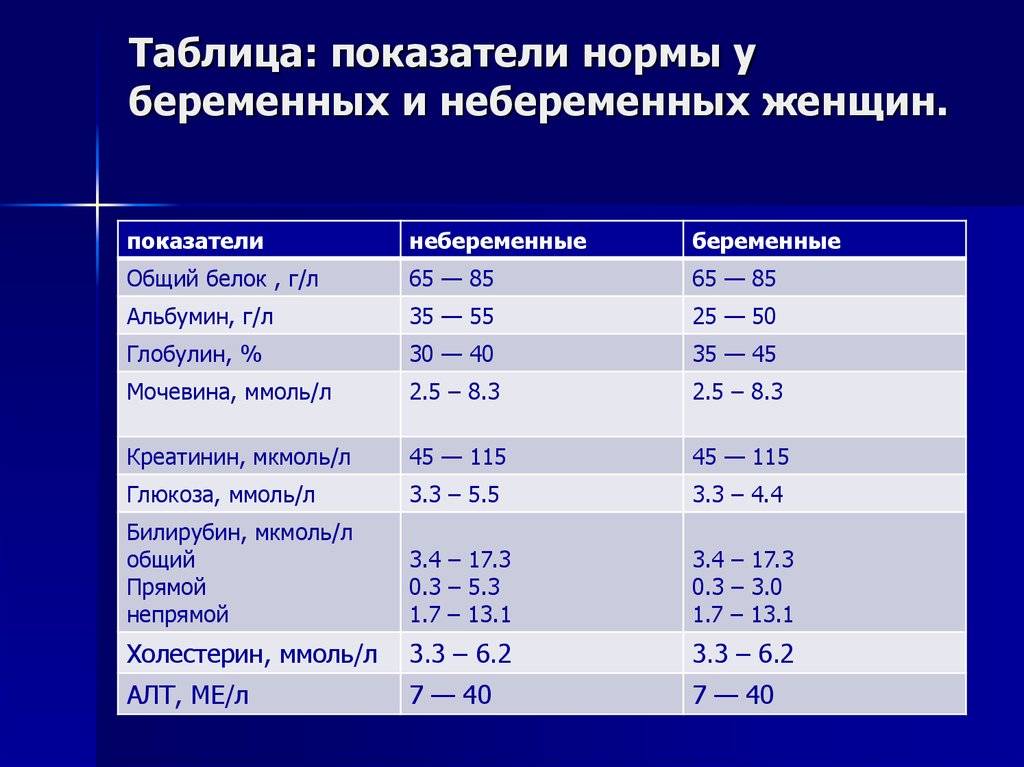
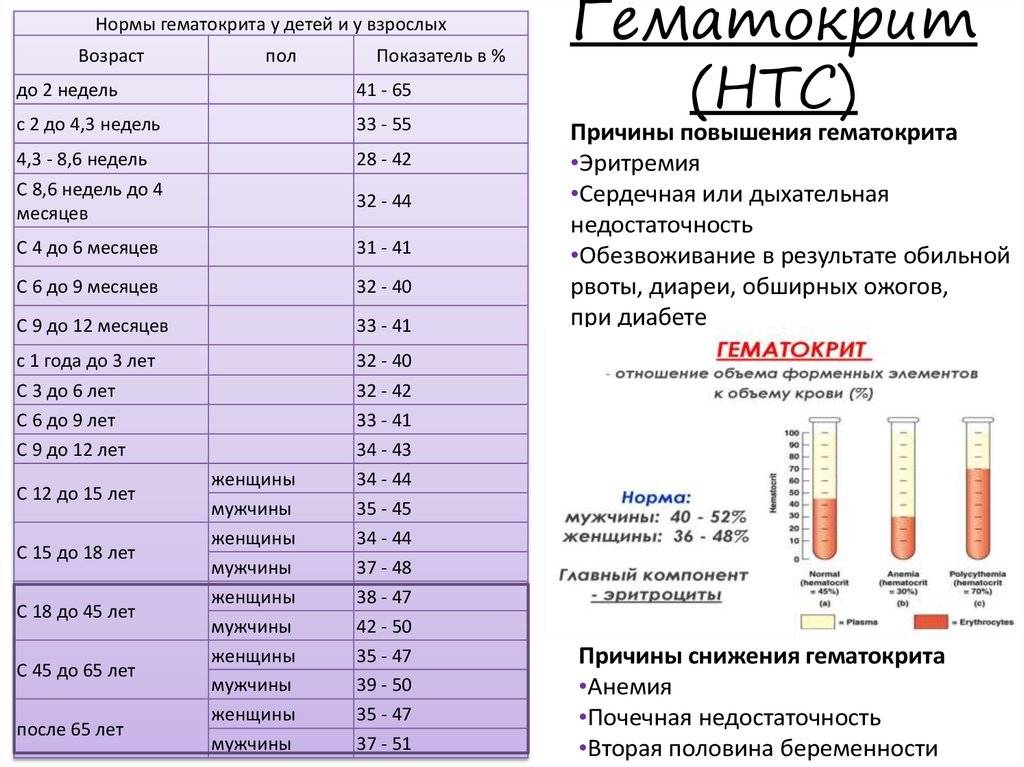
Изменения в организме мамы
Возрастающий объем циркулирующей крови в вашем организме дает розовый оттенок коже.
Размер вашей матки сейчас приблизительно равен размеру футбольного мяча. При УЗИ плода в 25 недель беременности кроме структур ребенка оценивается мышца матки, ее однородность. Если у вас было кесарво сечение или другие операции на матке, при УЗИ плода в 25 недель беременности изучается состояние рубца на матке. Далее рубец динамически наблюдается вплоть до родов. Истончение рубца на матке до 2 мм расценивается как угрожающий разрыву матки признак. В таких случаях сокращения матки при родах или тренировочные схватки могут привести к частичному расхождению рубца – состоянию крайне опасному как для плода так и для женщины. Все беременные с рубцом на матке относятся к группе риска и должны тщательно следить за своими ощущениями. При возникновении болей по ходу шва следует немедленно обратится к доктору!
Вы можете чувствовать повышенную чувствительность глаз к яркому свету, сухость глаз. Вам помогут избавиться от этого капли «искусственная слеза».
Вам необходимо знать об опасности преждевременных родов, ребенок еще совсем не готов жить самостоятельно! Обратитесь к врачу при следующих симптомах:
- Сокращения матки каждые 10 минут и чаще с болью или без нее
- Ноющая боль внизу живота как при месячных.
- Чувство давления в тазу.
- Ноющие боли в пояснице.
- Спазмы в животе с диареей или без нее.
Вы так же продолжаете испытывать проблемы с пищеварением. Изжога обусловлена тем, что под влиянием гормонов беременности моторика желудочно-кишечного тракта хуже, клапан, запирающий вход в желудок, расслаблен. Именно поэтому желудочный сок забрасывается обратно в пищевод, вызывая ненавистное припекание, особенно в положении лежа. Это называется гастро-эзофагеальный рефлюкс, или изжога. Старайтесь не есть перед сном, избегайте острую и жирную пищу, вам будет намного легче!
Часто в этот период дает о себе знать геморрой – расширение вен прямой кишки. Это связано с затрудненным оттоком венозной крови в связи с растущей маткой, склонностью к запорам. При появлении симптомов геморроя сообщите об этом вашему доктору. Симптомы геморроя:
- Боль в заднем проходе.
- Кровянистые выделения из заднего прохода связанные или не связанные с актом дефекации.
- Выбухание геморроидальных узлов.
- Зуд в области прямой кишки.
При беременности важно во время начать лечение геморроя. Есть препараты, применение которых допустимо при беременности при условии врачебного контроля
Упражнения Кегеля помогут сохранить мышцы тазового дня в полном порядке, подготовят промежность к родам, будут профилактировать появление геморроя.
На приеме у акушера-гинеколога вам расскажут, как их выполнить правильно.
читайте далее: 26 неделя беременности
Мы вполняем все виды узи-диагностики:
3D и 4D узи при беременности
Данные фетометрии в различных сроках
Узи-диагностика синдрома Дауна и других хромосомных аномалий
Оценка правильного развития плода по УЗИ
Гидротубация (эхогидротубация): исследование проходимости маточных труб (ультразвуковая гистеросальпингоскопия)
Трансвагинальное
Яичников
Матки
Молочных желез
Дуплексное сканирование
Сосудов головного мозга
Сосудов шеи (дуплексное ангиосканирование магистральных артерий головы)
Вен нижних конечностей
Трансректальное (трузи): предстательной железы
Мошонки (яичек)
Сосудов полового члена
Аппендицит
Брюшной полости
Желчного пузыря
Желудка
Кишечника
Мочевого пузыря
Мягких тканей
Поджелудочной железы
Печени
Почек
Суставов
Щитовидной железы
Эхокардиография (узи сердца)
Варикоз: УЗИ-диагностика варикозного расширения вен
Гипертония: УЗИ-диагностика гипертонии
Тромбоз: УЗИ-диагностика тромбоза вен
Узи диагностика хронического панкреатита
при камнях в почках
при холецистите
Медицинские офисы KDLmed
- КЛИНИКА 1
- КЛИНИКА 2
- КЛИНИКА 3
АДРЕС:г. Пятигорск, проспект 40 лет Октября, 62/3
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 18:00
сб 7:30 – 14:00 / вс 8:30 – 13:00
Взятие крови: пн-сб 7:30 – 12:00
вс 8:30 – 12:00
Взятие мазка: пн-пт 7:30 – 16:00
сб 7:30 – 13:30 / вс 8:30 – 12:00
ТЕЛЕФОН:(8793) 330-640
+7 (928) 225-26-74
АДРЕС:г. Пятигорск, проспект 40 лет Октября, 14
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 18:00
сб 7:30 – 14:00 / вс 8:30 – 13:00
Взятие крови: пн-сб 7:30 – 12:00
вс 8:30 – 12:00
Взятие мазка: пн-пт 7:30 – 16:00
сб 7:30 – 13:30 / вс 8:30 – 12:00
ТЕЛЕФОН:(8793) 327-327
+7 (938) 302-23-86
АДРЕС:г. Пятигорск, ул. Адмиральского, 6А
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 18:00
сб 7:30 – 14:00
Взятие крови: пн-сб 7:30 – 12:00
Взятие мазка: пн-пт 7:30 – 16:00
сб 7:30 – 13:30
ТЕЛЕФОН:(8793) 98-13-00
+7 (928) 363-81-28
АДРЕС:г. Ставрополь, ул. Ленина, 301
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 15:00
сб 7:30 – 14:00 / вс 8:30 – 13:00
ТЕЛЕФОН:(8652) 35-00-01
+7 (938) 316-82-52
- КЛИНИКА 1
- КЛИНИКА 2
АДРЕС:г. Невинномысск, ул. Гагарина, 19
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 16:00
сб 7:30 – 15:00
вс 8:30 – 14:00
ТЕЛЕФОН:(86554) 7-08-18
+7 (928) 303-82-18
АДРЕС:г.Невинномысск, ул. Гагарина, 60
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 16:00
сб 7:30 – 13:00
ТЕЛЕФОН:8 (86554) 6-08-81
8 (938) 347-42-17
АДРЕС:г. Нефтекумск, 1-й микрорайон, ул. Дзержинского, 7
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 18:00
сб 7:30 – 13:00
ТЕЛЕФОН:(86558) 4-43-83
+7 (928) 825-13-43
АДРЕС:г. Буденновск, пр. Энтузиастов, 11-Б
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 18:00
сб 7:30 – 13:00
вс 8:30 – 13:00
ТЕЛЕФОН:(86559) 5-55-95
+7 (938) 302-23-89
АДРЕС:г. Зеленокумск, ул. Гоголя, д.83
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 18:00
сб 7:30 – 13:00
вс 8:30 – 13:00
ТЕЛЕФОН:(86552) 6-62-14
+7 (938) 302-23-90
АДРЕС:г. Минеральные Воды, ул. Горская, 61, 13/14
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 16:00
сб 7:30 – 16:00 / вс 8:30 – 15:00
ТЕЛЕФОН:(87922) 6-59-29
+7 (938) 302-23-88
- КЛИНИКА 1
- КЛИНИКА 2
АДРЕС:г. Ессентуки, ул. Володарского, 32
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 16:00
сб 7:30 – 14:30 / вс 8:30 – 13:00
ТЕЛЕФОН:(87934) 6-62-22
+7 (938) 316-82-51
АДРЕС:г.Ессентуки, ул.Октябрьская 459 а
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 15:00
сб 7:30 – 14:30
ТЕЛЕФОН:(87934) 99-2-10
+7 (938) 300-75-28
АДРЕС:г. Георгиевск, ул. Ленина, 123/1
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 16:00
сб 7:30 – 14:00 / вс 8:30 – 13:00
ТЕЛЕФОН:(87951) 50-9-50
+7 (938) 302-23-87
АДРЕС:г. Благодарный, ул. Первомайская, 38
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 15:00
сб 7:30 – 13:00
ТЕЛЕФОН:(86549) 24-0-24
+7 (928) 363-81-37
АДРЕС:г. Светлоград, ул. Пушкина, 19 (Центр, Собор)
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 15:00
сб 7:30 – 13:00
ТЕЛЕФОН:(86547) 40-1-40
+7 (928) 363-81-41
АДРЕС:с. Донское, ул. 19 Съезда ВЛКСМ, 4 А
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 16:00
сб 7:30 – 13:00
ТЕЛЕФОН:(86546) 34-330
+7 (928) 363-81-25
АДРЕС:г. Новоалександровск, ул. Гагарина, 271 (пересечение с ул. Пушкина)
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 18:00
сб 7:30 – 13:00
ТЕЛЕФОН:8(86544) 5-46-44
+7 (928) 363-81-45
АДРЕС:с. Александровское, ул. Гагарина, 24
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 15:00
сб 7:30 – 13:00
ТЕЛЕФОН:(86557) 2-13-00
+7 (928) 363-81-35
АДРЕС:с. Кочубеевское, ул. Братская, 98 (ТЦ «ЦУМ»)
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 13:00
сб 7:30 – 13:00
вс 8:30 – 13:00
ТЕЛЕФОН:(86550) 500-22
+7 (928) 363-81-42
АДРЕС:г. Железноводск, ул. Ленина, 127
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 17.30
сб 7:30 – 13:00
ТЕЛЕФОН:(87932) 32-8-26
+7 (928) 363-81-30
АДРЕС:с. Арзгир, ул. Кирова, 21 (Рынок)
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 14:00
сб 7:30 – 13:00
ТЕЛЕФОН:(86560) 31-0-41
+7 (928) 363-81-44
АДРЕС:г.Ипатово, ул. Ленинградская, 54
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 18:00
сб 7:30 – 13:00
ТЕЛЕФОН:8 (86542) 5-85-15
8 (938) 347-42-16
АДРЕС:ст. Ессентукская, ул. Павлова, 17
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 16:00
сб 7:30 – 14:30
ТЕЛЕФОН:8 (87961) 6-61-00
8 (938) 347-42-18
АДРЕС:ст. Курская, ул. Калинина, д. 188
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 18:00
сб 7:30 – 13:00
ТЕЛЕФОН:8(87964) 5-40-10
8(938) 347-43-29
- Пятигорск
- Ставрополь
- Невинномысск
- Нефтекумск
- Буденновск
- Зеленокумск
- Минеральные Воды
- Ессентуки
- Георгиевск
- Благодарный
- Светлоград
- Донское
- Новоалександровск
- Александровское
- Кочубеевское
- Железноводск
- Арзгир
- Ипатово
- Ессентукская
- Курская
Сроки проведения УЗИ
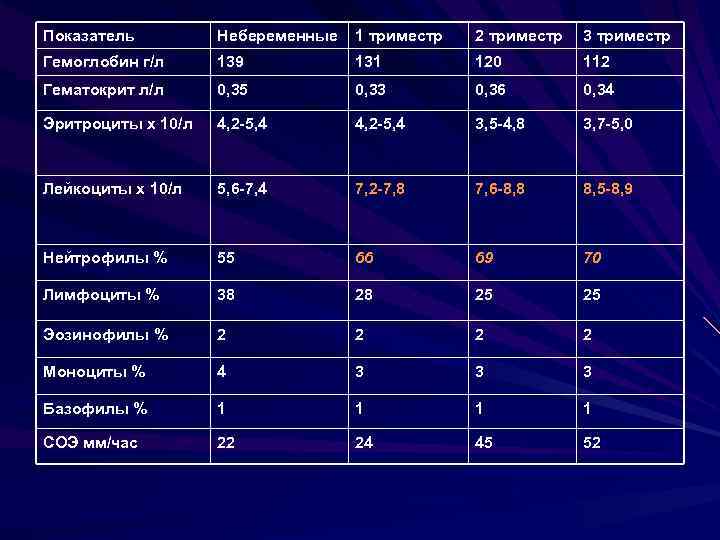
Первое УЗИ проводится на сроке от 3 недель и представляет собой знакомое всем женщинам трансвагинальное исследование (с использованием влагалищного датчика). Это обследование позволяет подтвердить беременность, установить количество плодов и проследить за сердцебиением эмбриона.
Для комплексной оценки здоровья организма будущей мамы и ребёнка применяется скрининговое обследование, включающее в себя анализ крови на гормоны и экспертное скрининговое УЗИ.
Плановое скрининговое УЗИ беременных проводится 3 раза (согласно приказу Министерства Здравоохранения России от 1.11.2012 г. «Об утверждении Порядка оказания медицинской помощи по профилю «Акушерство и гинекология»»), по одному исследованию в каждом триместре.
- УЗИ 1 скрининг – срок 11-14 недель;
- УЗИ 2 скрининг – срок 18-21 неделя;
- УЗИ 3 скрининг – срок 30-34 недель.
Однако не стоит пугаться, если ваш акушер – гинеколог назначает дополнительные исследования, так как при наличии определенных показаний, количество УЗИ может увеличиться для отслеживания динамики развития плода.
Теперь давайте подробнее остановимся на том, какую именно информацию дает исследование в каждом триместре.
Можно ли увеличить уровень АМГ?
Реальных методов изменить уровень АМГ не существует. Потому что, как я уже говорила, основная причина снижения АМГ — уменьшение уровня преантральных фолликулов, т.е снижение фолликулярного резерва. Способов восстановить фолликулярный запас не существует. Но в разных лабораториях результат анализа может быть разным, поэтому бывают случаи, когда пересдача анализа дает женщине ложную надежду, потому что результат оказывается немного выше предыдущих значений. Но если АМГ меньше, чем 0.6, то принципиальной разницы нет — 0.1 или 0.5 нг/мл. И то, и другое — крайне низкие показатели, которые говорят о существенном снижении ресурса яичников. Поэтому, если результат АМГ менее 0.5 нг/мл, его можно не мониторить.
Ведение беременности в третьем триместре
С этой поры начинается более пристальное наблюдение за вашим здоровьем.
В период с 27-й до 30-й недели вам могут выдать первое направление на КТГ — кардиотокографию плода. Эта процедура — единственная, которая ничего не скажет о состоянии будущей мамы. Ее цель — оценить двигательную активность малыша и показать характер его сердечной деятельности. По результатам КТГ можно предположить наличие/отсутствие гипоксии (кислородного голодания).
С 30-й недели врач захочет встречаться с вами чаще — один раз в две недели.
30-ю неделю иногда называют «декретной»: вы получаете обменную карту и больничный лист для оформления декретного отпуска. Это начало нового этапа в вашей с малышом жизни. Вы переходите на более спокойный ритм и вовсю готовитесь к родам.
Для оформления обменной карты в 30 недель вы пройдете повторные лабораторные исследования крови: сдадите третий клинический и биохимический анализы, анализ на гепатит В и С, ВИЧ и реакцию Вассермана, вновь посетите терапевта и стоматолога. В третий раз за беременность будет проведен анализ на микрофлору и урогенитальные инфекции.
На сроке 30 – 34 недели вам назначат УЗИ. Врач смотрит на объем околоплодных вод, определяет предлежание плода, наблюдает за состоянием плаценты. Также вы пройдете первую допплерометрию — процедуру, которая позволяет оценить состояние кровообращения в плаценте и сосудах плода.
С 36-й недели частота посещений ведущего вашу беременность врача возрастает, и они становятся еженедельными.
В 36 – 37 недель у вас опять возьмут мазок на микрофлору и урогенитальные инфекции, вы сдадите кровь на глюкозу, свертываемость и резус-конфликт и пройдете еще одну ЭКГ.
К сроку 36 недель вы, скорее всего, уже определились с выбором роддома. Если у вас есть такая возможность, вы можете заключить контракт на роды в платном медицинском учреждении, включающий в себя наблюдение за беременностью в оставшиеся недели.
В случае планового кесарева сечения врач может назначить дату госпитализации.
Начиная с 38-й недели по состоянию шейки матки врач определяет вашу готовность к родам, а с 40-й недели по результатам этих наблюдений может назначить дополнительную допплерометрию, УЗИ и КТГ.
Малыш еще не скоро появится на свет, но уже нуждается в том, чтобы вы были внимательны к его здоровью и благополучию. Визиты к врачу, анализы, скрининги и переживания по поводу их результатов — все это требует времени, физических и эмоциональных сил. Но вы точно не пожалеете об этом, когда роды будут позади и вы увидите своего кроху — здорового и счастливого!
Норма РАРР-А
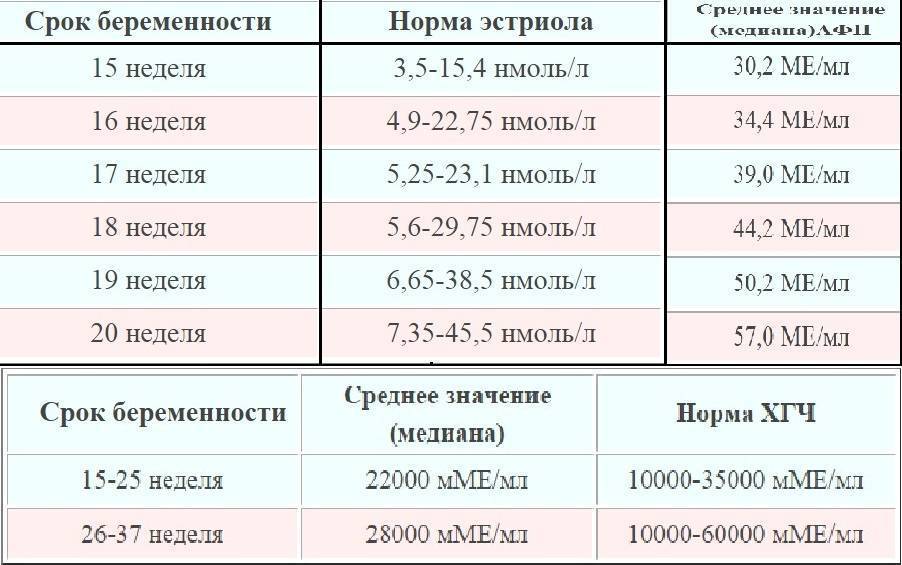
РАРР-А, или как его называют, «плазматический протеин А, ассоциированный с беременностью», это второй показатель, используемый в биохимическом скрининге первого триместра. Уровень этого протеина постоянно растет в течение беременности, а отклонения показателя могут указывать на различные заболевания у будущего ребенка.
Норма для РАРР-А в зависимости от срока беременности:
| Срок гестации, нед | HCG в нг/мл |
|---|---|
| 8-9 недель | 0,17 – 1,54 мЕД/мл, или от 0,5 до 2 МоМ |
| 9-10 недель | 0,32 – 2, 42 мЕД/мл, или от 0,5 до 2 МоМ |
| 10-11 недель | 0,46 – 3,73 мЕД/мл, или от 0,5 до 2 МоМ |
| 11-12 недель | 0,79 – 4,76 мЕД/мл, или от 0,5 до 2 МоМ |
| 12-13 недель | 1,03 – 6,01 мЕД/мл, или от 0,5 до 2 МоМ |
| 13-14 недель | 1,47 – 8,54 мЕД/мл, или от 0,5 до 2 МоМ |
Если РАРР-А не в норме:
- Если РАРР-А ниже для вашего срока беременности, или составляет менее 0,5 МоМ, то у ребенка повышен риск синдрома Дауна и синдрома Эдвардса.
- Если РАРР-А выше нормы для вашего срока беременности, либо превышает 2 МоМ, но при этом остальные показатели скрининга в норме, то нет никакого повода для беспокойства.
Исследования показали, что в группе женщин с повышенным уровнем РАРР-А во время беременности риск заболеваний у плода или осложнений беременности не выше, чем у остальных женщин с нормальным РАРР-А.
Лечение
Большое значение в лечении анемии занимает питание.
Женщине необходимо в достаточных количествах употреблять мясо. Именно из него всасывается больше железа (около 6%), тогда как из растительной пищи не более 0,2 %.
Очень важно, чтобы диета будущей мамы содержала белок, кальций и железо. Продукты, которые необходимо употреблять: рыба отварная, отварное или запеченое мясо, говяжья печень, тушеные овощи, отвар шиповника, сыр, яйца
Беременным необходим достаточный сон и регулярные прогулки на свежем воздухе.
При легкой и средней степени анемии в качестве лечения назначаются препараты железа, которые принимаются внутрь, а при тяжелой анемии в виде внутримышечных и внутривенных уколов. Лекарственные средства рекомендуется запивать водой или соком. Для наилучшего всасывания можно принимать совместно с витамином С.
В виде инъекций железо назначается при тяжелых формах анемии, когда она быстро прогрессирует, если у пациентки есть заболевания желудочно-кишечного тракта, перед оперативными вмешательствами и при непереносимости приема внутрь препарата железа. При тяжелой степени анемии лечение проводят в условиях стационара под наблюдением врача.
Лечение, как правило, длительное (около 9-10 недель). Однако самочувствие у будущей мамы улучшается гораздо быстрее. Самое главное, добившись выздоровления, не отменять терапию до трех месяцев, так как предстоят роды и грудное вскармливание, при которых анемия может вернуться.
Сбалансированное питание, здоровый образ жизни, прогулки на свежем воздухе и регулярное наблюдение у врача, которому вы доверяете, – залог вашего здоровья и гармоничного развития вашего малыша!
УЗИ в 3 триместре беременности (3 скрининг)
3 скрининг при беременности проводится на сроке 30–34 недель для оценки роста и развития плода и диагностики поздно манифестирующих ВПР.
Показатели, которые подлежат исследованию:
- предлежание плода (головное – оптимальный вариант; тазовое или поперечное может стать причиной кесарева сечения);
- фетометрия плода (вес, размер конечностей, окружность головы, строение внутренних органов и др.);
- наличие обвития пуповиной;
- плацента (локализация, структура, степень зрелости);
- оценка состояния матки и родовых путей.
В современной УЗИ диагностике существует еще 2 вида исследования, которые дают наиболее полную картину о состоянии плода:
– УЗДГ (ультразвуковая допплерография маточно – плацентарного кровотока) – при проведении оценивается кровоток в маточный артериях и артериях пуповины и СМА плода . Исследование позволяет выявить патологию плаценты (отслойку) и оценить состояние гипоксии (недостатка кислорода) плода. Проводится в 3 триместре по показаниям.
– ЭХО – КГ (УЗИ сердца плода) – исследование позволяет вовремя выявить врожденные пороки сердца малыша. Проводится во 2 триместре беременности, начиная с 20 недели. Данное УЗИ назначается так же дополнительно по показаниям.
Безопасно ли УЗИ исследование при беременности?
Исследование в стандартном двухмерном режиме абсолютно безопасно для плода и будущей мамы, его можно проводить столько раз, сколько назначит Ваш акушер – гинеколог. Вопрос лишь в сроках проведения, ведь неспроста существуют определенные недели беременности, в которые рекомендуется проходить обследование.
Таким образом, хочется отметить, что пренатальный УЗИ скрининг – важный и безопасный этап диагностики при беременности, который даст информацию о состоянии будущего малыша и поможет вовремя выявить отклонения от нормы.
Все виды УЗИ исследований вы можете пройти в нашей клинике «МедМикс Плюс» на аппарате экспертного класса Voluson (GE Heathcare США).
Общие сведения
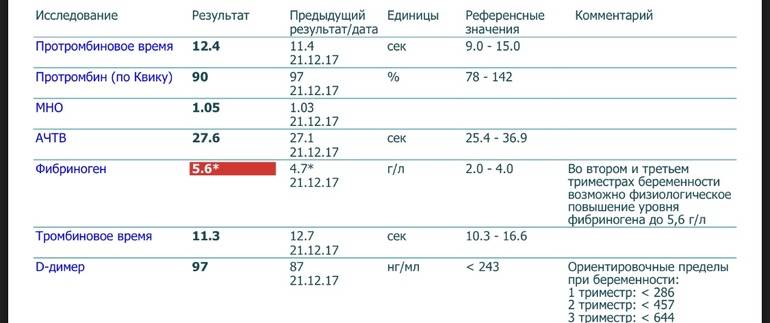
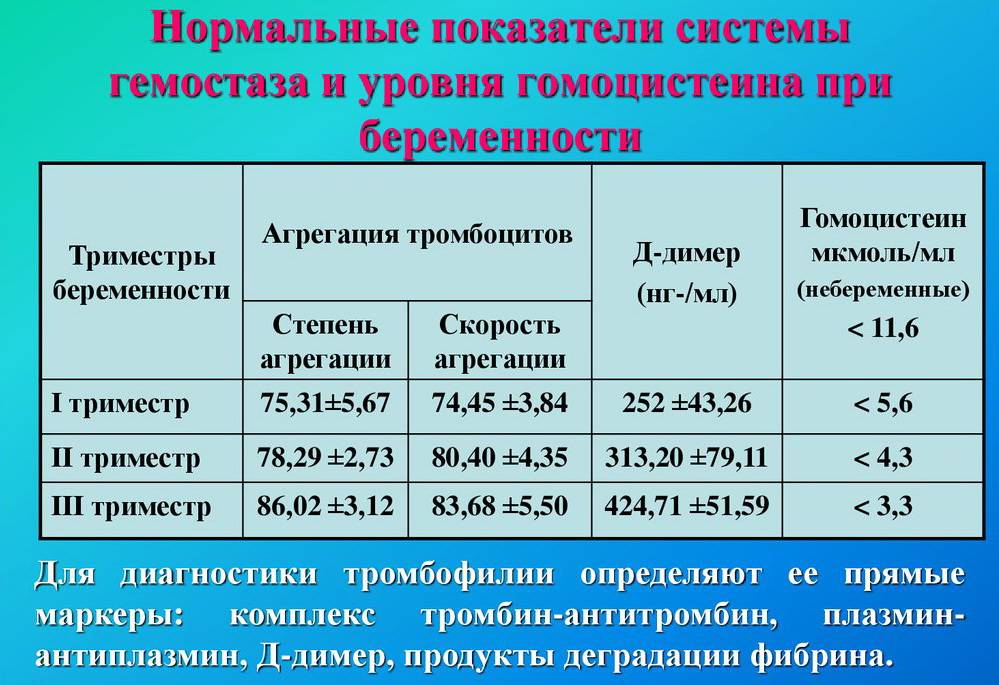
Нарушение целостности кровеносных сосудов обычно сопровождается кровотечением, для остановки которого необходим фибрин. Этот белок участвует в образовании кровяных сгустков (тромбов), а те, в свою очередь, закупоривают кровоточащие бреши.
Повышение концентрации фибрина в крови провоцирует образование большего, чем нужно, количества тромбов. Подобное состояние чревато развитием тромбоза вен и артерий. Чтобы урегулировать процесс, в организме вырабатывается специальный фермент плазмин, который растворяет излишки фибрина. Результатом этой химической реакции является D-димер. Его уровень должен быть прямо пропорционален степени интенсивности фибринолиза.
На образование D-димера могут повлиять следующие факторы:
- объем растворяемого тромба;
- период от начала заболевания до момента приема антикоагулянтов (D-димер на фоне лечения начинает снижаться);
- назначение терапии тромболитиками (D-димер повышается).
У здорового человека концентрация D-димера стабильна (не выше 243 нг/мл). Повышение значений может отражать начало коагуляции. Также патологии этого процесса возможны при ДВС-синдроме, легочной эмболии, тромбозе вен, заболеваниях сердца, массовых ожогах, серьезных хирургических вмешательствах и пр.
D-димер повышается у беременных, пожилых людей, онкопациентов, а также у лежачих больных (при продолжительной иммобилизации), а также у пациентов с высоким уровнем ревматоидного фактора при ревматоидном артрите.
Хотя D-димер является важнейшим маркером тромбоза и связанных состояний, он только недавно стал входить в комплексный анализ крови – коагулогармму. А поскольку данный тест показателен на более чем 98%, то D-димер часто определяют в отделении экстренной помощи с целью исключения тромбоэмболии (острая закупорка сосудов тромбами) у «тяжелых» больных.
В процессе интерпретации результатов исследования анализируется не только концентрация D-димера в крови, но и его динамика, что позволяет оценивать эффективность проводимой терапии, а также прогнозировать риск развития острых осложнений тромбоза.
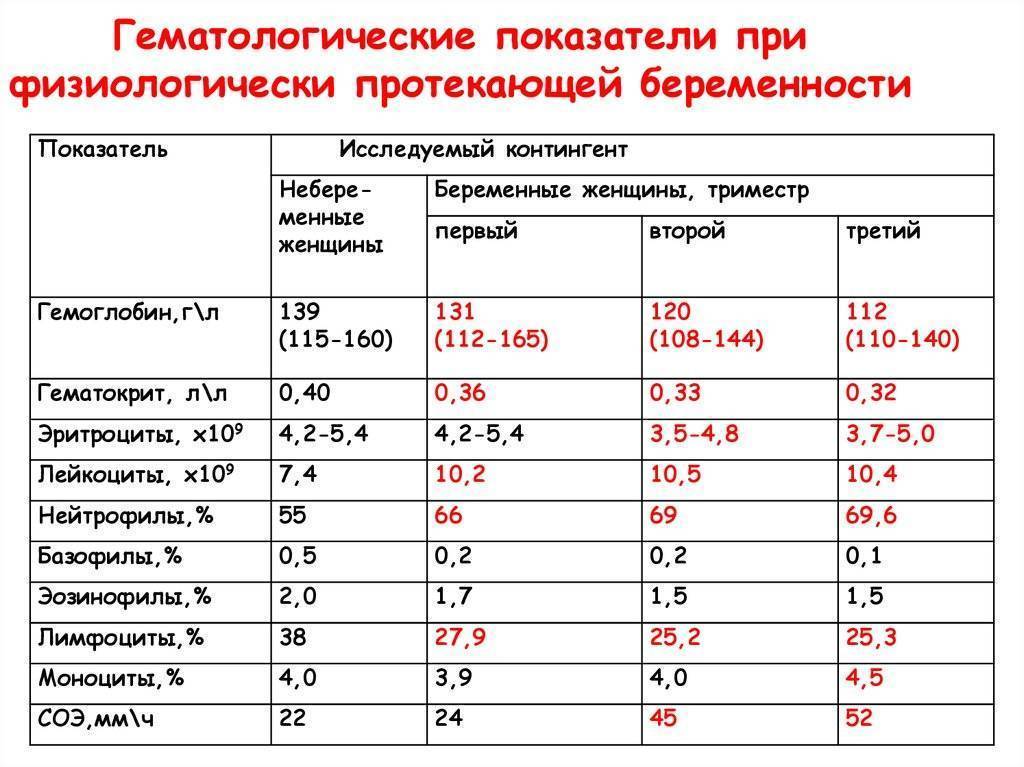
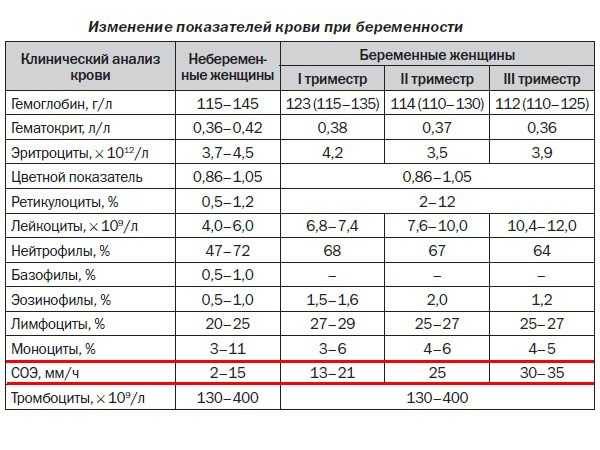
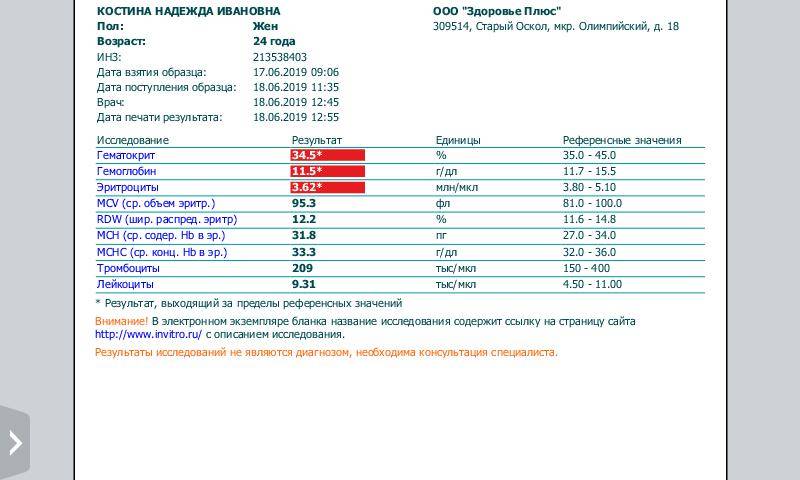
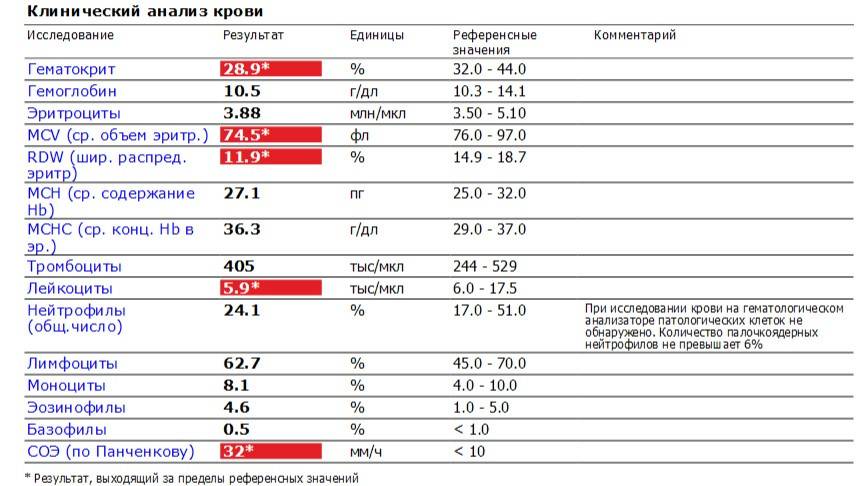
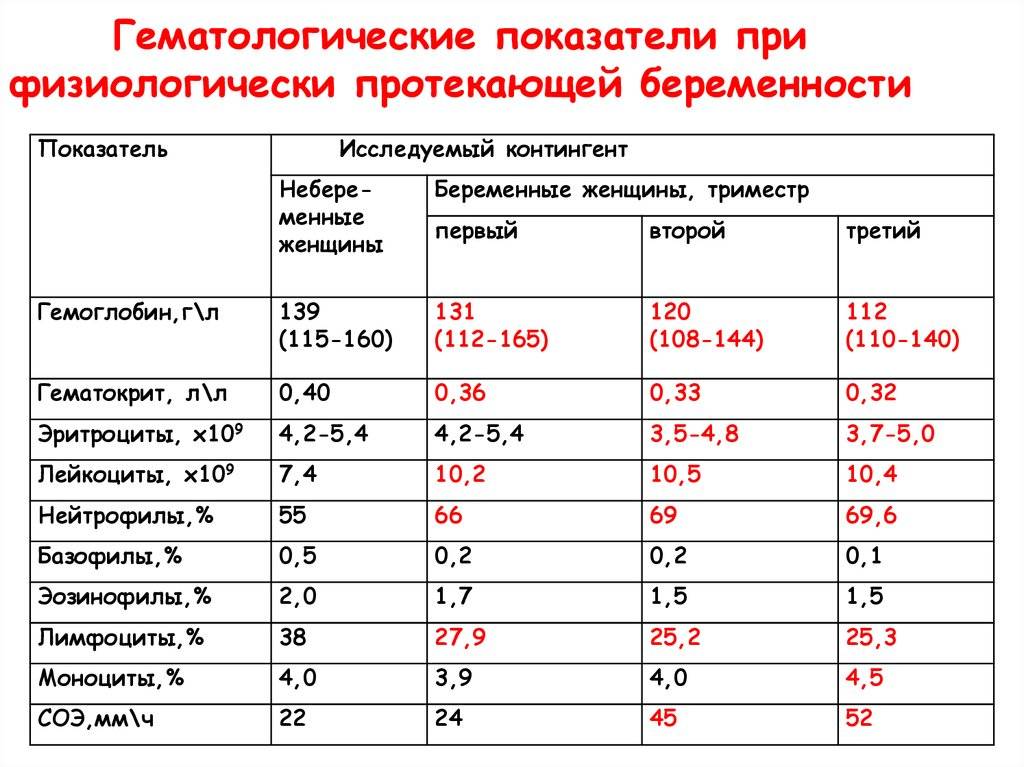
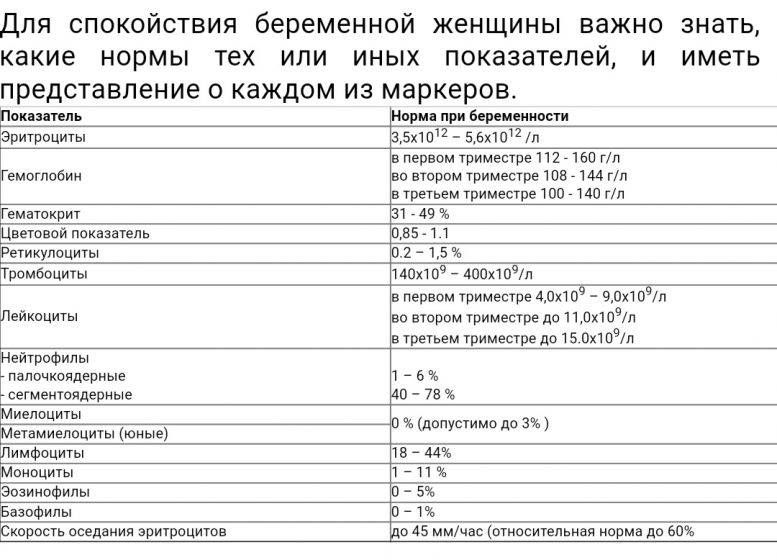
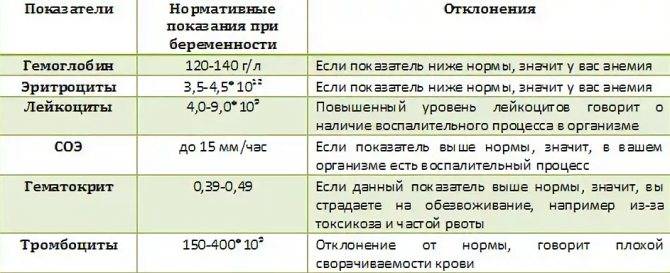
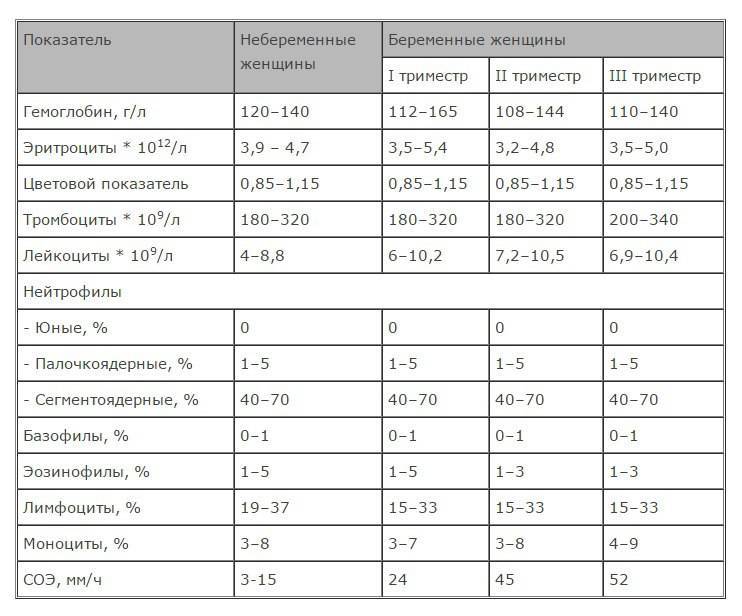
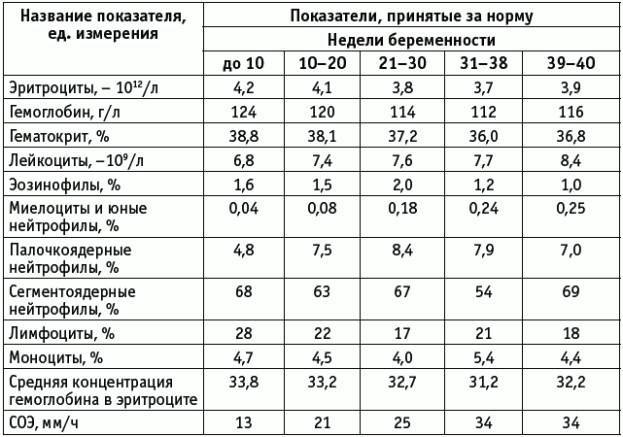
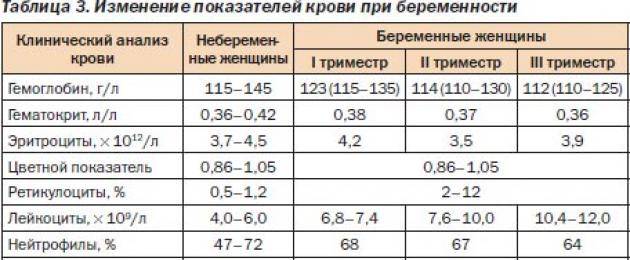
Чем опасна анемия при беременности?
Для матери заболевание опасно тем, что оно увеличивает риск преждевременных родов, преждевременной отслойки нормально расположенной плаценты, слабости родовой деятельности, внутриутробных задержек роста и развития малыша, увеличивает риск кровотечений в послеродовом периоде и риск воспалительных осложнений, снижения количества молока при лактации. Ведь железо входит в состав гемоглобина, который переносит кислород ко всем органам. Кроме того, железо участвует во многих метаболических процессах нашего организма.
Анемия способствует развитию различных осложнений беременности:
- чаще появляются токсикозы у беременных, страдающих анемией, чем у здоровых женщин;
- у 40% беременных, больных анемией диагностируется гестоз, который сопровождается отеками, белком в моче и повышенным артериальным давлением;
- у 15-42% случаются выкидыши и преждевременные роды, чаще развиваются осложнения в родах.
У малышей, мамы которых во время беременности страдали анемией, к году жизни тоже часто обнаруживают дефицит железа. Дети первого года жизни, родившиеся у женщин с анемией беременных, чаще заболевают вирусными инфекциями. У них высока вероятность развития пневмонии и различных форм аллергии (в том числе диатеза).
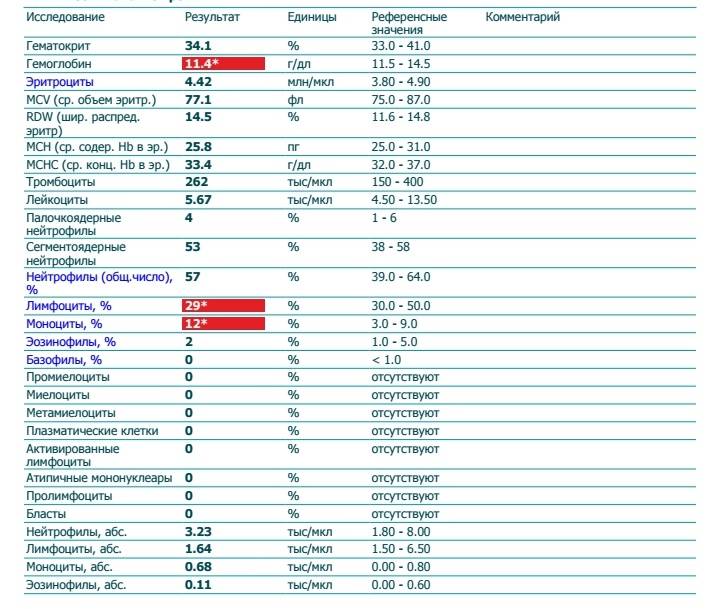
О чем свидетельствуют плазмоциты в анализах?
При нормальном состоянии здоровья пациента анализ крови не покажет плазмоцитов. Иногда такие клетки могут быть у детей, но у взрослых их быть не должно.
В противном случае врач сделает выводы о том, что в организме у больного есть определенные инфекции. Скорее всего, такой пациент не так давно перенес, либо еще не до конца вылечился от следующих заболеваний:
- Рак.
- Простуда.
- Мононуклеоз.
- Дисбактериоз.
- Аутоиммунные проблемы.
- Иные заболевания, на которые организм реагирует выработкой плазмоцитов.
В том случае, если в крови содержится одна или две клетки, волноваться не стоит. Если их больше, врач назначит грамотное лечение. Обычно назначают комплексную диагностику, чтобы более подробно определить состояние здоровья пациента и как можно быстрее назначить необходимое лечение.
Но не стоит слишком сильно переживать, так как плазматические клетки могут находиться в крови даже после обычной простуды.
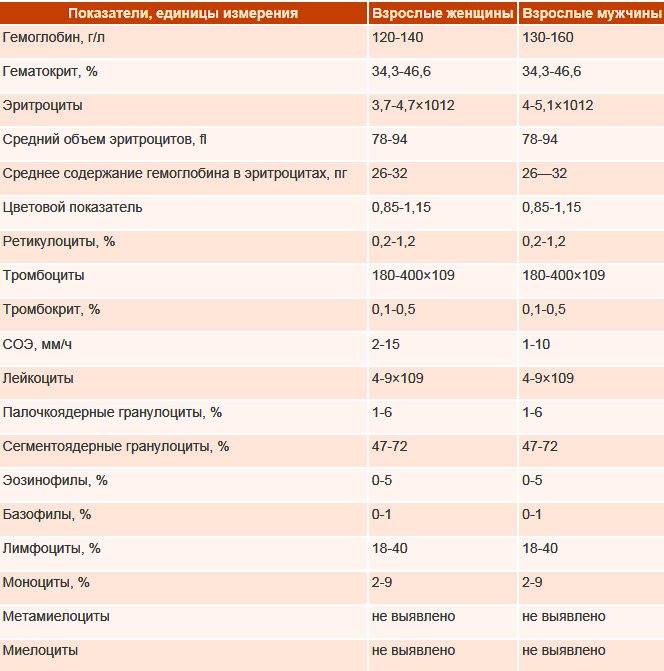
Норма плазмоцитов и как их выявить
У здорового человека плазматических клеток мало. Обычно содержится не более одной-двух плазматических клеток в крови на тысячу остальных. Именно поэтому, когда для исследования берут до двухсот клеток, часто совсем их не обнаруживают плазмоциты.
Что касается новорожденных, то для них считается нормой наличие 1-2 % таких клеток в крови.
Таким образом, врачи диагностируют только повышение количества плазмоцитов, в то время как их снижение не диагностируется, так как является нормой и не вызывает проблем со здоровьем.
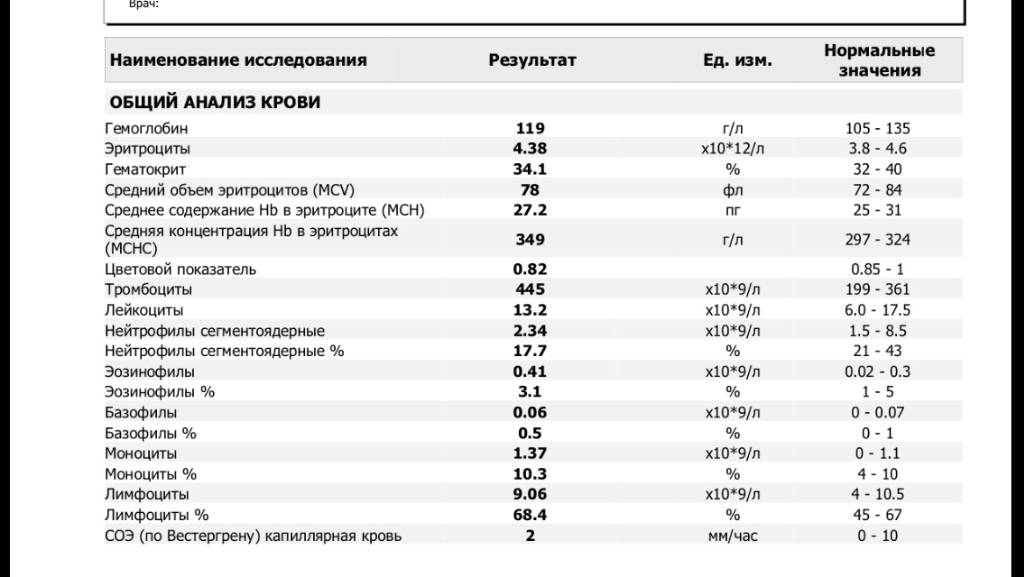
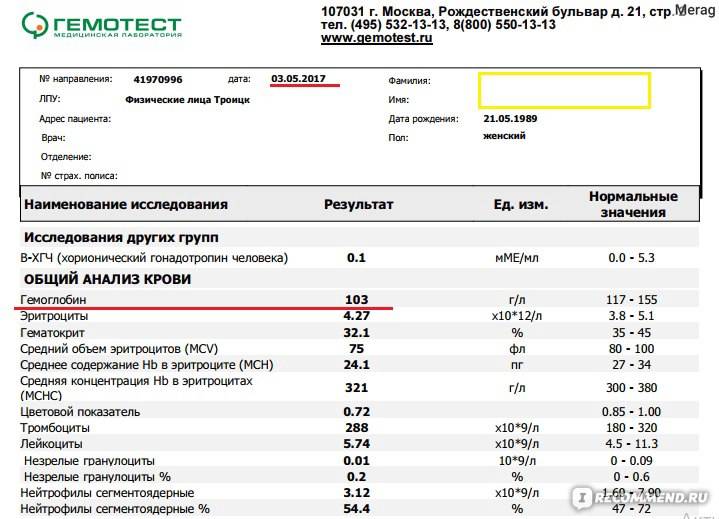
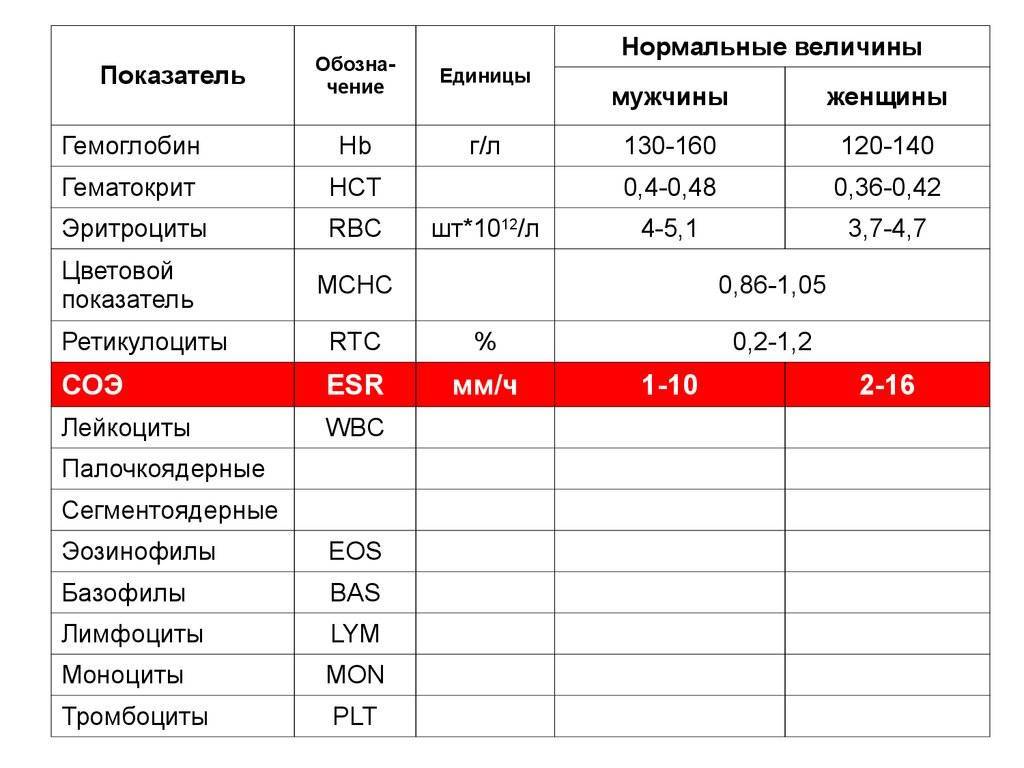
Плазматические клетки врачи выявляют во время проведения общего анализа крови. Это основной вид диагностики крови, во время которого осуществляется выявление разнообразных заболеваний крови, а также причин внезапных головокружений, резкого увеличения температуры тела и частого ощущения слабости во всем организме.
Для общего анализа кровь берут из пальца или из вены. Первый способ применяется чаще, так как он более простой и дешевый.
Пациенту не нужно особо готовиться к проведению такого анализа
Важно только прийти в больницу утром, перед этим не завтракать, чтобы анализ показал максимально правильный результат
Процесс проведения анализа
Для взятия образца врач использует скарификатор – специальный инструмент, с помощью которого можно легко уколоть палец, чаще всего безымянный.
Врач точечно прокалывает палец и из него вытекает капелька крови. После этого берется длинная тонкая колба, куда и собирают через пипетку кровь.
Далее проводятся лабораторные исследования, количество клеток подсчитывают под микроскопом, в том числе и выявляя плазматические клетки в общем анализе.
После проведения анализа и его комплексного исследования, результаты теста отдаются на руки пациенту или же передаются лечащему врачу. Он делает качественную расшифровку результатов, выясняя, все ли в норме и какое необходимо лечение, чтобы понизить количество плазмоцитов и предпринять необходимые меры по лечению того или иного заболевания, о котором они свидетельствуют.
Что касается сроков проведения анализа, то они составляют всего один день. Но если пациент выбрал для проведения анализа небольшую лабораторию, то они иногда немного затягивают с исследованием крови, а потому возможно ожидание чуть больше одного дня.
Анализ крови в зависимости от лаборатории и предпочтений больного может производиться как в клинике, в которой он проходит лечение, так и в любой лаборатории с условием, что результаты будут выданы ему на руки и переданы специалисту самостоятельно.
Чем грозит содержание плазмоцитов в крови
Как уже было отмечено, плазмоциты у здорового человека не встречаются. А потому их содержание в общем анализе крови должно насторожить врача и вызвать ряд вопросов.
Одной из основных причин появления плазмоцитов в крови является инфекция. Так что сразу после расшифровки анализа врач должен назначить комплексную диагностику организма пациента, чтобы разобраться, в чем причина аномалии.
Необходимо проверить, нет ли признаков кори, краснухи, менингита, а также лейкоза. Вовремя проведенное лечение избавит от массы проблем в дальнейшем. Особенно часто количество плазмоцитов увеличивается при инфекционном мононуклеозе, который без должного применения необходимых медицинских препаратов может повлечь за собой тяжелые последствия для больного.
Описание
Иммуногистохимическое исследование хронического эндометрита с типированием плазматических клеток (CD-138) — исследование биоптата ткани, меченого антителами, под микроскопом. Анализ выполняется для проведения дифференциальной диагностики хронического эндометрита.
ИГХ-исследования проводят после выполнения гистологического исследования.Иммуногистохимическое исследование
Вид морфологического исследования тканей, полученных в ходе биопсии, и меченых специфическими антителами. В основе метода лежит принцип взаимодействия «антиген-антитело». Ткань, в которой происходит патологический процесс, экспрессирует антигены. При нанесении на образец ткани антител, образуется комплекс антиген-антитело. Благодаря меткам, он становится доступным для визуализации. Врач-патоморфолог изучает количество клеток, окрашенных маркёром. Он определяет в исследуемой ткани локализацию клеток, гормонов и их рецепторов, ферментов, иммуноглобулинов, компонентов клеток и отдельных генов.Хронический эндометрит
Хронический эндометрит — это клинико-морфологический синдром, при котором возникают функциональные и структурные изменения слизистой полости матки вследствие повреждения клеток эндометрия инфекционным агентом. Хронический эндометрит может протекать без отсутствия клинических признаков. Он часто является причиной нарушения репродуктивной функции, вплоть до бесплодия.
По этиологическому фактору хронический эндометрит бывает специфическим (с выявлением инфекции) или неспецифическим (полимикробной ассоциации).Факторы риска развития хронического эндометрита:
- Инфекционно-воспалительный процесс в малом тазу.
- Наличие внутриматочной спирали.
- Инфекции влагалища и шейки матки.
- Бактериальный вагиноз.
- Деформации полости матки с нарушением циклического отторжения эндометрия.
- Инвазивные вмешательства в полость матки.
- Лучевая терапия в области органов малого таза.
- Раннее начало половой жизни.
- Курение.
- Употребление алкоголя.
В результате воздействия патологического фактора развивается воспалительная реакция, которая является универсальным способом защиты в организм. Про хроническом эндометрите возникает воспаление в интерстициальной ткани. Оно проявляется инфильтраций макрофагами, лимфоцитами, плазматическими клетками и фиброзом ткани. На местном уровне наблюдается активация цитокинов-медиаторов воспаления. Цитокины способствуют дополнительному привлечению в зону воспаления лимфоцитов, активации нейтрофилов и макрофагов. В результате воспаления наблюдается повреждение эпителия, нарушение его пролиферации и нормальной циклической трансформации.
«Золотой стандарт» в диагностике хронического эндометрита это гистологическое исследование.
Диагноз выставляется врачом-патоморфологом на основании изучения биоптатов эндометрия. Морфологически заболевание проявляется инфильтрацией стромы эндометрия плазматическими клетками.
В настоящее время воспалительные заболевания органов малого таза относят к аутоиммунному процессу, который протекает как самоподдерживающаяся патологическая реакция.
Иммуногистохимическое исследование определяет характер иммунологических нарушений. Анализ выявляет пациенток с аутоиммунным воспалением и аутоиммунным ответом в эндометрии, что определяет тактику их ведения.CD-138
Это маркёр плазматических клеток. Его определение показано при неполной морфологической картине хронического эндометрита.Показания к проведению ИГХ-исследования:
- бесплодие;
- хронический эндометрит;
- воспалительные процессы слизистой полости матки.
Подготовка
Подготовка определяется лечащим врачом.
Диагностическое выскабливание слизистой оболочки матки рекомендовано проводить в среднюю и позднюю фазу пролиферации — на 7–10-й день менструального цикла.
Материалом для исследования являются парафиновый блок и предметные стёкла. В случае если материалом является образец ткани в растворе формалина, дополнительно должна быть выполнена услуга изготовления стёкол.
При проведении гистологического исследования в сторонней лаборатории необходимо предоставить протокол гистологического исследования.
Интерпретация результатов
Ответ выдаётся в виде описания микропрепарата, применяемых красителей и заключения. Заключение может интерпретировать только врач, направивший на проведение исследования.