Почему появляется привычка дышать через рот?
Определить единственную причину для каждого случая сложно, но многих пациентов с такой привычкой объединяют следующие факторы:
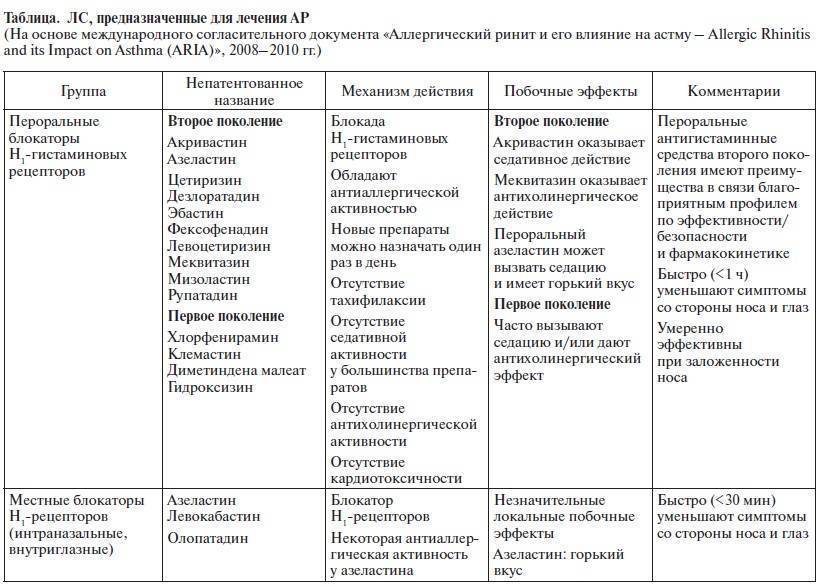
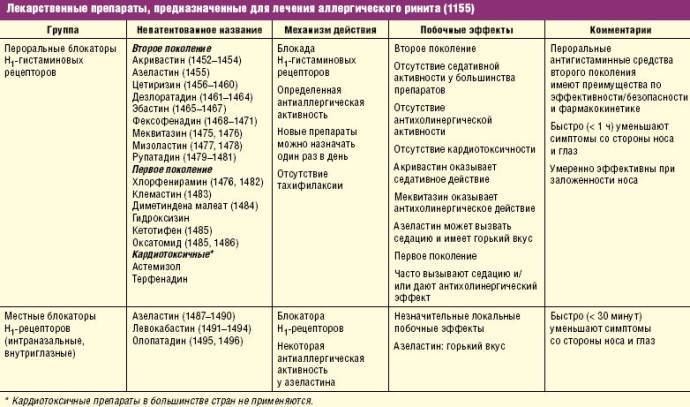
Обструкция дыхательных путей. Часто привычка открывать рот начинается с невозможности дышать через нос: аллергии, хроническая простуда или заложенность носа, увеличенные аденоиды и гланды, астма, сломанный хрящ носа и многие другие состояния затрудняют правильное дыхание, в таком случае пациент вынужден дышать через рот. Проблема в том, что после устранения причины обструкции дыхательных путей, привычка дышать через рот остается, так как в силу входят выработанные за долгое время неправильные рефлексы дыхания, глотания и речи. Здесь требуется помощь специалиста по миофункциональной терапии (комплекс специальных упражнений, тренирующих у ребенка правильное положение языка в покое, нормальное смыкание губ и носовое дыхание).
Дыхание через рот во сне
Сосание пальцев в детском возрасте. Если в детстве ребенок часто держит пальцы во рту, то мышцы рта и челюсти будут развиваться в соответствии с этой привычкой. Когда во рту находится палец или другой предмет, то губы не могут полностью сомкнутся и формируется рефлекс выталкивания языка во время глотания и речи. Даже если вы отучите ребенка сосать пальцы, это не значит, что привычка к открытому рту уйдет самостоятельно, здесь происходит то же самое что при обструкции дыхательных путей – деформируются рефлексы дыхания, глотания и речи. В таком случае необходимо обратится к специалистам по миофункциональной терапии и ортодонтии.
Короткая уздечка языка. Это врожденная особенность некоторых детей, когда уздечка не позволяет языку свободно двигаться, что влияет на процесс дыхания и развитие речи. Чаще всего этот дефект устраняется в раннем возрасте с помощью простой хирургической процедуры. Но те, кто привык к ограничениям и неправильному положению языка испытывают больше сложностей в устранении ротового дыхания. Таким людям необходима помощь специалиста, который поможет восстановить правильное дыхание с помощью специальных упражнений до и после хирургического вмешательства. По окончании курса лечения процесс правильного дыхания становится легким и естественным.
Причины врожденного стридора
Одной из главных причин появления обструкции является ларингомаляция или испираторный стридор. Эта патология характеризуется врожденной аномалией гортани, точнее ее надсвязочного аппарата. Хрипящее дыхание появляется за счет различных патологических проявлений, возникающих во время акта дыхания: западания мягкого надгортанника в просвет гортани, чрезмерного подтягивания кверху черпаловидных хрящей, врожденного укорочения черпалонадгортанной складки.
Это интересно!
Спим всю ночь=””>
Многие мамы жалуются, что детка спит очень плохо – часто просыпается, долго не может заснуть. Всему есть причины. И очень часто эти причины кроются в неправильном распорядке дня.
Другие причины:
Односторонний или двухсторонний паралич связок, возникающий как следствие родовой травмы, кровоизлияния в мозг, либо гидроцефалии, перинатальной энцефалопатии и других заболеваний.
Недоразвитие связочного аппарата новорожденных, при котором гортанные хрящи слишком пластичные и недостаточно твердые.
Неврологическая патология, из-за которой нарушается тонус мышц, в том числе и в области гортани. Голосовые связки при этом слишком напряжены и скованы, вызывая шумовой эффект при дыхании.
Кисты различных областей гортани.
Врожденные аномалии дыхательных путей. К ним относятся: слабость мышц голосовой щели, узкий просвет гортани или носовых ходов. Такие изменения могут проходить с возрастом, только в редких случаях требуется медицинская коррекция. Со временем хрящевой скелет укрепляется, сами хрящи твердеют, приводя к расширению просвета и исчезновению стридора.
Врожденные болезни.
Увеличение вилочковой, либо щитовидной железы, сдавливающих неокрепшую гортань. Чаще всего вилочковая железа не требует лечения – с возрастом она рассасывается. Исключение составляют лишь определенные случаи, когда необходимо хирургическое удаление
Увеличение щитовидной железы – тревожный симптом, на который стоит обратить внимание родителям, и проконсультироваться с детским эндокринологом, так как это может привести к последствиям в будущем: ребенок будет раздражителен, неусидчив, подвержен частым простудным заболеваниям, у него будет склонность к ожирению, диатезу и так далее. Последствия операции на трахее или интубации.
Что делать и как вести себя родителям?
Если шумное дыхание проявилось через несколько дней после рождения и выписки ребенка из роддома, то важно запомнить следующие моменты:
- Какие звуки издает малыш при дыхании?
- Какая фаза дыхания (вдох или выдох) сопровождается посторонними шумами?
- Какова громкость и высота звуков.
- Меняется ли цвет кожи?
Хотя стридор чаще не опасен для жизни и здоровья младенца, тем не менее нужно обязательно проконсультироваться с педиатром, для которого будут важны все признаки стридора, рассказанные вами. Он определит степень выраженности и опасность такого дыхания.
В большинстве случаев лечение стридора не требуется, родителям необходимо лишь поддерживать прохладную температуру в комнате. Для того чтобы воздух был свежим и чистым, нужно регулярно проветривать детскую. А для большего его увлажнения проводить каждый день влажную уборку. Оберегать малыша от простуд.
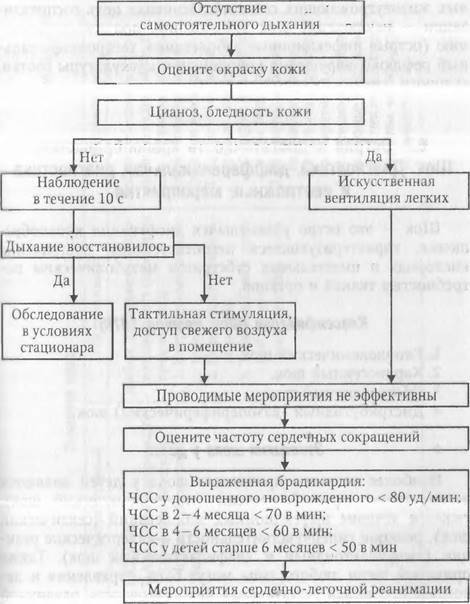
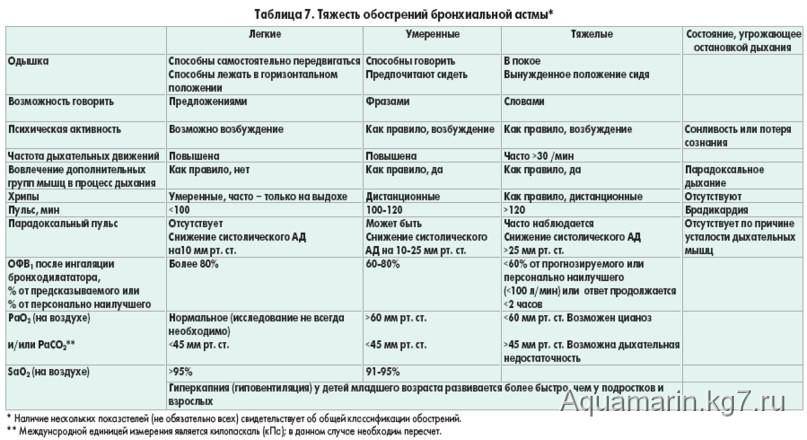
Степени ОДН:
I степень (компенсации) характеризуется отсутствием нарушения газообмена. Сознание сохранено, кожа бледная, при физической нагрузке – параорбитльный и цианоз носогубного треугольника, отмечается участие вспомогательной мускулатуры в акте дыхания. ЧД учащается на 10-30% от нормы, частота пульса в норме или увеличена, PS/ЧД=3:1.
II степень (субкомпенсации). Ребенок возбужден, физическая активность ограничена, кожные покровы бледные, параорбитльный и цианоз носогубного треугольника в покое, выражена одышка и участие в дыхании вспомогательной мускулатуры. Дыхание учащается на 30-50%, частота пульса увеличена, PS/ЧД=2,5-2:1.
III степень (декомпенсации) усугубление дыхательных расстройств ведет к полной декомпенсации на фоне тканевой гипоксии, во время которой исчезают различия между видами дыхательной недостаточности. Ведущие нарушения: смешанный метаболический и дыхательный ацидоз, неврологические изменения, недостаточность сердечно – сосудистой системы. Сознание угнетено до сопорозного, вынужденное положение больного, кожные покровы ЧД увеличивается более чем на 50%, отмечается выражена тахи- или брадикардия, отношение пульса к дыханию 2-2,5:1.
IV cтепень – гипоксемическая кома. Отношение пульса к дыханию 8-9:1. Дыхание апериодическое, “рыбье”, патологические типы дыхания.
Выбор лечебно – тактических мероприятий при ОДН определяется причиной и степенью её тяжести.
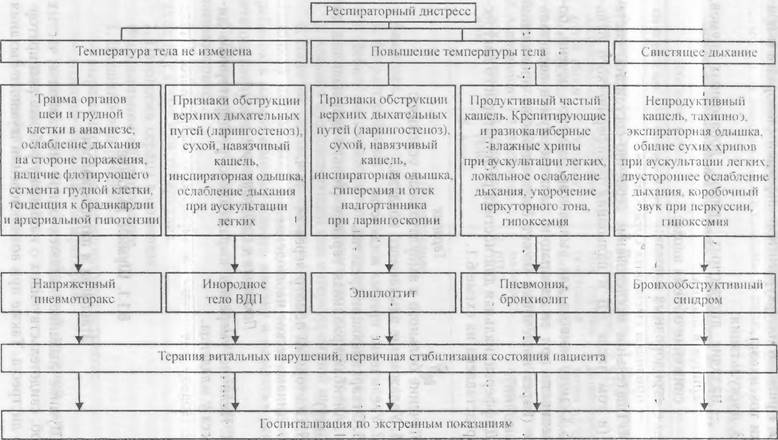
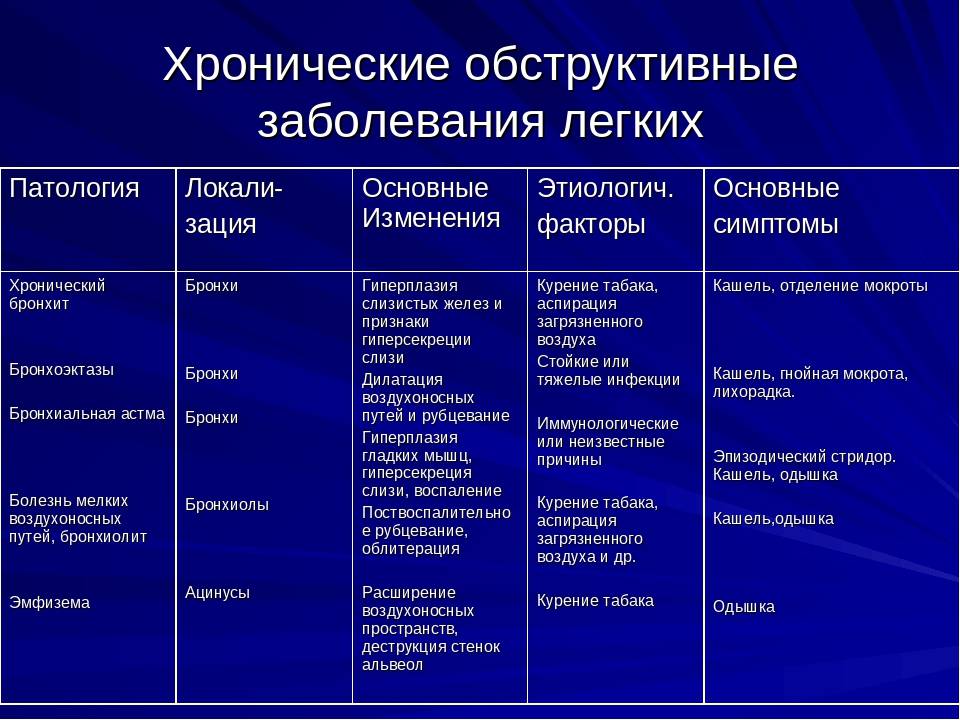
Синдром острой бронхиальной обструкции – остро возникшая экспираторная одышка с признаками усиленной работы дыхания и с различной степенью обструктивной дыхательной недостаточности.
Причины развития бронхообструктивного синдрома у детей:
- бронхиальная астма;
- обструктивный бронхит;
- бронхиолит;
- инородное тело бронхов.
Реже синдром бронхиальной обструкции возникает в связи с отёком слизистой оболочки бронхов у детей с сердечной недостаточностью и перегрузкой малого круга кровообращения при токсикозе Кишша или кардите.
предыдущая статья
Витамин D и здоровье детей
следующая статья
Основные дифференциальные показатели у детей
Средства от насморка при беременности
Применение сосудосуживающих средство в нос у женщин во время беременности крайне не желательно.
- Во-первых, заложенность в носу во время беременности часто возникает из-за гормональный перестройки в организме и нарушения регуляции тонуса сосудов. Сосудосуживающие средства усугубляют проблему, повышается риск зависимости от деконгестантов.
- Во-вторых, адренорецепторы есть и в матке. Если препарат всасывается в кровь, то может повышать тонус матки, снижать плацентарный кровоток и питание плода.
- В-третьих, после закапывания в нос вполне вероятен небольшой подъем артериального давления, что для беременных опасно, особенно перед очередным походом в консультацию.
2.Причины
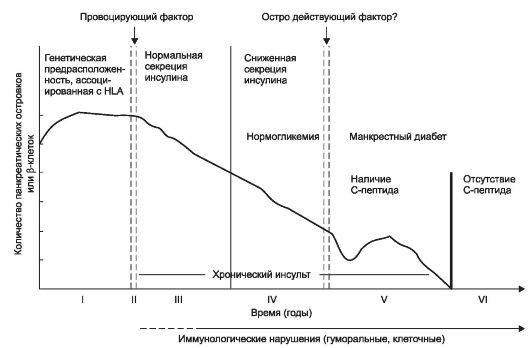
Согласно современным представлениям, врожденный стридор обусловлен генетическими причинами; вопрос о возможном влиянии вредоносных факторов на этапе гестации (вынашивания беременности) нуждается в дальнейшем изучении на обширном статистическом материале.
Слабость наружного кольца гортани (т.н. ларингомаляция, досл. «размягчение гортани») и инфантильность черпаловидных хрящей приводят к западению надгортанника и черпалонадгортанных складок слизистой оболочки в просвет воздухоносного тракта, что и является непосредственной причиной турбулентного дыхания. Нередко врожденный стридор наблюдается у недоношенных младенцев; во многих случаях ему сопутствуют другие врожденные аномалии развития.
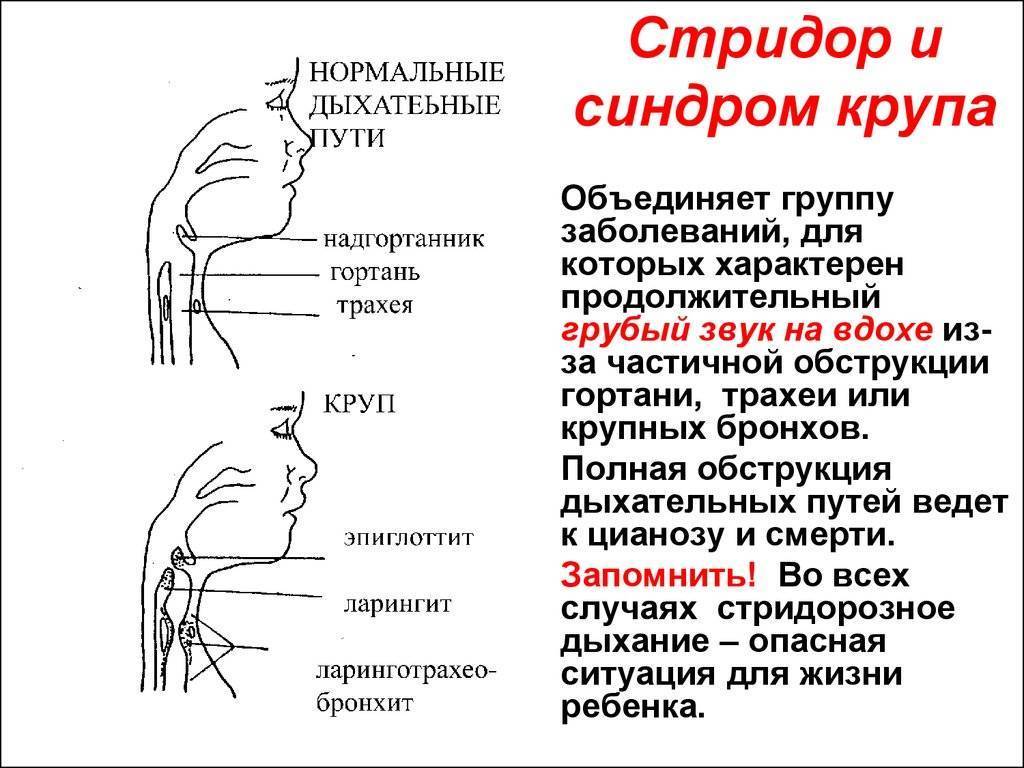
Что такое стридор
Стридором называют громкий, резкий дыхательный звук высокой тональности. Он может быть и довольно низкой тональности, при спокойном дыхании пациента, но на усиленном дыхании – он непременно имеет высокий тон, нередко напоминая кукарекание петуха.
Стридор – это симптом, а не диагноз. Он может вызываться целым рядом заболеваний или патологических состояний, от самых безобидных и самопроходящих, до жизнеугрожающих
Поэтому весьма важно выявить точную причину стридора у каждого конкретного пациента.
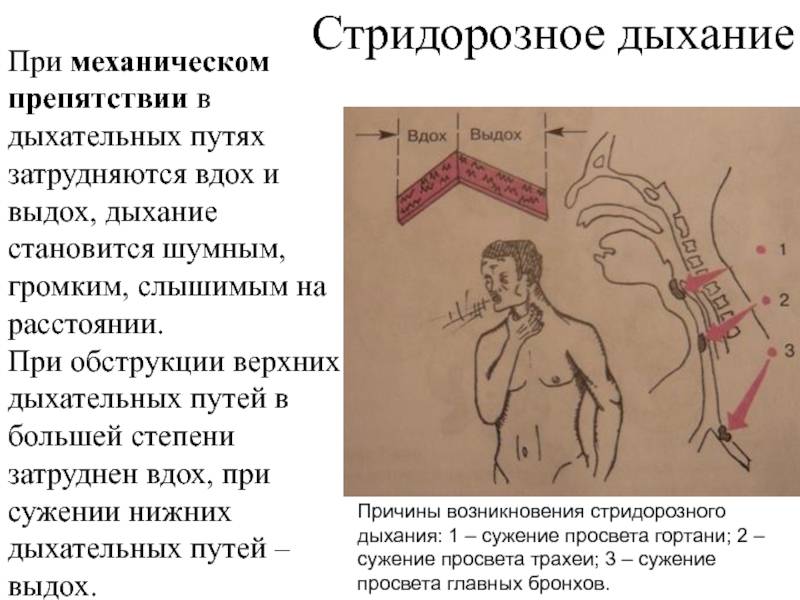
Обычно стридор слышен только на вдохе (инспираторный), и связан он с частичной обструкцией дыхательных путей (чаще всего обструкция происходит на уровне трахеи, гортани или глотки). Однако стридор может быть слышен только на выдохе (экспираторный), а может быть и двухфазным (как на вдохе, так и на выдохе)
Двухфазный стридор указывает на обструкцию на уровне голосовых связок или подскладочного пространства.
Диагностика стридора
Тщательный сбор анамнеза может дать не просто полезные, но и ключевые подсказки относительно этиологической причины стридора. Последующий осмотр может подтвердить диагноз
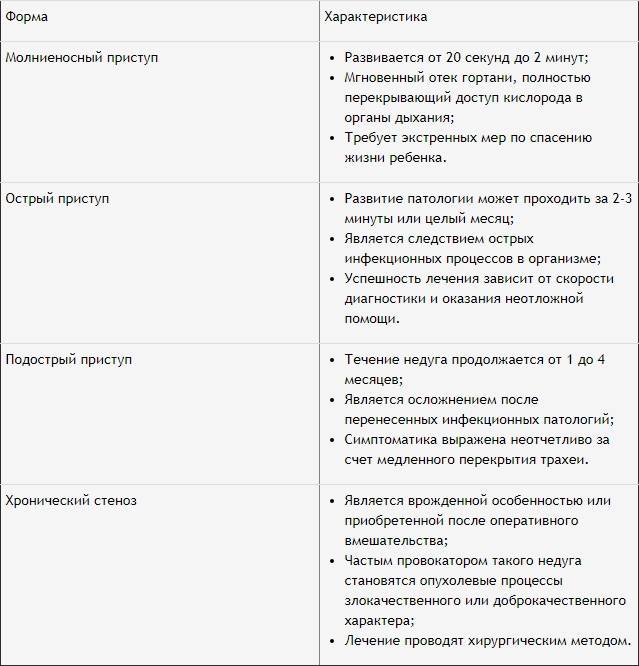
Наиболее важно учитывать возраст пациента и выяснять, является ли стридор острым или хроническим.
Анамнез у детей:
- С какого возраста начался стридор?
- Продолжительность, прогрессирование и степень тяжести стридора.
- Провоцирующие факторы (кормление, плач и т.д.).
- Зависит ли стридор от позиции тела (усиливается при лежании на правом/левом боку, при наклоне на спину или на живот.
- Наличие афонии при стридоре.
- Другие симптомы (кашель, аспирация, слюнотечение, удушье, цианоз, нарушения сна).
- Тяжесть (изменение цвета кожи, степень участия вспомогательной мускулатуры, апноэ).
- Перинатальный анамнез.
- Нервно-психическое и физическое развитие ребенка
- Прививочный анамнез.
Анамнез у взрослых:
- Обстоятельства начала стридора, его продолжительность, прогрессирование и тяжесть – все это должно быть тщательно изучено.
- Следует выяснить подробную информацию о любых травмах или хирургических вмешательствах.
Физикальный осмотр
Обращают внимание, прежде всего, на признаки поражения анатомических структур на том уровне, на котором вы подозреваете источник стридора.
Пациенты с подозрением на эпиглоттит не должны подвергаться травматичным методам осмотра.
Есть ли у пациента лихорадка и признаки интоксикации, указывающие на бактериальную инфекцию?
Выделяется ли слюна изо рта?
Каковы характеристики плача, кашля и голоса пациента?
Есть ли особенности и аномалии строения черепно-лицевой области, любые кожные гемангиомы?
Какое положение тела, какой поворот или наклон головы облегчает стридор?
Пальпация (очень тщательная):
- Нет ли крепитации или объемного образования в мягких тканях шеи, лица и груди?
- Нет ли отклонения трахеи?
Аускультация:
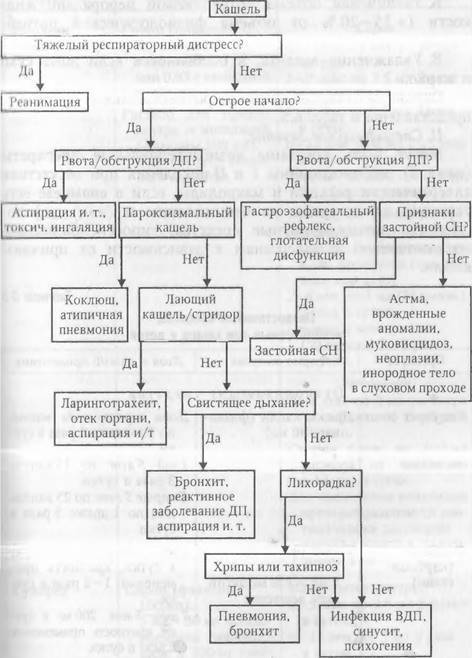
Дифференциальная диагностика
Диагноз ставится из списка причин, указанных выше
Важно предполагать диагнозы по мере убывания вероятности, в зависимости от возраста и основных характеристик стридора:
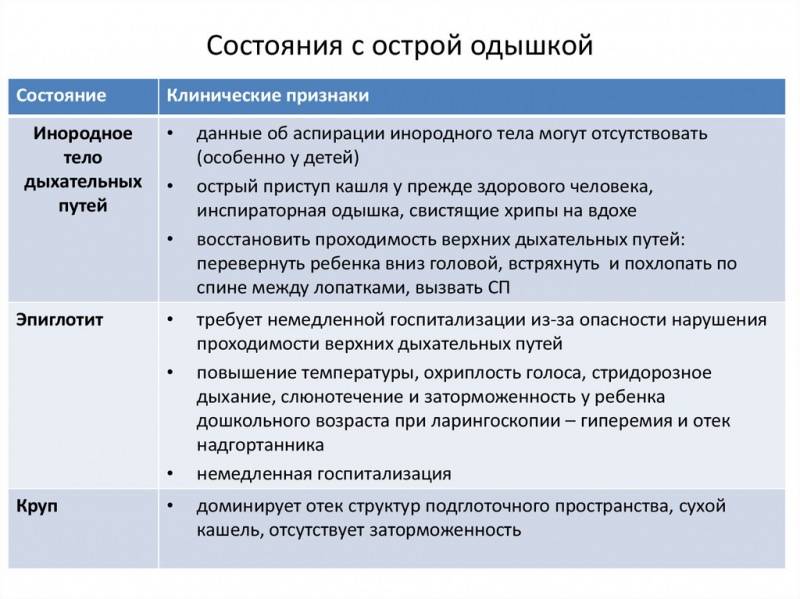
- У новорожденных детей в первую очередь следует предполагать врожденные аномалии строения дыхательных путей, паралич гортани или атрезию хоан.
- У детей младшего возраста следует исключать аспирацию инородных тел (например, мелких игрушек или арахиса), ложный круп, острый эпиглоттит, дифтерию, ожоги верхних дыхательных путей и анафилаксию.
- У взрослых следует подозревать анафилаксию, заболевания щитовидной железы, травмы и опухоли дыхательных путей. Однако следует помнить, что возможен и острый эпиглоттит, который требует незамедлительного хирургического вмешательства. Психогенный стридор бывает редко, однако его также не следует забывать при дифференциальной диагностике, особенно у молодых женщин.
Некоторые причины стридора, особенно острого, требуют незамедлительной диагностики и лечения.
Дополнительные методы обследования
Легкий стридор может вовсе не требовать никакого лечения, как например при легких самопроизвольно проходящих инфекциях верхних дыхательных путей. Необходимость проведения дополнительных методов обследования обследования диктуется клинической ситуацией, степенью тяжести общего состояния и тяжестью стридора.
При диагностике в некоторых случаях могут быть полезны:
- Пульсоксиметрия.
- Измерение газов в артериальной крови.
Визуализирующие методики:
- Обзорная рентгенография шеи и груди в прямой и боковой проекции (удобно выявлять эпиглоттит)
- Рентгенография со специальными маневрами (например, снимок груди на полном вдохе и снимок на полном выдохе – для выявления воздушных ловушек)
- Контрастные рентгенографические исследования (для выявления сдавления дыхательных путей, трахео-пищеводных свищей, желудочно-пищеводного рефлюкса и др).
- Компьютерная томография (для изучения аномальных сосудов и образований средостения)
- Магнитно-резонансная томография (например, для изучения сосудистых аномалий верхних дыхательных путей).
- Виртуальная бронхоскопия.
- Другие тесты и процедуры: исследование функции внешнего дыхания (для дифференциации экспираторных от инспираторных поражений, уточнения локализации поражения, верхних от нижних дыхательных путей); ларингоскопия и бронхоскопия и тд.
3.Симптомы и диагностика
Различают четыре степени тяжести врожденного стридора. Первая, наиболее легкая степень не сопровождается клинически значимой гипоксией и, таким образом, не требует медицинского вмешательства: наблюдается постепенная спонтанная редукция стридорозного компонента, и к 2-3-летнему возрасту дыхание полностью нормализуется.
При более выраженных формах недостаток кислорода может сказаться на физическом и умственном развитии; кроме того, врожденная аномалия гортани может обусловить тяжелые осложнения (вплоть до асфиксии и острой дыхательной недостаточности) в случае ОРВИ или детских инфекций.
Шумный, патологический призвук может слышаться на вдохе (инспираторный тип стридора), на выдохе (экспираторный) или в обеих фазах дыхательного акта. В некоторых случаях затрудняется сосание, глотание или фонация. Выраженность стридора зачастую зависит от внешних условий (температура, влажность) и/или эмоционального состояния ребенка.
Четвертая, наиболее тяжелая степень врожденного стридора несовместима с жизнью; это состояние требует немедленного начала реанимационных мероприятий по экстренному протоколу.
Диагностика осуществляется с привлечением, по мере необходимости, ряда профильных специалистов (пульмонолога, невролога, медицинского генетика и т.д.).
Врожденный стридор гортани необходимо дифференцировать от других заболеваний и патологических состояний, которые также могут проявляться шумным свистящим дыханием (напр., обструкция дыхательных путей абсцессом, инородным телом, опухолью и т.п., а также функциональная недостаточность щитовидной железы, лимфогранулематоз, врожденные пороки сердца и другие виды патологии).
Стандартом инструментального обследования в настоящее время остается рентгенография, однако для более точной оценки состояния дыхательных путей может быть показана фиброларингоскопия (эндоскопическое исследование гортани с применением тонкого гибкого ларингоскопа, что является значительно менее инвазивной процедурой по сравнению с использованием жестких конструкций). По мере необходимости, – например, при подозрении на комплексную врожденную аномалию, – назначают другие исследования (ФГДС, УЗИ, КТ и т.д.). В обязательном порядке оцениваются функции дыхания, исследуется состав крови.
Почему развивается ринит у детей?
Слизистая оболочка носа – это самая важная преграда, мешающая проникновению болезнетворных бактерий в дыхательный тракт. В здоровом состоянии слизь обволакивает возбудителей заболевания и удаляет их из носа. Но при негативных условиях, например, переохлаждении, снижении иммунитета, повышенной концентрации вредных веществ в воздухе, защитная функция слизистой оболочки страдает и может начаться воспалительный процесс.
Также снижению защитной функции слизистой способствуют следующие факторы:
- искривление носовой перегородки;
- нарушение иммунитета или заболевания иммунной системы;
- диатез;
- аденоиды и полипы;
- попадание в нос и носовые пазухи инородного тела;
- долгое использование сосудосуживающих лекарств.
Ринит может быть как самостоятельным заболеванием, так и одним из симптомов инфекций (гриппа, коклюша, кори, скарлатины, менингококка, дифтерии и т.д.). Поэтому нужен врачебный подход к его диагностике.
Эпидемиология стридора
Говоря об эпидемиологии стридора, необходимо обсуждать отдельно каждую его причину, поскольку частота встречаемости той или иной причины очень различаются между собой. В этой статье мы укажем лишь некоторые общие закономерности:
- Стридор чаще всего встречается у детей младшего возраста из-за миниатюрных размеров дыхательных путей.
- Острый стридор в детском возрасте чаще всего провоцируется инфекциями верхних дыхательных путей.
Дополнительная информация: Простуда (ОРВИ) у детей. Симптомы, диагностика, лечение.
- Хронический стридор у детей обычно связан с врожденными пороками дыхательных путей.
- Стридор у взрослых людей встречается гораздо реже, чем у детей.
- Хронический стридор у взрослых пациентов часто указывает на опасное тяжелое заболевание.