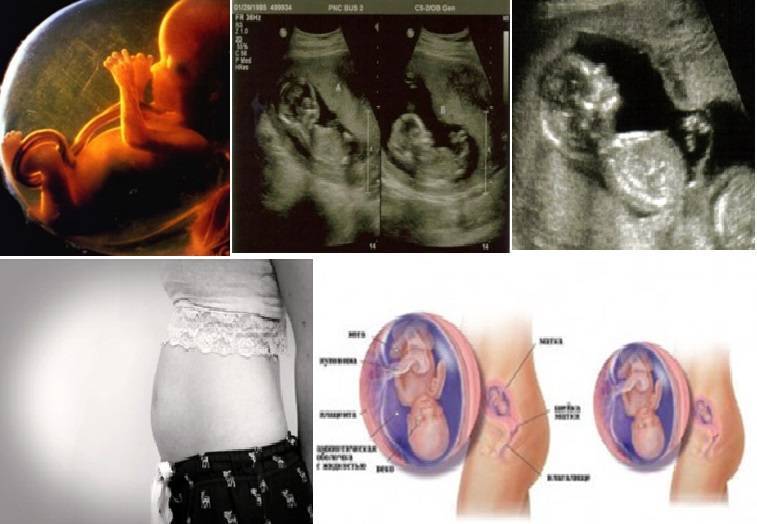
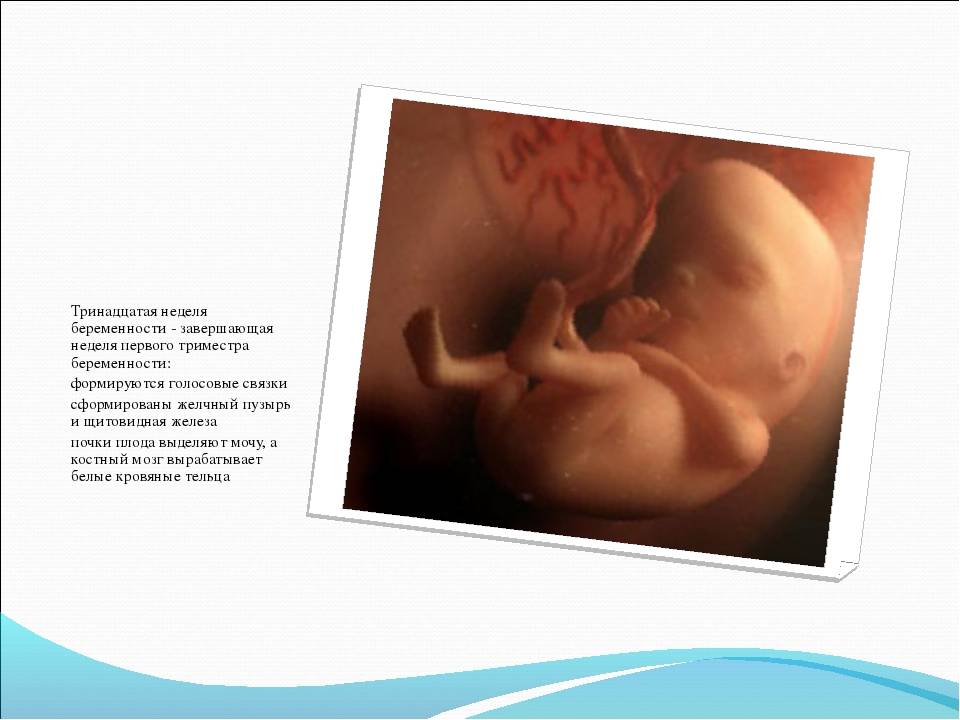
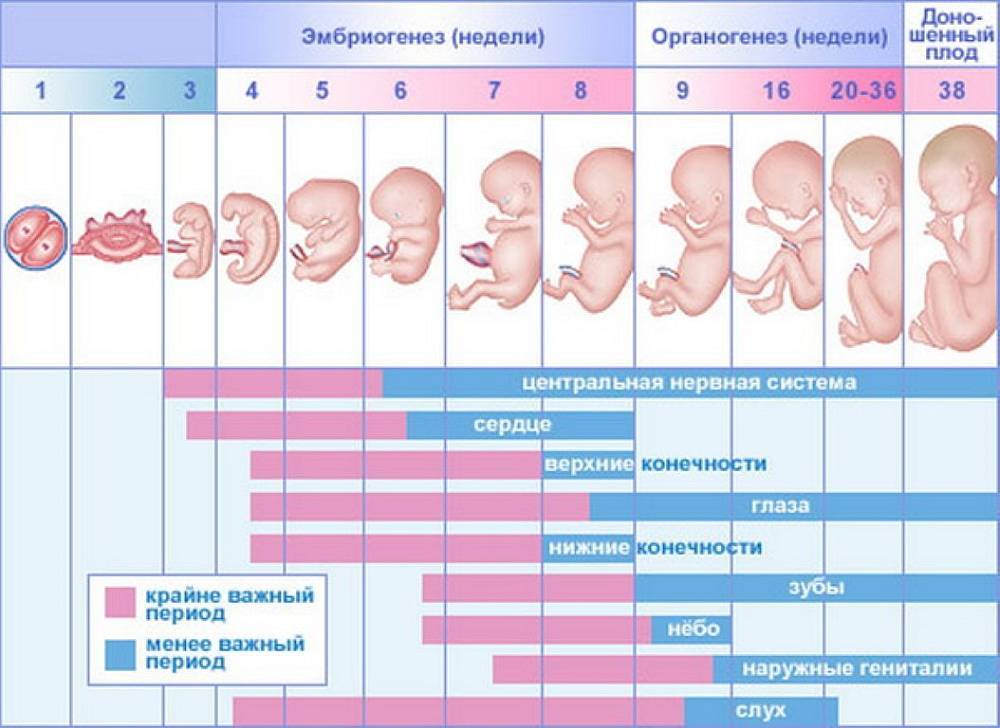
Мамино здоровье — под угрозой!
В организме будущей мамы происходят изменения, направленные на вынашивание беременности. Одновременно создаются предпосылки для развития заболеваний органов брюшной полости.
Что меняется?
Под воздействием гормонов снижается двигательная активность кишечника, протоков желчного пузыря и поджелудочной железы. Содержимое этих органов застаивается.
Несколько подавлена работа иммунной системы — необходимое условие для вынашивания беременности, чтобы мамин организм не отторгал плод.
Застой и сниженный иммунитет способствуют развитию воспаления и размножению условно-патогенных микроорганизмов (постоянно живут в нашем организме, не нанося вреда в обычных условиях).
Где таится опасность?
Вместе с внутренними органами смещается и большой сальник, призванный ограничивать воспаление в брюшной полости. Возникший воспалительный процесс может быстро распространиться на близлежащие органы. Развивается перитонит/воспаление брюшины — тонкой пленки, покрывающей все внутренние органы и стенки брюшной полости.
При смещении внутренних органов месторасположение болей может меняться по сравнению с типичными проявлениями заболеваний.
Из-за нехватки времени у докторов, либо в силу каких-то других причин определенные моменты все же остаются не до конца выясненными. Постараемся осветить некоторые вопросы, ответы на которые вас могут интересовать. |
Острый аппендицит — воспаление червеобразного отростка
Аппендикс находится в правой нижней части живота, но с увеличением срока беременности он постепенно смещается в верхние отделы живота.
Заболевание начинается с внезапной и резкой боли в животе, но затем боль становится ноющей и перемещается туда, где находится аппендикс. В положении на правом боку боль усиливается — вследствие давления беременной матки на воспаленный червеобразный отросток.
Часто боль сопровождается тошнотой и рвотой, повышением температуры тела.
При неоказании своевременной медицинской помощи развивается перитонит: температура тела нарастает, боль в животе усиливается, рвота не приносит облечения.
Холецистит — воспаление желчного пузыря
Характерны боли и чувство тяжести справа под ребром. При шевелениях плода боли могут усиливаться.
Часто возникает горечь во рту, изжога, тошнота и/или рвота, отрыжка воздухом, вздутие живота.
При остром холецистите (приступе) боли схваткообразные. Приступ может быть спровоцирован тряской во время езды или погрешностями в питании (употребление жирной, жареной и/или жирной пищи).
При хроническом холецистите боли тупые и ноющие, периодически усиливающиеся и утихающие.
Панкреатит — воспаление поджелудочной железы
Боль располагается в верхней части живота (подложечной области, правом или левом подреберье). Может быть опоясывающей, охватывая не только живот, но область спины. Нередко сопровождается тошнотой/рвотой, нарушением стула (чаще поносом).
Острый панкреатит: боль сильная, резкая схваткообразная или пульсирующая.
Хронический панкреатит: боль ноющая, усиливающаяся при погрешностях в питании.
Цистит — воспаление мочевого пузыря
Острый цистит
Боль режущая, сочетающаяся с учащенным мочеиспусканием и выделением мочи небольшими порциями. Часто возникают ложные позывы на мочеиспускание.
Хронический цистит
Боль тянущая, усиливающаяся при наполнении мочевого пузыря и достигающая наибольшей интенсивности в конце мочеиспускания. Характерна тяжесть внизу живота — прямо над лобком.
Вместе с радостным ожиданием немало беспокойства будущей маме может принести неожиданное появление кровянистых выделений из влагалища. И тогда она, не на шутку встревожившись, задает себе вопросы: не опасно ли кровотечение, бежать к доктору на прием или сразу вызвать скорую помощь? |
Пищевые отравления
Вызываются болезнетворными микроорганизмами, попадающими в организм с некачественной пищей, загрязнённой водой или через грязные руки.
Появляются тянущие или схваткообразные боли в животе, обычно располагающиеся вокруг пупка. Нередко они сопровождаются жидким стулом, тошнотой/рвотой, повышением температуры тела.
Что делать?
При любых болях в животе всегда обращаться к врачу!
Для диагностики заболеваний выполняется УЗИ внутренних органов, общие анализы крови и мочи, а также другие исследования в зависимости от беспокоящих симптомов.
Опасные ситуации с болями в животе во время беременности встречаются нечасто, но почти все они несут угрозу для мамы и малыша. Чтобы избежать беды, своевременно обращайтесь к докторам. Даже если тревога окажется ложной, дополнительная консультация не помешает. Лучше перебдеть, чем недобдеть.
педиатр, врач-ординатор детского отделения
Анализы и УЗИ
Сейчас оптимальное время для анализа на патологии плода, или первый скрининг. Он выявляет генетические аномалии в развитии. Зная о состоянии плода, женщина и медицинский персонал могут специально подготовиться к рождению особенного малыша, либо у женщины на этом сроке остается возможность прервать беременность.
Как делают скрининг на 12 неделе беременности
Женщина сдает анализ крови на гормон ХГЧ и белок РАРР-А, затем выполняется ультразвуковое исследование. Лабораторные данные и результаты УЗИ заносятся в специальную программу, которая рассчитывает риски с учетом возраста будущей мамы, количества беременностей, образа жизни (курит ли она или будущий отец), сопутствующих заболеваний.
В итоге вы получаете бланк, где в процентном соотношении указаны риски появления у плода различных хромосомных нарушений. Расшифровать данные поможет гинеколог.
Что происходит с мамой
Запомните этот момент, ведь когда бы вы еще радовались тому, что брюки застегиваются с трудом, а юбка не сходится в талии!
Как такового живота еще не видно — матка хоть и поднялась в брюшную полость, но не настолько велика, чтобы визуально обозначить беременность. Определяется лишь небольшая выпуклость в нижней части живота. И то не у всех! Будущие мамы с крепким прессом или лишним весом могут не замечать увеличения живота вплоть до 15-16 недели.
Токсикоз к этому моменту проходит у 50% женщин. Остальным придется потерпеть еще 7-14 дней. То же и с сонливостью, апатией и постоянной усталостью. Совсем скоро это неприятное состояние сменится приливом энергии.
Гормональный фон нормализовался, но прогестерон продолжает активно синтезироваться. Он стимулирует рост матки и расслабляет ее гладкую мускулатуру. Правда, действие гормона распространяется и на гладкую мускулатуру пищеварительного тракта. «Расслабленный» ЖКТ неохотно продвигает пищевой комок по тонкому и толстому кишечнику, из-за чего каловые массы уплотняются, обезвоживаются и вызывают запоры. В начале четвертого месяца гестации с этой деликатной проблемой сталкиваются даже те женщины, которые до беременности знать не знали о проблемах со стулом!
Запор и сам по себе неприятен, но он является еще и одним из спусковых крючков развития геморроя. Хорошо помогают нормализовать стул и «разбудить» обленившийся кишечник продукты с легким слабительным эффектом:
- свёкла и блюда из нее;
- сливовое пюре, чернослив и курага;
- тыквенный сок или запеченная тыква.
А вот с аптечными слабительными будьте аккуратны — никаких таблеток, сиропов и клизм без назначения врача!
У плода активно окостеневает скелет, закладываются зубы. На все это нужен кальций. Растущий плод забирает его из материнского организма практически полностью. Чтобы оставить что-то для своих зубов, ногтей, волос и костей, не забывайте принимать витаминно-минеральные комплексы и контролировать рацион.
С конца первого и до конца второго триместра молочные продукты, бобовые, орех, сельдерей и инжир должны в обязательном порядке входить в ваше ежедневное меню. Посмотрите, есть ли в составе поливитаминов магний и витамин D — компоненты, ответственные за усвоение кальция
Если их будет не хватать, даже двойные порции молочных продуктов не помогут обеспечить вас и малыша нужным количеством этого важного макроэлемента
Грудь продолжает понемногу увеличиваться в объеме. Скорей всего после 11-12 недели беременности большинство бюстгальтеров стали уже малы.
Не пытайтесь втиснуть новые объемы в старое белье. Это не только вредно, но и не эстетично.
Подберите пару новых бюстгальтеров без косточек, с широкими бретелями. Правильно подобранное белье поддержит постепенно тяжелеющие молочные железы, за что после родов и кормления они отблагодарят вас пусть и не «добеременной», но хорошей формой.
Как распознать замершую беременность?
Ирина Федюнина:
Определить замершую беременность на ранних сроках в домашних условиях — задача не из легких. Дело в том, что патология на первых порах зачастую не проявляет себя. Скорее, наоборот, женщина начинает чувствовать себя лучше — словно она и не беременна вовсе. Любые резкие перемены в самочувствии являются поводом обратиться за консультацией к специалисту, даже если до следующего планового визита еще далеко.
Последствия промедления бывают весьма плачевными для самой женщины, поскольку может начаться интоксикация и воспаление в матке.
Внепланового визита в женскую консультацию требуют следующие состояния:
- Резко пропадает токсикоз. Женщину ни с того ни с сего перестает тошнить по утрам, уходит рвота и необычные пищевые пристрастия, а запах яичницы на завтрак больше не вызывает отвращения. Возможно, вам повезло, и токсикоз отступил, не успев толком начаться. Паниковать не нужно, а вот провериться — обязательно.
- Молочные железы возвращаются к своему привычному состоянию. Грудь снова становится мягкой, болезненные ощущения и нагрубание уходят.
- Беспокоят тянущие боли внизу живота как перед или во время менструации, на белье появляются скудные мажущие выделения, чаще коричневого цвета. Этот симптом требует незамедлительного осмотра гинеколога и, возможно, госпитализации, поскольку может свидетельствовать не только о замирании плода, но и о начале самопроизвольного выкидыша, который в некоторых случаях можно предотвратить, если вовремя обратиться за медицинской помощью.
- Слабость и апатия, жар, озноб могут свидетельствовать о начавшейся интоксикации. Как правило, это возникает через три-четыре недели после замирания плода.
- Врач предупреждает, что если внутриутробная гибель плода происходит во втором или третьем триместре, то наиболее тревожным признаком считается прекращение шевелений.
Врач ставит диагноз «замершая беременность» на основании инструментальных и лабораторных методов диагностики. Акушер-гинеколог в обязательном порядке отслеживает показатель уровня B-ХГЧ в динамике, а также проводит ультразвуковое исследование, чтобы сделать вывод о наличии либо отсутствии сердцебиения плода и сопоставить его реальные размеры с предполагаемым сроком беременности.
Очень важно ответственно отнестись к выбору клиники и врача, который будет проводить УЗИ и выдавать окончательное заключение. Всегда есть вероятность врачебной ошибки, например, из-за несовершенного и устаревшего оборудования
Кроме того, иногда сердцебиение не прослушивается из-за неправильного определения срока беременности. Поэтому, прежде чем решиться на прерывание по медицинским показаниям, рекомендуется все как следует перепроверить и пройти обследование еще раз, желательно через несколько дней, чтобы иметь возможность наблюдать динамику.
pixabay.com  / falco
Развитие эмбриона после пересадки
Перенос эмбриона осуществляется, как правило, на 5-6 день – при достижении им стадии бластоцисты. В этот период он наиболее приспособлен к имплантации, что повышает шансы на успешное наступление беременности. После трансфера эмбрион проходит следующее развитие:
- В 1 день зародыш выходит из бластоцисты, его клетки разделяются на внутренние (трофобласт), из которых формируется плацента, и наружные, что станут основой для развития органов;
- На 2 сутки эмбрион начинает вживляться в эндометрий матки и закрепляться в нем, при этом слизистая также претерпевает изменения – в частности, увеличивается концентрация кровеносных сосудов, изменяется структура тканей;
- В течение 3-5 дней ворсинки трофобласта погружаются в эндометрий, откуда эмбрион получает питательные вещества, кислород, а также куда выводит продукты своей жизнедеятельности;
- На 6-й день после трансфера эмбрион выделяет фермент, растворяющий эндометрий для еще большего углубления в него, при этом пространство между ворсинами трофобласта заполняется кровью, которая может (но не обязательно) выделяться у пациентки;
- На 7-10 день эмбрион окончательно имплантируется в эндометрий матки, покрывается эпителием, что запускает процесс формирования плаценты, продуцирующий собственный ХГЧ пациентки.
Именно синтез собственного хорионического гонадотропина человека – основной показатель успешной имплантации эмбриона. По истечении 10 дней после переноса врач берет у пациентки на анализы кровь и мочу для установки уровня ХГЧ, а также проводит ультразвуковое обследование матки на наличие плодного яйца.
Что чувствует мама на 13 неделе беременности?
К этому сроку беременности утреннее недомогание стихает, и женщина начинает чувствовать себя более энергичной, активной. Тем не менее, если мать вынашивает близнецов или тройню, тогда утреннее недомогание может сохраняться. Есть и некоторые другие симптомы, которые возможны на 13 неделе беременности.
- К концу первого триместра обычно исчезает тошнота и недомогание, поэтому появляется энергия, уменьшается сонливость и недомогание.
- Возникает тяга к определенным продуктам или отвращение к ним из-за гормональных колебаний. Женщина может непреодолимо хотеть определенные продукты и полностью отказываться от ранее любимых блюд.
- Возможно вздутие живота, бурление или запоры, так как гормон прогестерон расслабляет стенки пищеварительного тракта, из-за чего тормозится процесс пищеварения. Застой пищи в кишечнике приводит к ощущению тяжести, а также может вызывать скопление газов и вздутие живота.
- Головокружение, вызванное снижением артериального давления, поскольку к плоду и плаценте перекачивается все больше крови.
- Гормональные изменения увеличивают объем выделений из влагалища или слизи, которая препятствует проникновению бактерий в матку.
- Желание посещать туалет, чтобы помочиться, постепенно увеличивается из-за гормональных изменений.
- Вероятно снижение обоняния и отвращение к определенным запахам, также из-за изменения гормонального фона.
Медицинское наблюдение
Если вы уже встали на учет в женскую консультацию, то к 12 – 13-й неделе беременности должен быть проведен первый пренатальный скрининг. Если же по каким-либо причинам этого не сделано, нужно срочно пройти обследование, которое включает в себя:
- Ультразвуковое исследование плода;
- Анализ на свободный b-ХГЧ;
- Анализ на РАРР-А, или протеин А.
С помощью скрининга оценивается степень риска дефектов нервной трубки, а также хромосомных аномалий, с которыми связаны такие заболевания, как синдром Эдвардса и синдром Дауна.
УЗИ на 13-й неделе беременности покажет очертания и размеры малыша, его шевеление. Кроме того, с помощью ультразвукового исследования доктор сможет оценить состояние матки, предлежание и место прикрепления плаценты, установить приблизительный срок родов.
Также на этапе 13 недель беременности необходимо сделать клинический анализ крови и общий анализ мочи. По их результатам оценивается риск развития анемии, воспалительных и эндокринных заболеваний.
Самочувствие мамы
Как уже говорилось выше, окружающим заподозрить со стороны, что женщина находится на восьмой неделе беременности, практически невозможно, хотя особо бдительные и внимательные друзья и коллеги все же могут отметить некоторые перемены — например, будущая мама чаще отлучается в туалет и временами страдает от внезапных приступов плохого самочувствия и настроения.
Кроме того, Мария Викторовна рассказывает, что для данного периода характерны некоторые изменения эмоционального фона, поскольку женщина, как правило, психологически настраивается на роль будущей мамы. Даже в тех случаях, когда незапланированная беременность стала неожиданностью, к этому сроку первое потрясение от радостного известия отступает, уступая место совершенно иным чувствам — осознанию того, что внутри растет маленькая жизнь, за которую нужно нести ответственность не только после рождения, но и все последующие месяцы. Тем не менее настроение по-прежнему может оставаться нестабильным, доставляя ей самой и окружающим неудобства от излишней впечатлительности, раздражительности и плаксивости, свойственных некоторым беременным.
Несмотря на то, что живот пока незаметен, некоторые перемены во внешности все же происходят. Уже на столь раннем сроке грудь под воздействием стремительно меняющегося гормонального фона начинает готовиться к последующему грудному вскармливанию, и многие женщины замечают, что привычное белье немного жмет, поскольку молочные железы увеличиваются в размерах и становятся более чувствительными.
Впрочем, для большинства такие перемены во внешнем виде — к лучшему. Чего не скажешь о верном спутнике довольно большого процента беременностей (но, к счастью, не всех) — токсикозе. Излишняя восприимчивость к запахам, неприятие прежде любимых ароматов и вкусов, приступы тошноты, порой сопровождающиеся рвотой, повышенное слюноотделение — все эти неприятные симптомы порой сопровождают будущую маму на протяжении всего первого триместра. Мария Прохорова успокаивает, что токсикоз в легкой форме не представляет угрозы ни для мамы, ни для малыша, но советует обратиться к врачу, если его проявления усиливаются, а рвота становится многократной, лишая организм возможности получать все необходимые вещества с пищей.
Еще один довольно распространенный «симптом» беременности — постоянное чувство усталости и сонливость в течение дня, даже после продолжительного и полноценного ночного сна. Будущая мама буквально засыпает на ходу. Это состояние также является следствием гормональной перестройки и не должно становиться причиной для беспокойства. Если имеется такая возможность, не нужно противиться желанию вздремнуть. Дневной отдых пойдет организму только на пользу и с большой долей вероятности поможет избежать головокружений и слабости.
По словам специалистов, будущим мамам не стоит волноваться из-за незначительного повышения температуры при отсутствии прочих симптомов ОРВИ. Активная гормональная перестройка и усиленная работа всех систем организма может приводить к тому, что термометр вместо привычных 36,6 покажет 37 или даже 37,3. При этом на самочувствии этот скачок никак не отразится. Если же к подъему температуры присоединяется кашель, боль в горле, насморк, головная боль, ломота в теле, то беременной стоит как можно раньше показаться врачу и ни в коем случае не заниматься самолечением
Особенно важно не принимать никаких препаратов до консультации со специалистом, поскольку многие лекарства во время беременности противопоказаны!
pixabay.com  / 
В каких случаях делают аборт на 13 неделе беременности
После завершения первого триместра вынашивания показаниями для выполнения процедуры абортирования служат:
- насильственное обращение с женщиной, которое относится к социальной группе показаний;
- патологические нарушения, не совместимые с беременностью, которые на фоне этого угрожают жизни женщины;
- генетические изменения у плода, его внутриутробная гибель, а также развитие вне полости матки.
Сделать аборт на этом сроке можно в любом лечебном учреждении, бюджетного или частного образца, при предоставлении справки, которая является заключением врачебной комиссии о потребности в проведении оперативной процедуры.
Дискомфортные ощущения и боли на 13-й неделе беременности
Так как матка в этот период продолжает расти, женщина может отмечать болевые ощущения в области спины и живота. Они связаны с изменением анатомии брюшной полости и не составляют опасности ни для будущей мамы, ни для крохи. Но «боли роста» не должны быть резкими, слишком сильными и тем более постоянными. В этих случаях женщине необходимо обратиться к врачу.
Другие причины для консультации с доктором:
- ощущение «окаменения» матки;
- повышение температуры выше 37 градусов;
- внезапные и дискомфортные ощущения в животе;
- появление выделений красного, бордового, алого цвета;
- многократная рвота.
Пускать на самотек эти состояния нельзя, как и ждать, что самочувствие вскоре само улучшится. Чем раньше будущая мама обратится к врачу, тем ниже риск опасных последствий. Если же температура кажется повышенной, но остается в пределах 37 градусов, паниковать не стоит. во время беременности повышение температуры тела до этой отметки при отсутствии признаков простуды или расстройства кишечника физиологично.
Тревожные симптомы
Повышение тонуса матки. Это может происходить после активных физических нагрузок или сильных эмоциональных переживаний. В норме мышцы матки расслабляются после отдыха. Если тонус сохраняется продолжительное время, нужно обратиться к врачу.
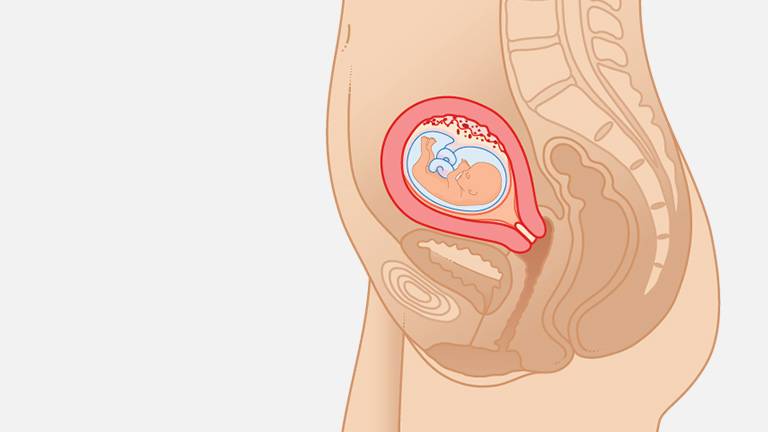
Кровотечения. Причиной кровянистых выделений на этом сроке может стать отслойка плаценты, гематома матки или неэластичность сосудов, которые не выдерживают физического давления матки. При кровотечении беременность можно спасти, если вовремя обратиться за медицинской помощью.
Тянущие боли. Слабые кратковременные тянущие боли в пояснице связаны с ростом матки. Если они не становятся слабее после отдыха и сопровождаются выделениями с кровью, это может быть симптомом угрозы выкидыша.
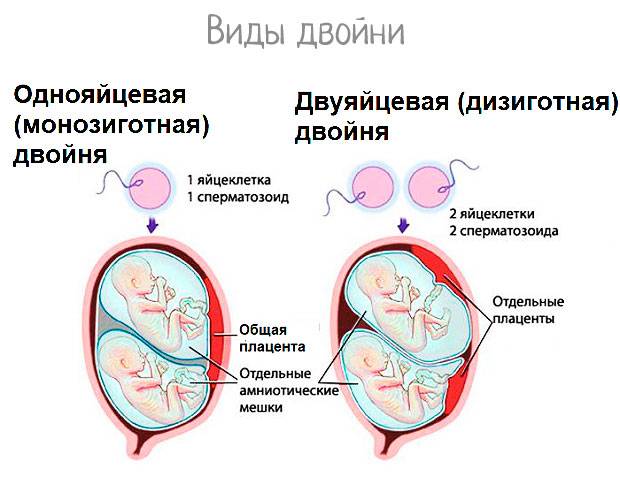
Опасна ли многоплодная беременность
Многоплодная беременность представляет собой развитие двух плодов в матке при одной беременности. Беременность может быть монозиготной, когда двойняшки развиваются из одиночной яйцеклетки и дизиготической — два плода из двух яйцеклеток. В случае оплодотворения и сегментации (деления) одного яйца образуются монозиготные близнецы, а в случае оплодотворения двух яиц, которые могут образоваться из одного или двух фолликулов, развиваются дизиготные близнецы.
Соотношение многоплодных и одиночных беременностей составляет 1:89 (согласно закону Хеллина). Частота множественных беременностей зависит от: расы родителей, возраста и паритета матери, использования гормонов — кломида и гонадотропина для стимуляции овуляции, сроков прекращения использования противозачаточных таблеток. На возможность многоплодного зачатия влияет даже сезон, а именно воздействие солнечного света.
Из-за возникновения многочисленных осложнений двойная беременность и роды двойни относятся к рискованным. Это подтверждается клиническими данными о более частых спонтанных абортах, особенно при монозиготных беременностях, гипертонии во время беременности, кровоизлиянии различной этиологии, анемии, раннем разрыве амниотических мембран, гидрамниозах, преждевременных родах и т.д.
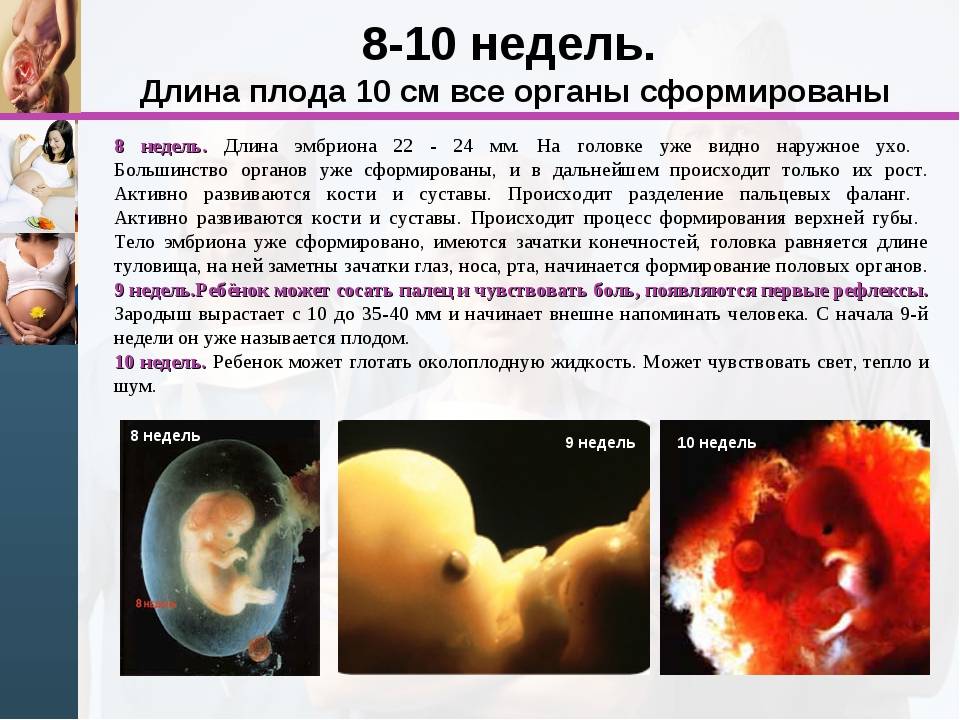
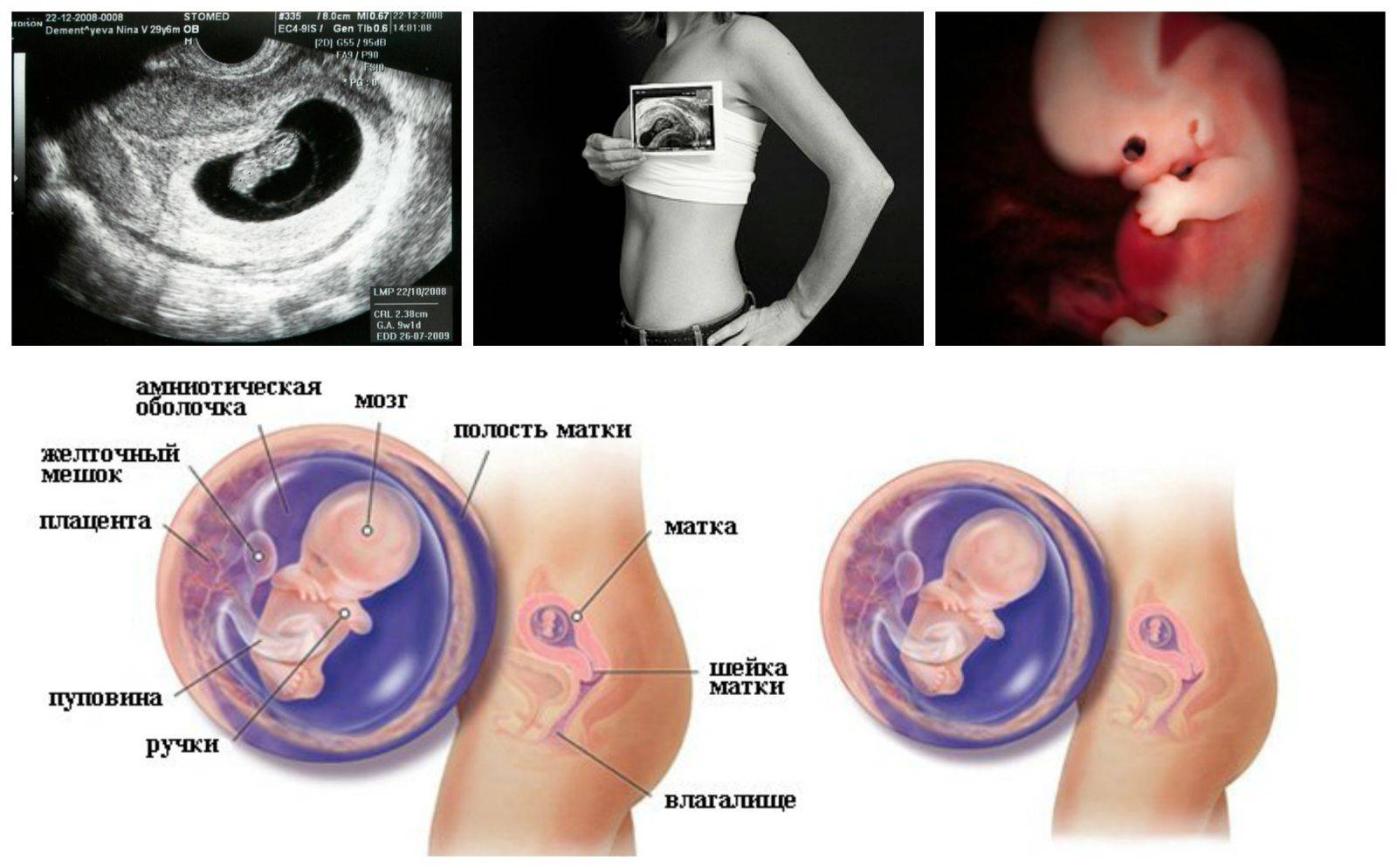
Характер выделений и тянущие боли в животе на 8-й неделе беременности
Этот пункт, касающийся самочувствия беременной женщины, неслучайно было решено обговорить отдельно. Дело в том, что самопроизвольное прерывание беременности чаще всего происходит как раз на 7-8 неделях беременности. Акушер-гинеколог Мария Прохорова объяснила, что это явление связано с образованием так называемого «прогестеронового окна» — момента, когда плацента еще не успела сформироваться и взять на себя функцию по защите плода, а желтое тело при этом не вырабатывает гормон в количестве достаточном для сохранения беременности. Кроме того, существует риск неразвивающейся или замершей беременности, зачастую вызванной наличием неких несовместимых с жизнью генетических патологий.
Самостоятельно определить, что малыш перестал развиваться, к сожалению, невозможно, поэтому так важно вовремя встать на учет в женскую консультацию и регулярно наблюдаться у врача. В норме выделения на этом сроке должны быть прозрачными, однако появление коричневой мазни и тянущих болей в животе, связанных с естественным увеличением матки, все же возможно
В любом случае, точно ответить на вопрос, все ли в порядке с мамой и ее крохой, сможет только специалист
В норме выделения на этом сроке должны быть прозрачными, однако появление коричневой мазни и тянущих болей в животе, связанных с естественным увеличением матки, все же возможно. В любом случае, точно ответить на вопрос, все ли в порядке с мамой и ее крохой, сможет только специалист.
Синдром исчезающего плода
Гинекологи утверждают, что около 70% всех беременностей — многоплодные, но к 3-й неделе один из эмбрионов погибает незаметно для матери.
На ранних сроках гибель второго плода при дихорионической беременности (когда каждый плод имеет свою оболочку) не дает симптомов, поэтому женщина даже не знает, что у нее был второй эмбрион. Он рассасывается в утробе и не визуализируется ни на УЗИ, ни в ходе родов. Врачи могут только предположить наличие двойни по косвенным признакам, но точного подтверждения, если эмбрион погиб на сроке до 6 недель, у них не будет.
Это так называемый феномен исчезающего плода, при котором плод практически бессимптомно самоустраняется. Косвенно можно увидеть изменения по снижению концентрации гормона ХГЧ, ведь при многоплодной беременности его уровень выше, чем при ожидании одного малыша.
Второе название феномена — резорбция — самоустранение замершего в развитии эмбриона. Это состояние не опасно, а вот замирание плода на более поздних сроках несет определенные риски.
Рекомендации, советы и запреты
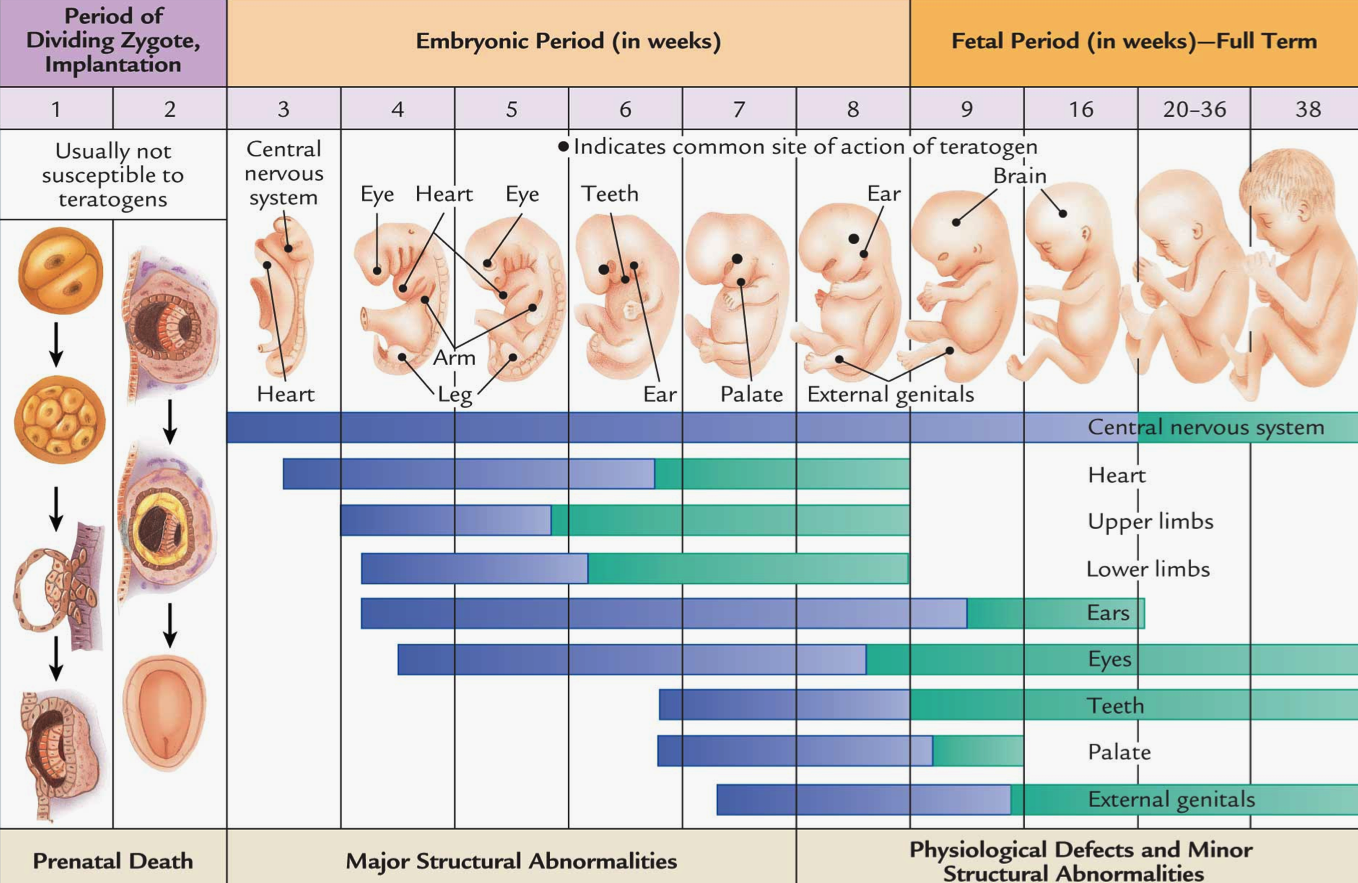
Несмотря на полноценную работу плаценты, стоит по-прежнему отказаться от алкоголя, табака и лекарственных препаратов (не прописанных врачом). Все эти вещества могут проникать сквозь фето-плацентарный барьер, влиять на самочувствие и развитие плода. Не проводилось никаких специализированных клинических исследований по изучению воздействия различных токсинов на ребенка в утробе (в силу их негуманности). Однако абсолютное большинство врачей рекомендуют исключить указанные выше вещества из повседневной жизни будущей матери. Тератогенное действие многих из них было выявлено в ходе испытаний на животных.
Традиционными советами докторов остаются:
- Обеспечение сбалансированного рациона питания с достаточным количеством овощей и фруктов.
- Достаточный двигательный режим с упором на легкие физические нагрузки – плавание, йога или фитнес для беременных.
- В день желательно выпивать на менее 1,5 л жидкости.
- При прогрессировании запоров в рационе нужно увеличить количество продуктов, богатых на клетчатку. Она стимулирует перистальтику.
13 неделя – последний срок, когда еще нужно принимать фолиевую кислоту и йод. Дальше они не обязательны, если в регионе нет йододефицита. При несбалансированности рациона допускается употребление витаминных комплексов.
Интимная жизнь без ограничений. Многие женщины в этот период отмечают усиление приятных ощущений от секса, что связано с прекращением значительных перестроек в организме.
При возникновении любых проблем со здоровьем обязательно нужно обращаться к доктору. Любое самолечение противопоказано, так как может негативно повлиять на плод.
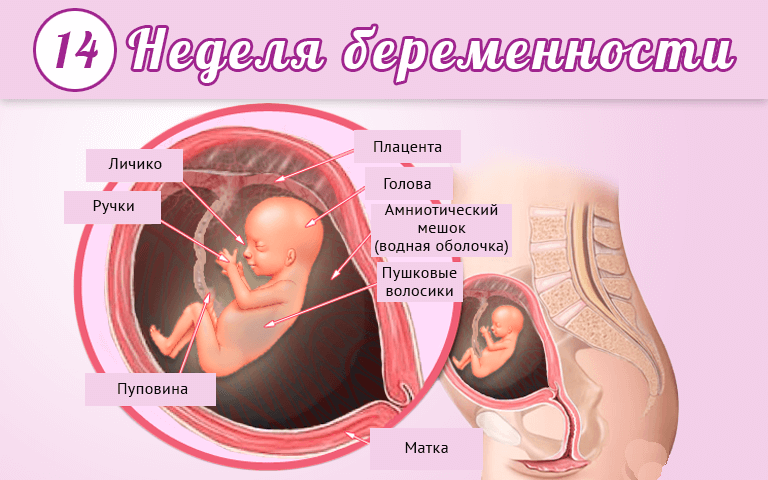
14 неделя беременности
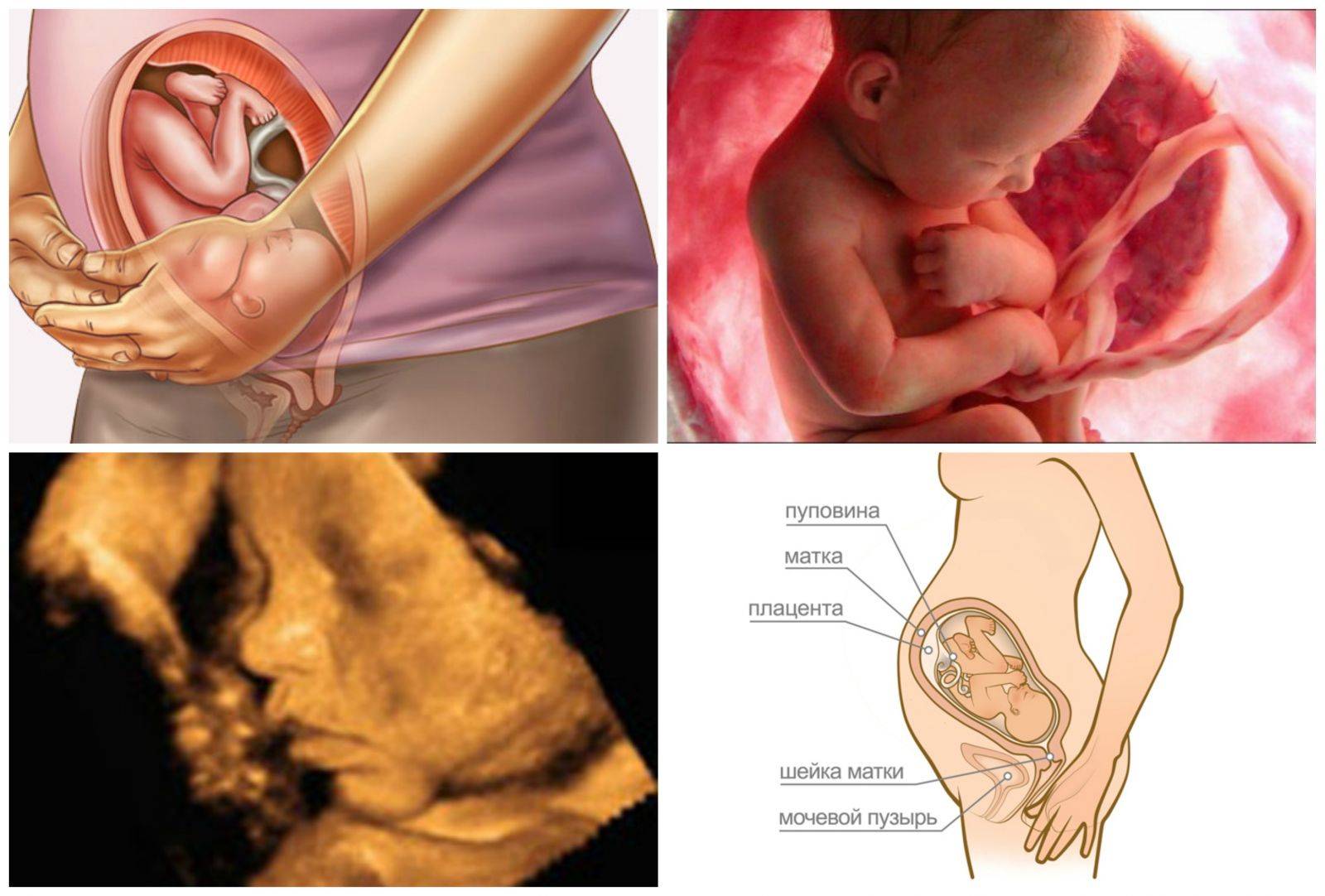
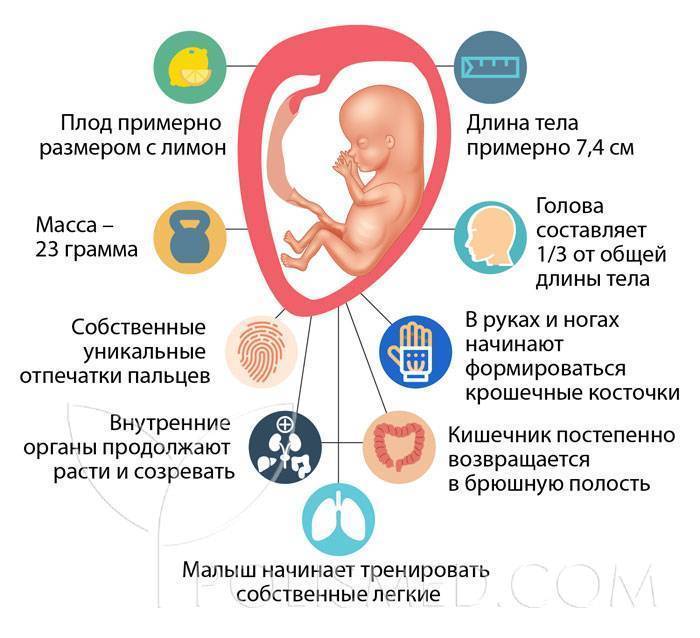
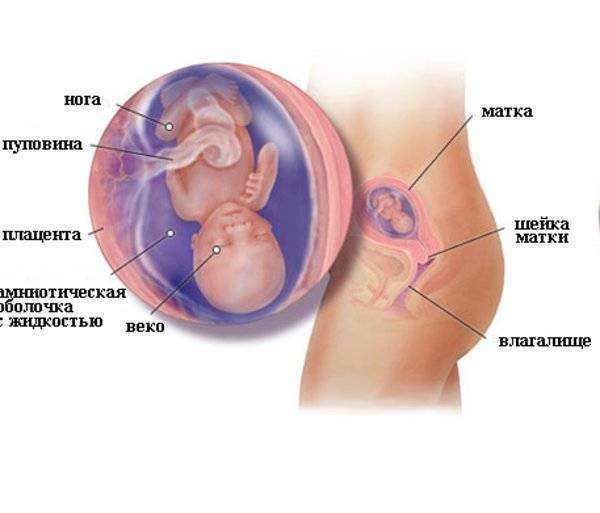
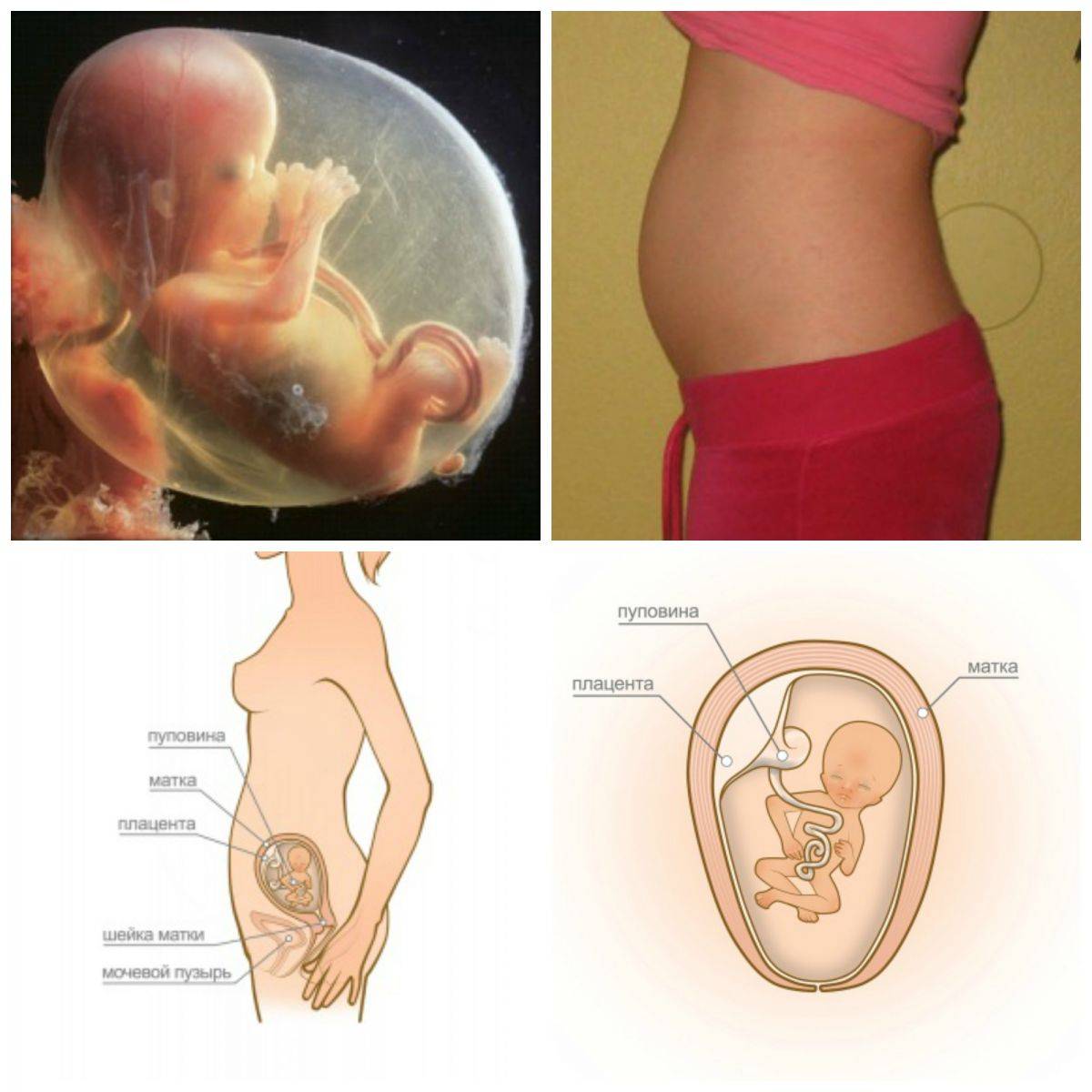
Что происходит с маткой и животом на 13 неделе беременности?
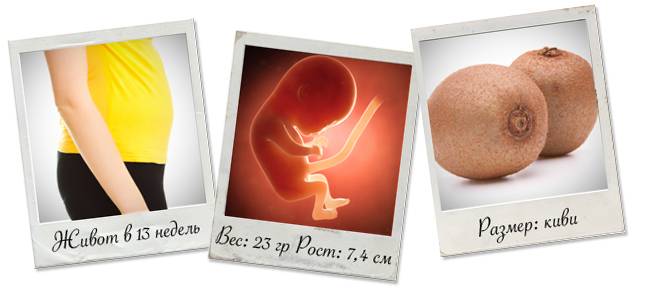
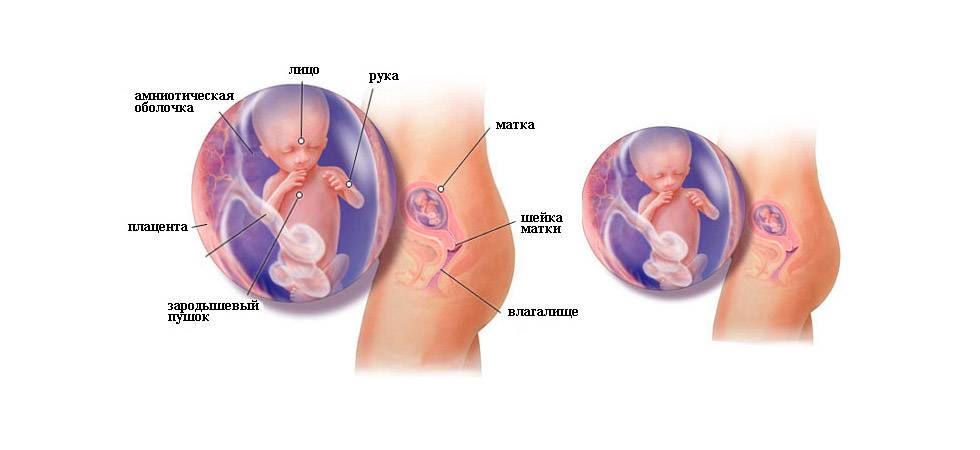
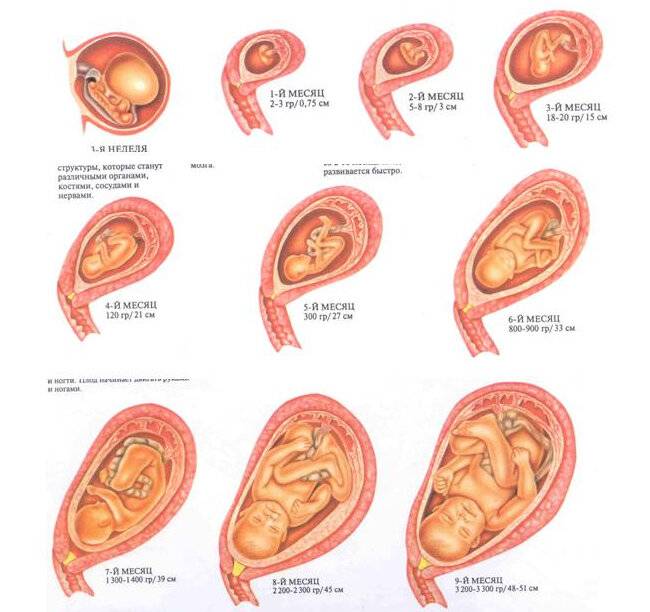
На 13 неделе беременности матка подрастает, она размером примерно с грейпфрут и поднимается над тазовыми костями. Начинает все больше становиться заметным животик. Впрочем, это индивидуально и зависит от телосложения будущей мамы, размеров плода. Сформирована плацента – орган, через который организм малыша получает с кровью матери все необходимые питательные вещества и кислород, избавляется от углекислого газа. Кроме того, плацента производит некоторые гормоны. Она будет расти вместе с плодом в течение всей беременности.
Некоторые мамы впервые замечают толчки малыша. Обычно это происходит на сроке 12–16 недель.
Анализы и обследования
Основной блок анализов первого триместра сдается до 12 недели. Если что-то не успели, можно сдать сейчас. При нормально протекающей беременности никаких дополнительных обследований от будущей матери не требуется.
Неблагоприятные результаты первого скрининга уточняются с помощью раннего или позднего амниоцентеза. Ранний можно сделать как раз сейчас, в период до 14 недель. Позднего придется ждать, как минимум, до 15 недели. Процедура эта неприятная, но нужная, если по состоянию здоровья или результатам первого скрининга будущая мама находится в группе риска. Таких групп несколько:
- возраст отца ребенка более 45 лет и матери более 35 лет;
- наблюдаются УЗИ признаки аномалий развития;
- близкородственный брак;
- наследственность отягчена пороками развития или наследственным заболеваниями;
- беременная принимала эбриотоксичные медикаменты на ранних сроках гестации;
- в анамнезе матери тяжелое хроническое заболевание эндокринной системы;
- есть признаки резус-несовместимости матери и ребенка.
Образ жизни беременной женщины
Здоровый рацион
В период активного роста мышечной массы и укрепления костной системы ребенка важно выбирать продукты с повышенным содержанием кальция, магния, цинка, белка и других витаминов и минералов. Постные сорта мяса и рыбы, печень, орехи, молочные продукты, овощи, фрукты и зелень должны составлять основу здорового меню будущей мамы
Питание должно быть дробным: часто, но понемногу.
Подходящие витамины. В этот период нужно правильно подобрать пищевые добавки для беременных и помочь организму выносить здорового ребенка. Врач может назначить дополнительно препараты железа, фолиевой кислоты, кальция, витамина D или выбрать комплексный препарат.
Половая жизнь. Изменение гормонального фона во втором триместре повышает либидо у беременных. Противопоказанием к занятиям сексом может быть только угроза прерывания беременности. Если у вас все в порядке, секс поможет улучшить эмоциональный фон женщины и укрепить связь между родителями.
Физическая активность. Во втором триместре женщина постепенно возвращается к привычной для себя жизни. Если физическая нагрузка присутствовала в жизни всегда, то нет повода отказываться от нее сейчас. Нагрузку можно регулировать, ориентируясь на свои ощущения. Для тех, кто не любит сорт, самое время найти занятия, которые будут доставлять удовольствие и благотворно действовать на весь организм. Несложный комплекс упражнений йоги, танцы или аквааэробика помогут снять напряжение в теле и укрепить мышцы.
Началось благоприятное время для родителей и их будущего ребенка. Нет поводов для тревог и волнений, главное – выполнять рекомендации врача, следить за питанием и больше гулять на свежем воздухе.
(
оценок; рейтинг статьи )
Эмбрион 16 недель -19 недель
На пальчиках появились ноготки. Вкусовые сосочки на языке могут чувствовать вкус, рецепторы в носу могут различать запах. Продукты, употребляемые мамой, могут нравиться или не нравиться. Полностью сформированные ушки дают возможность слышать звуки. В том числе и сердцебиение мамы. Последние исследования привели к оригинальному практическому применению – для новорождённых детей делают мягкие игрушки, которые воспроизводят материнское сердцебиение. Считают, что спокойное размеренное сердцебиение успокаивает малыша. Старайтесь не нервничать. Глаза начинают различать свет.
И конечно, в этот период мамы начинают чувствовать шевеления ребёнка внутри себя. Возникает обратная связь с матерью. Малыш может спать и бодрствовать, это заметно по периодам, когда шевелений не чувствуется. Рост малыша 20 см вес до 250 гр.
Возможные осложнения вынашивания
Вероятность самопроизвольного прерывания беременности, которая была высока на ранних этапах формирования эмбриона, снижается. Однако и на 13 неделе его могут спровоцировать травмы живота, сильнейший стресс, употребление тератогенных препаратов, инфекционные заболевания. Угроза прерывания на этом сроке обычно связана со следующими состояниями.
Подтекание околоплодных вод
Возникает из-за воспалительных процессов на фоне истмико-цервикальной недостаточности, травм, аномального строения матки. Если вы обнаружили на нижнем белье значительные по объему прозрачные выделения со сладковатым запахом, проверить воды это или нет, вы можете с помощью специального аптечного теста. И не затягивайте с обращением к врачу. Своевременная терапия в стационаре позволяет сохранить беременность.
Отслойка плаценты
От стенки матки полностью или частично отделяется плацента. В результате плод получает меньше кислорода и питательных веществ. Это происходит из-за травм, повышенного кровяного давления, при многоводии. Часто наблюдается при беременности в возрасте после 35 лет. Женщина ощущает резкую болезненность внизу живота, появляются коричневые или алые вагинальные выделения. На 13 неделе врачи всеми силами стараются сохранить беременность, ведь срочные роды еще невозможны.
Какие анализы сдать после?
Перед тем, как забеременеть после замершей беременности, необходимо исключить вероятность повторения случившегося. Лечение должно соответствовать проблеме, которая вызвала патологию
Поэтому крайне важно пройти полное обследование, которое поможет определить, в чем причина замирания развития плода. По результатам обследования врачи назначают лечение в соответствии с обнаруженными заболеваниями
Проходить обследование рекомендуется после восстановления менструального цикла женщины (обычно это занимает порядка 30 дней после чистки). Но сдавать анализы следует обоим супругам. В полное обследование входит:
- генетическое обследование супругов;
- анализы на ТОRCH-инфекции;
- исследование гормонального фона;
- коагулограмма крови;
- УЗИ гинекологическое;
- спермограмма;
- иммунограмма.
Такого обследования обычно бывает достаточно для определения причин возникновения замершей беременности как на ранних, так и на поздних сроках. Лечащий врач может назначить дополнительные исследования при необходимости. Все эти обследования можно пройти в клинике ЭКО и лечения бесплодия академика В.И. Грищенко.
Замершая беременность не является приговором – в 90% случаев после возникновения такой патологии супруги в ближайшем будущем становятся счастливыми родителями здоровых малышей. Главное – пройти полное обследование и устранить причину патологии. А при необходимости можно пройти процедуру искусственного оплодотворения (ЭКО).